
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Последовый период
|
|
Этот период характеризуется рождением последа. После рождения ребенка женщине предоставляется возможность кратковременного отдыха, динамические показатели снижаются (пульс, артериальное давление). Но затем, через 5-7 минут появляются слабые сокращения матки, которые и приводят к отделению последа.
Последовый период ведется активно-выжидательно. Проводится наблюдение за общим состоянием роженицы (кожные покровы и слизистые оболочки, величина артериального давления, пульс). При хорошем состоянии женщины и отсутствии признаков внутреннего и наружного кровотечения ждут отделения последа в течение 30 минут. Для правильного сокращения матки после рождения плода роженице необходимо провести катетеризацию мочевого пузыря. Для определения величины кровопотери под ягодицы женщины подкладывают специальный стерильный лоток, в который стекает кровь. С целью стимуляции сокращений матки в последовом периоде в момент прорезывания теменных бугров головки плода внутривенно вводят 1 мл метилэргометрина на 20 мл 40% раствора глюкозы. Если же в родах вводился окситоцин или простагландин, их введение продолжают и в последовом периоде в течение 25-30 минут последового периода.
Необходимо знать признаки отделившегося последа. К ним относятся:
1. Изменение формы и высоты стояния дна матки (признак Шредера). Матка сразу после рождения плода имеет округлую форму и ее дно находится на уровне пупка. Если послед отделился, матка поднимается выше пупка и отходит в сторону, вытягиваясь чаще всего вправо.
2. Удлиняется наружный отрезок пуповины (признак Альфельда). Пуповинный отрезок опускается, причем зажим, наложенный на него, располагается на 10-12 см низке, чем был.
3. Признак Костнера-Чукалова. При надавливании ребром ладони на надлобковую область на надлобковую область роженицы пуповина не втягивается во влагалище.
В отдельных случаях может произойти задержка отделившейся плаценты. Это связано с ущемлением последа сократившейся шейкой матки.
Есть и другие признаки отделения плаценты.
1. Признак Довженко — втягивание и опускание пуповины при глубоком дыхании свидетельствует о том, что плацента не отделилась, и наоборот — отсутствие втягивания пуповины при вдохе говорит об отделении плаценты.
2. Признак Штрассманна — колебательные движения крови в плаценте при поколачивании по матке передаются по пуповине только при неотделившейся плаценте.
3. Признак Клейна — при натуживании или легком отдавливании матки книзу пуповина выходит наружу. И уже не втягивается обратно, если она отделилась.
Если плацента отделилась, но не родилась, сразу же приступают к ее выделению. Для этого предлагают роженице потужиться. Под действием брюшного пресса отделившаяся плацента обычно легко рождается. Если этот метод не помогает, то приступают к выделению последа с помощью одного из следующих приемов:
1. Способ Абуладзе — проводят бережный массаж матки, способствуя ее сокращению. Затем обеими руками захватывают брюшную стенку в продольную складку и предлагают роженице потужиться (рис. 27). Отделившийся послед при этом легко рождается, благодаря повышенному внутрибрюшному давлению.


Рис. 27. Способы ручного отделения последа
2. Способ Геншера — дно матки приводят к средней линии, кисти рук, сжатые в кулаки, тыльными поверхностями кладут на дно матки, в области ее углов, и постепено надавливают на нее в направлении книзу и кнутри. При этом способе выделения роженице не нужно тужиться.
3. Способ Креде — Лазаревича. Он наиболее травматичен и к нему прибегают в случае отсутствия эффекта от первых двух способов. Матку приводят в срединное положение, легким массажем вызывают ее сокращения, а затем обхватывают дно матки ладонью так, чтобы ладонь располагалась на дне, четыре пальца — на задней стенке, а большой палец — на передней. Затем выжимают послед, сжимая матку в переднезаднем направлении и одновременно надавливая на ее дно по направлению вниз и вперед вдоль оси таза.
Послед после рождения необходимо осмотреть. Для этого его приподнимают за пуповину (рис. 28) и изучают место разрыва оболочек и их целостность, при этом обращая внимание на наличие всех долек плаценты. Затем осматривают обе поверхности плаценты (плодовую и материнскую). На плодовой отмечают место прикрепления пуповины (центральное, краевое, оболочечное). Для осмотра материнской поверхности оболочки разрывают, тампоном удаляют сгустки крови. Материнская поверхность должна быть ровной, блестящей, темно-красного цвета с синюшным оттенком. Если все дольки присутствуют, они плотно прилегают друг к другу. Если же имеется дефект плаценты, то это свидетельствует о задержке долек в полости матки.
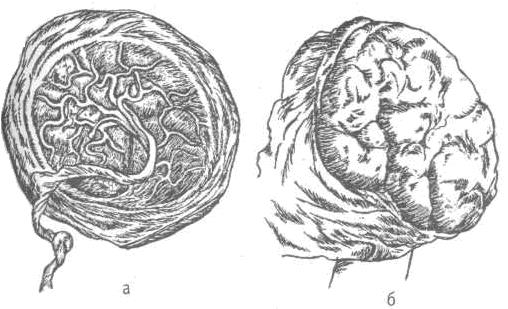
Рис. 28. Плацента а — плодовая поверхность; 6 — материнская поверхность
При выделении последа иногда часть оболочек задерживается в матке. Тогда родившуюся плаценту берут в руки и медленно вращают в одном направлении. При этом происходит скручивание оболочек, способствующее их отслоению от стенок матки и выделению без обрыва наружи.
Можно способствовать выделению оболочек и другим методом: после рождения плаценты роженице предлагают приподнять таз, став на ступни. Плацента под действием собственного веса выделяется с оболочками.
При задержке в матке частей плаценты необходимо провести ручное обследование полости матки, так как иначе может возникнуть кровотечение в раннем или позднем послеродовом периоде.
В течение 2 часов после родов родильница находится в родильном зале под наблюдением.
После родов необходимо произвести ревизию родовых путей женщины. Перед этим нужно оценить общее состояние родильницы. Измерить температуру, артериальное  давление, посчитав пульс; определить высоту стояния дна матки. На живот кладут груз и холод.
давление, посчитав пульс; определить высоту стояния дна матки. На живот кладут груз и холод.
В ряде лечебных учреждений принято еще до пересечения пуповины ребенка приложить к груди матери.
Периодически в течение раннего послеродового периода (2-4 часа) производят легкий массаж матки для удаления накопившихся в ней сгустков крови, обращая при этом внимание на консистенцию матки, ее величину, болезненность и характер выделений из половых путей, которые в раннем послеродовом периоде имеют темно-кровянистый цвет и бывают в умеренном количестве. Учитывают кровопотерю.
Для ревизии родовых путей родильницу перевозят на каталке в малую операционную, перекладывают на кресло, накрывают передвижной стол для инструментов стерильной пеленкой, на которой разворачивают пакет с набором инструментов для осмотра шейки матки и для зашивания разрывов мягких тканей родовых путей и шовного материала. Вначале осматривают внешние разрывы, затем, с помощью зеркал переходят к осмотру влагалища и шейки матки. При обнаружении разрывов вначале ушивается шейка матки, затем — восстанавливается целостность влагалища и промежности. Операция проводится под обезболиванием с применением местной анестезии или общего наркоза (рис. 29).

Рис. 29. Ревизия и восстановление целостности родовых путей
По истечении 2-х часов родильнице вновь измеряют температуру, артериальное давление, считают и оценивают пульс, отмечают тонус матки и выраженность кровяных выделений, меняют стерильную подкладную пеленку и рубашку, после туалета наружных половых органов. Затем родильница на каталке переводится в после родовую палату.
|
|