
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Глава IX. Острые отравления 1 страница
|
|
ОБЩАЯ ХАРАКТЕРИСТИКА ОТРАВЛЕНИЙ. Острое отравление (ОО) - это химическая болезнь (травма), развивающаяся в результате одномоментного поступления в организм чужеродного химического вещества (ксенобиотика) в токсической дозе. Широкое применение разнообразных химических веществ в медицинской практике, быту и народном хозяйстве, сложная социальная обстановка, высокая напряженность ритма жизни, рост алкоголизма, токсикомании, наркомании, нервных и психических заболеваний создают предпосылки для возникновения ОО. В условиях аварий и катастроф происходит чаще всего синергизм эффекта химических веществ. Например, при сгорании полимеров образуется около 130 соединений. Суммарный токсический эффект их непредсказуем, особенно в комбинации с воздействием температурного и механического факторов. В этой связи врач-терапевт должен всегда иметь “токсикологическую” настороженность и исключать возможность токсического воздействия на организм при проведении дифференциальной диагностики неотложных состояний: нарушений ритма и проводимости сердца, коллапса, острой печеночной, почечной и дыхательной недостаточности, острых психозов и др. Для ОО характерны внезапное начало, полиморфность клинических проявлений, быстрая динамика и нередко развитие критических состояний. Характерной особенностью критических состояний при ОО является вовлечение в патологический процесс тканей, органов и систем, на которые избирательное действие яда не распространяется. Происходит неспецифическая генерализация общей ответной реакции организма. В глубокой коме и шоке нарушается токсикокинетика ядов, увеличивается период их полупребывания в крови. Вот почему лечение пациента с ОО средней и тяжелой степени так многоаспектно и дорогостояще и требует последующей неврологической и другой соответствующей реабилитации. В то же время своевременное и адекватное лечение в большинстве случаев гарантирует спасение жизни и возвращение здоровья отравившимся пациентам.
Различаются ОО бытовые и профессиональные (ОО промышленными и сельскохозяйственными ядами в процессе трудовой деятельности). Удельный вес последних, как правило, невелик (0, 01-2 %) и лишь в случае аварий или катастроф может достигать 7-10 %. По причине возникновения ОО делятся на случайные и преднамеренные. Первые развиваются независимо от воли пациента в результате передозировки лекарственных средств при самолечении, медицинских ошибок, приема внутрь веществ для наружного применения на фоне наркотической или алкогольной интоксикации, несчастных случаев (например, утечки газа, пожара). Преднамеренные ОО связаны с применением токсических веществ с целью самоубийства (суицидальные) или убийства, ограбления, изнасилования, создания жертве беспомощного состояния (криминальные ОО). Суицидальные ОО в 10-15 % случаев совершаются на фоне истинных нарушений психики, а в 85 % - на фоне временных ее нарушений (демонстративные, ситуационные реакции). В криминальных целях в настоящее время наиболее часто используют клофелин, психотропные средства и таллий.
Первую позицию в структуре нозологических форм занимает ОО алкоголем и его суррогатами, затем - лекарствами, коррозивными веществами, ядами растений и животных, бензином, растворителями, пестицидами.
Яды могут оказывать на организм преимущественно местное (раздражающее, прижигающее), рефлекторное и резорбтивное действие. Большинство ядов оказывает избирательное повреждающее действие на отдельные органы и системы. В силу “избирательной токсичности” выделяются следующие группы ядов: кардиотропные, психотропные, нефро- и гепатотропные, гематотропные, легочные и желудочно-кишечные. Яды могут поступать в организм через рот, дыхательные пути, кожу, конъюнктиву глаз, прямую кишку, парентерально, вагинально. Скорость и тяжесть развития интоксикации зависят от пути поступления яда, его количества, физико-химическихсвойств, возраста, пола, состояния питания, степени наполнения желудка, моторики кишечника, адаптации к яду и иммунитета пациента, температуры и влажности окружающей среды, атмосферного давления и др.
Диагностика ОО основана на данных токсикологического анамнеза (что принял? с кем? когда? каким путем? в какой дозе? с какой целью?), анализа токсикологической ситуации (тщательного осмотра места происшествия, обнаружения вещественных доказательств: упаковок лекарств, посуды из-под алкогольных напитков и средств бытовой химии и др.), клинических проявлений “избирательной токсичности” и идентификации вида яда методами лабораторного химико-токсикологического и биохимического исследований.
В клинической картине ОО выделяются токсикогенная и соматогенная стадии. Токсикогенноя стадия соответствует периоду циркуляции яда в крови. Она характеризуется наиболее яркими проявлениями специфических изменений в организме, вызванных ядом (делирий, кома, экзотоксический шок, аритмии, токсический отек легких и др.). В свою очередь, эта стадия слагается из двух фаз: резорбции (всасывания) и элиминации (выделения) яда. Для соматогенной стадии типично отсутствие четких признаков токсикологической специфичности. Она начинается с момента исчезновения яда из крови. Это стадия осложнений отравления (токсической энцефалопатии, острой почечной или печеночно-почечной недостаточности, синдрома позиционного сдавления, пневмонии, сепсиса и др.).
Поступив в кровь, яд распространяется по водным пространствам, распределяется в излюбленных органах и биотрансформируется. В результате нередко попавшее в организм вещество теряет токсические свойства. Однако превращение некоторых ядов происходит по типу “летального синтеза”, то есть с образованием более токсичных, чем первоначальный яд, продуктов. К ядам “летального синтеза” относятся: этанол, метанол, этиленгликоль, анилин, ФОБ, дихлорэтан, трилен, четыреххлористый углерод и др.
Ядовитые вещества или их метаболиты выделяются всеми органами, обладающими внешнесекреторной функцией. Большинство чужеродных веществ выводится почками, кишечником. Некоторые выделяются с выдыхаемым воздухом (легкими), кожей, со слюной, с потом, молоком матери. Такие яды, как метанол, муравьиная кислота, анилин, амитриптилин, хинин, никотин, морфин, сердечные гликозиды, ФОБ, выделяются слизистой оболочкой желудка (энтерогепатическая и гастроэнтерооральная циркуляция - круговые циклы). Поэтому при ОО этими ядами необходимо повторно промывать желудок. В толстый кишечник выделяются мышьяк, ртуть, свинец, что обусловливает необходимость лаважа кишечника больным с ОО соединениями тяжелых металлов и мышьяка.
Лечение проводится с учетом вида, пути поступления, особенностей фармакокинетики и фармакодинамики яда; стадии ОО; ведущих патологических синдромов, которые могут определять ближайший жизненный прогноз (кома, делирий, экзотоксический шок, нарушения ритма сердца и проводимости, острая дыхательная недостаточность, судорожный синдром); сопутствующей патологии.
Программа лечения всегда индивидуальна, однако принципиальная схема его универсальна и состоит из следующих звеньев:
1. Коррекция угрожающих жизни нарушений дыхания и кровообращения.
2. Специфическая (антидотная) защита при установленном виде яда.
3. Прекращение действия яда на путях его внедрения в организм.
4. Детоксикационная терапия (гемодилюция, форсирование диуреза, гемодиализ, гемофильтрация, плазмаферез, энтеро и гемосорбция, лимфосорбция, магнитотерапия и другие эфферентные методы детоксикации).
5. Коррекция нарушений гомеокинеза (нормализация гомеостаза, водно-электролитного и кислотно-основного состояний, белкового и газового обменов, гемопоэза, иммунного статуса).
6. Патогенетическая и симптоматическая терапия, направленная на обеспечение нормального функционирования жизненно важных органов и систем.
7. Профилактика и лечение осложнений.
8. Реабилитация.
МЕРЫ ПО ПРЕКРАЩЕНИЮ ДЕЙСТВИЯ ЯДА НА ПУТЯХ ВНЕДРЕНИЯ ЕГО В ОРГАНИЗМ. При ингаляционном пути поступления яда в организм пораженного удаляют из загрязненной атмосферы (в случае необходимости используют противогаз или респиратор). При попадании яда на кожу с пораженного снимают одежду, осторожно (не размазывая и не растирая) удаляют яд с кожи с помощью тампонов, обмывают ее струей теплой (не горячей!) воды с мылом в течение 15-30 мин. При попадании яда внутрь обязательно экстренно проводится промывание желудка (ПЖ) через зонд большим количеством (5-15 л) воды комнатной температуры до трехкратного получения чистых промывных вод.
Не имеет смысла прием внутрь кислот с целью нейтрализации в желудке щелочи (ввиду невозможности рассчитать необходимую дозу и малой эффективности), а питье соды при отравлении кислотой даже противопоказано (обильное выделение углекислого газа, резко растягивая желудок, провоцирует болевой синдром или рефлекторную остановку сердца, а также может вызвать разрыв желудка).
Если имеется контактный антидот химического действия (табл. 1), то промыванию желудка должно предшествовать или сопутствовать его применение (1 % раствор магния сульфата при отравлениях соединениями бария, 0, 5 % раствор унитиола или тетацин-кальция при отравлениях соединениями тяжелых металлов или мышьяка, 0, 5 % раствор десферала при ОО соединениями железа, 0, 1 % раствор калия перманганата при отравлениях алкалоидами, 3 % раствор аммония хлорида при отравлениях формальдегидом, 1 % раствор аскорбиновой кислоты при отравлениях калия перманганатом, 1 % раствор кальция глюконата при отравлениях цитратами, фторидами, щавелевой кислотой). Эффективность промывания желудка заметно снижается по мере увеличения срока, прошедшего с момента отравления. В первые 15-20 мин оно надежно прерывает развитие отравления, эффективно и в срок до 3-4 ч (время эвакуации содержимого желудка). Целесообразно проводить его и позже, так как часть яда может задержаться в складках слизистой оболочки желудка и на более длительный срок (при ОО замедляющими перистальтику желудочно-кишечного тракта и антихолинергическими средствами), а некоторые яды (метанол, барбитураты, ФОБ, анилин, амитриптилин, сердечные гликозиды, опиаты) выделяются в полость желудка на протяжении суток и больше. ПЖ следует проводить при отравлениях ядами коррозивного (местноповреждающего) действия, даже при кровавой рвоте. Оно всегда проводится после ликвидации угрожающих жизни нарушений дыхания и кровообращения, купирования судорог, психомоторного возбуждения, болевого синдрома, введения антидотов (если установлен вид яда). Пациентам в глубокой (атонической) коме ПЖ проводится только после предварительной интубации трахеи эндотрахеальной трубкой с раздувной манжеткой. Первоначально предпочтительнее оральное, нежели назогастральное зондирование, чтобы применить более толстый зонд и зонд в модификации Е.А. Мошкина. После введения зонда в желудок необходимо обязательно убедиться, что зонд не попал в трахею (не слышны дыхательные шумы, нет кашля и приступа удушья, цианоза кожи и слизистых оболочек). С этой целью проводится проба с воздухом (вводится 20 см3 воздуха в зонд), в случаях, если после введения зонда из него не вытекает желудочное содержимое, ПЖ проводится по принципу сифона. Одноразово вводимый объем жидкости составляет для взрослого 500-700 мл. Промывая желудок, следует всегда учитывать количество введенной и выведенной жидкости, чтобы избежать разрыва желудка и гипергидратации пациента. Во избежание аспирации рвотных масс целесообразно проводить ПЖ у пациента в положении на боку со слегка наклоненной вниз головой. При повторном промывании желудка можно использовать как оральный, так и назогастральный зонд. Перед ПЖ вводят 0, 3-0, 5 мл 0, 1 % раствора атропина во всех случаях, кроме отравлений антихолинергическими средствами. Зонд должен быть смазан вазелином и быть упругим. Первую порцию промывных вод, а также желудочное содержимое необходимо направить на химико-токсикологическое исследование.
После ПЖ всем пациентам, кроме отравившихся прижигающими (коррозивными) ядами, борной и синильной кислотами, цианидами, соединениями железа и лития, этанолом, этиленгликолем, метанолом, растворителями, парацетамолом, органическими фосфатами, вводят активированный уголь (сорбент) в дозе 1 г/кг или в 10 раз превышающей количество токсического вещества. Не адсорбируются углем ионизированные молекулы малых размеров.
Наряду с углем обычно вводят солевое слабительное (натрия или магния сульфат в дозе 0, 5 г/кг) в случае ОО водорастворимыми ядами (за исключением коррозивных веществ) или вазелиновое масло (в дозе 200 мл до промывания и столько же после промывания желудка) - при ОО жирорастворимыми ядами. Введение растительного масла в случае ОО жирорастворимыми ядами категорически противопоказано, так как оно усиливает всасывание яда! С помощью зондового ПЖ невозможно удалить крупные семена или ягоды. Оно малоэффективно и затруднительно, если в желудке находятся крупные остатки пищевых масс. Поэтому в этих случаях, если пациент в сознании, оказание помощи необходимо начать с беззондового ПЖ. Однако завершить промывание следует обязательно зондовым методом. Беззондовое ПЖ не показано в случае ОО коррозивными ядами, летучими углеводородами, бензином, керосином, другими продуктами переработки нефти, скипидаром, хвойным, пихтовым маслом и т. п., а также при нарушении сознания пациента.
Зондовое ПЖ является несравненно эффективнее получившей широкое распространение за рубежом искусственно вызываемой рвоты (на догоспитальном этапе - приемом сиропа ипекакуаны в дозе до 1 мл/кг с последующим обильным питьем, а в стационаре - подкожным введением апоморфина в дозе 0, 07 мг/кг в сочетании с возоконстрикторным лекарственным средством, например мезатоном в дозе 0, 3-1 мл 1 % раствора). Искусственное вызывание рвоты не показано в случаях нецелесообразности беззондового ПЖ (см. ранее). Ипекакуану нельзя применять, если подозревается развитие коматозного состояния в течение ближайшего получаса. Неэффективна она при ОО противорвотными средствами (например, аминазином). Апоморфин оказывает аддитивный эффект в сочетании с нейротропными средствами, вызывает угнетение дыхательного центра, ЦНС с нарушением сознания, гипотензию. После рвоты его действие можно нейтрализовать введением налоксона.
В случае попадания яда на слизистые оболочки глаз необходимо промывание глаз водой комнатной температуры или антидотом в течение 15-30 мин с последующим закапыванием новокаина и наложением асептической повязки. При вагинальном или ректальном попадании яда показаны соответственно инсталляции и очистительная клизма.
МЕРОПРИЯТИЯ ПРИ ТЯЖЕЛЫХ ОТРАВЛЕНИЯХ, УГРОЖАЮЩИХ ЖИЗНИ. Оказание первой помощи пациентам в коме, шоке, с ОДН, нарушениями ритма и проводимости сердца,.судорогами начинают с симптоматической терапии, позволяющей ликвидировать угрожающие жизни нарушения дыхания и кровообращения.
СИНДРОМ НАРУШЕНИЯ ДЫХАНИЯ. Больным с ОДН нужно восстановить проходимость верхних дыхательных путей: вывести вперед нижнюю челюсть или запрокинуть голову, механически или с помощью вакуум-, электроотсоса очистить ротовую полость. В случае неэффективности этих мер используется воздуховод, выполняется искусственная или вспомогательная вентиляция легких (ИВЛ или ВВЛ) через маску или интубационную трубку. Если ОДН нарастает вследствие центрального паралича дыхания, аспирационно-обтурационного синдрома, курареподобного действия яда или судорог, предпочтительна ИВЛ после интубации трахеи. Трахея интубируется больным в коме или после выключения сознания (реланиумом, рогипнолом, апаурином, оксибутиратом натрия, гексеналом или тиопенталом, закисью азота с кислородом) на фоне введения атропина, а при необходимости - и миорелаксантов (дитилина, листенона, миорелаксина). При нарастающем стенозе гортани вследствие отека или химического ожога (прижигающими ядами), если интубация трахеи не удалась, показаны конико- или трахеотомия или введение 5-6 игл с широким просветом. В случае развития токсического отека легких (ТОЛ) кислород ингалируется через пеногасители (антифомсилан, спирт 50 %>), внутривенно вводятся 2 мл 2, 5 % раствора дроперидола, 10 мл 2, 4 % раствора эуфиллина, 90-120 мг преднизолона, 2 мл тавегила, 0, 5 мл 0, 05 % раствора строфантина в 10 мл 10-20 % раствора глюкозы или 0, 85-0, 9 % раствора хлорида натрия, 200 мл 5-10 % раствора альбумина, 5 мл баралгина, 1 мл 2 % раствора промедола или трамала (при болевом синдроме), 100-200 тыс АЕ трасилола или другого ингибитора протеаз. При некупирующемся ТОЛ показано применение нитроглицерина (на догоспитальном этапе по 1 табл. под язык каждые 5 мин, в стационаре - внутривенно медленно капельно в дозе 0, 3-4, 5 мкг/кг/мин под мониторным контролем центральной гемодинамики: 20 мг нитроглицерина в 100 мл 5 % раствора глюкозы вводится со скоростью 2-20 капель в мин) или изосорбида динитрата (изокета) со скоростью 1-2 мг/ч, до 8 мг/ч. При явлениях гиперволемии вводится лазикс, 0, 5-1 мг/кг внутривенно или внутримышечно. Всем больным с ТОЛ целесообразно применение ультразвуковых ингаляций цитохрома С, изадрина, глюкокортикоидов, эуфиллина, настоя ромашки. При нарастании ОДН необходимо интубировать трахею после выключения сознания по общепринятой методике и обеспечить больному ИВЛ.
При ОДН вследствие гемической (гемолиз, метгемоглобинемия, карбоксигемоглобинемия) и тканевой гипоксии (ОО угарным газом, цианистыми соединениями) особое значение в лечении имеют оксигенотерапия и специфическая (антидотная) терапия. Введение аналептиков (кордиамина, кофеина, коразола, бемегрида, лобелина, цититона) для коррекции ОДН недопустимо!
СИНДРОМ НАРУШЕНИЯ ГЕМОДИНАМИКИ. Ликвидируя нарушения гемодинамики, необходимо устранить болевой синдром путем введения наркотических и ненаркотических анальгетиков; относительную или абсолютную гиповолемию - инфузией плазмозаменителей (рео-, полиглюкина, неорондекса, раствора Рингера, 0, 9 % раствора хлорида натрия, 5-10 % растворов глюкозы с инсулином); ацидоз - введением 4 % раствора бикарбоната натрия; для стабилизации мембран клеток ввести глкжокортикоиды, 5-7 мг/кг в расчете на преднизолон. При развитии острой сосудистой недостаточности, возникающей после приема быстродействующих вазодилататоров в больших дозах, больному следует обеспечить горизонтальное положение или положение по Тренделенбургу (опустить изголовье и приподнять ноги). Если быстрого эффекта от этих мероприятий не отмечается, больному показано внутривенное введение плазмозаменителей для коррекции относительной гиповолемии. На фоне инфузии плазмозаменителей больным с сердечной недостаточностью или в случаях критических гемодинамических показателей, несмотря на значительные объемы инфузии, допустимо введение 0, 5-1 мл 5 % раствора эфедрина или 1-2 мл кордиамина или лучше наладить титрованное введение допамина, адреналина или норадреналина в кардиотонических дозах (3-9 мкг/кг/мин допамина или 0, 04-0, 1 мкг/кг/мин адреналина). Для этого при отсутствии инфузомата необходимо 5 мл 4 % раствора допамина (200 мг) развести в 400 мл 5 % раствора глюкозы или изотонического раствора хлорида натрия и вводить внутривенно со скоростью 14 капель в 1 мин больному массой 70 кг (при дозе 5 мкг/кг/мин). Или 1 мл 0, 1 % раствора адреналина (1000 мкг) развести в 400 мл кристаллоида и вводить больному массой 70 кг со скоростью 28 капель в 1 мин при избранной дозе 0, 05 мкг/кг/ мин, так как 1 мл смеси содержит 2, 5 мкг адреналина и составляет 20 капель. В стационаре инфузионную терапию необходимо проводить под контролем ЦВД (норма - 6-8 см вод.ст.), АД и почасового диуреза.
Купирование нарушений сердечного ритма и проводимости начинается с внутривенного введения унитиола (5 мл 5 % раствора), глюкокортикоидов (75 мг гидрокортизона), витамина Е (1 мл 30 % раствора подкожно), фармакологических антагонистов (антидотов). Одновременно устраняются расстройства гомеостаза и вводятся антиаритмические препараты (лидокаин, панангин, атропин, изоптин и др.) в зависимости от типа нарушений ритма, которые определяются по ЭКГ (см. ЛЕЧЕНИЕ АРИТМИЙ). Пациентам с асистолией или фибрилляцией желудочков сердца проводятся реанимационные мероприятия по общепринятым методикам (ИВЛ, закрытый массаж сердца, наружная, чреспищеводная или эндокардиальная электрокардиостимуляция, дефибрилляция сердца, инфузионная терапия и др.).
Гипертензивный синдром, наиболее выраженный у больных с отравлением симпатомиметиками (фенамином, фепраноном, адреналином и др.), купируется после внутримышечного (внутривенного) введения фармакологического антагониста симпатомиметиков - 2, 5 % раствора аминазина или фентоламина.
СУДОРОЖНЫЙ СИНДРОМ. Для ликвидации судорожного синдрома внутривенно вводятся антиконвульсанты: диазепам, седуксен, реланиум, апаурин, рогипнол, оксибутират натрия или гексенал (тиопентал) до достижения эффекта. Врачи, способные выполнить интубацию, могут медленно, слддя за дыханием больного, вводить 12, 5 % раствор сернокислого магния. Так как судороги в большинстве своем бывают следствием гипоксии ЦНС, то аналептики (кофеин, кордиамин, бемегрид) категорически противопоказаны. Хороший эффект отмечается после введения с антиконвульсантами (например, 2-4 мл 0, 5 % раствора диазепама или 10-20 мл 20 % раствора оксибутирата натрия) 10 мл 20 % раствора пирацетама (ноотропила) и растворов витаминов bi и Вб по 4-6 мл. Если судорожный синдром развивается в результате непосредственного воздействия токсического агента на ЦНС (тубазида, фтивазида, рифампицина, цикуты и др.) и сопровождается длительным апноэ, методом выбора являются введение антиконвульсантов, атропина, миорелаксантов (листенона, миорелаксина в дозе 1, 5-2 мг/кг), 10-15 мл 5 % раствора витамина В6, интубация трахеи и перевод больного на ИВЛ кислородно-воздушной смесью с последующим поддержанием внутривенного наркоза оксибутиратом натрия или диазепамом.
При судорожных состояниях, обусловленных токсическим отеком мозга, необходимо включить в лечение ингибиторы протеаз (например, контрикал, 50-100 тыс АЕ внутривенно в 50-100 мл изотонического раствора); антигистаминные (тавегил, супрастин), антипростагландиновые и снижающие внутричерепную гипертензию препараты (блокаторы медленных кальциевых канальцев, 2-4 мг нимотопа в течение 3 ч); АТФ, витамины; средства, оптимизирующие мозговой кровоток и улучшающие метаболизм мозговой клетки (кавинтон, актовегин, церебролизин, инстенон, пирацетам); осмотические диуретики (маннитол, 1 г/кг внутривенно в 30 % растворе); глицерин через рот и внутривенно; спинномозговую пункцию с введением в ликвор 7-10 мл 0, 85 % раствора хлорида натрия; краниоцеребральную гипотермию; специфическую антидотную фармакологическую защиту против яда. При нарушении функции почек и сердца нельзя допускать гиперперфузии. Гипертермический синдром, развивающийся на фоне токсического отека мозга и судорог (ОО барбитуратами, угарным газом, этиленгликолем), купируется введением дантролена или литической смеси: 1 мл 2, 5 % раствора аминазина или дроперидола, 2 мл 2, 5 % раствора дипразина (пипольфена) и 2 мл 50 % раствора анальгина. Экстрапирамидный судорожный синдром, который наблюдается при ОО нейролептиками, купируется тремблексом, акинетоном, биперидена лактатом, 0, 04 мг/кг, введенными внутривенно или внутримышечно, или циклодолом, введенным через рот (зонд).
ДЕЛИРИЙ. В случаях развития делирия под действием атропиноподобных веществ для устранения расстройств памяти, внимания применяются центральные ингибиторы холинэстеразы (галантамин или эзерин, физостигмин) - см. ОО АТРОПИНОМ И АТРОПИНОПОДОБНЫМИ ВЕЩЕСТВАМИ. Для купирования психомоторного возбуждения различного генеза используются унитиол (5-10 мл 5 % раствора) с оксибутиратом натрия, диазепамом (седуксеном, апаурином, рогипнолом), нейролептики (галоперидол, дроперидол, трифтазин, аминазин), витамины bi, B6, С. Если пострадавший представляет опасность для окружающих или для самого себя, а его необходимо лечить по жизненным показаниям, выполнять лечебные мероприятия приходится, применяя методы физического удержания.
МЕРЫ ПО ПРЕДОТВРАЩЕНИЮ ТОКСИЧЕСКОГО ДЕЙСТВИЯ ВСОСАВШЕГОСЯ ЯДА И ПОВЫШЕНИЮ УСТОЙЧИВОСТИ ОРГАНИЗМА включают: специфическую (антидотную) защиту, очищение желудочно-кишечного тракта и энтеросорбцию, форсирование диуреза, лечебную гипервентиляцию, гипербарическую оксигенацию, эфферентные методы детоксикации, операцию замещения крови.
В последние годы в лечении пациентов с ОО нашло широкое применение НЕПРЯМОЕ ЭЛЕКТРОХИМИЧЕСКОЕ ОКИСЛЕНИЕ ПЛАЗМЫ КРОВИ путем внутривенного капельного введения 0, 06 % раствора гипохлориданатрия в объеме 500 мл (1/10 ОЦК) за один сеанс (30-45 мин). Введение объема, превышающего 20 % ОЦК, недопустимо, так как развивается гемолиз. Непрямоеэлектрохимическое окисление плазмы гипохлоридом натрия оказывает гомеореологическое, гемостазокорригирующее, детоксицирующее и иммуномодулирующее действие на организм, сопровождается уменьшением количества среднемолекулярных олигопептидов, ацидоза, повышением оксигенации крови, ускорением детоксикации. Наибольший эффект при его использовании наблюдается в случае ОО метгемоглобинобразующими и психотропными ядами, в том числе алкоголем. При этом ускоряется выход из алкогольного делирия и уменьшается количество гнойных осложнений. Не показано применение гипохлорида натрия в токсикогенной фазе отравлений ядами с “летальным синтезом” (ФОВ, хлорированные углеводороды, метанол, этиленгликоль) и в условиях гиповолемии.
Истинных антидотов, то есть веществ, которые полностью нивелировали бы действие яда в организме, нет.
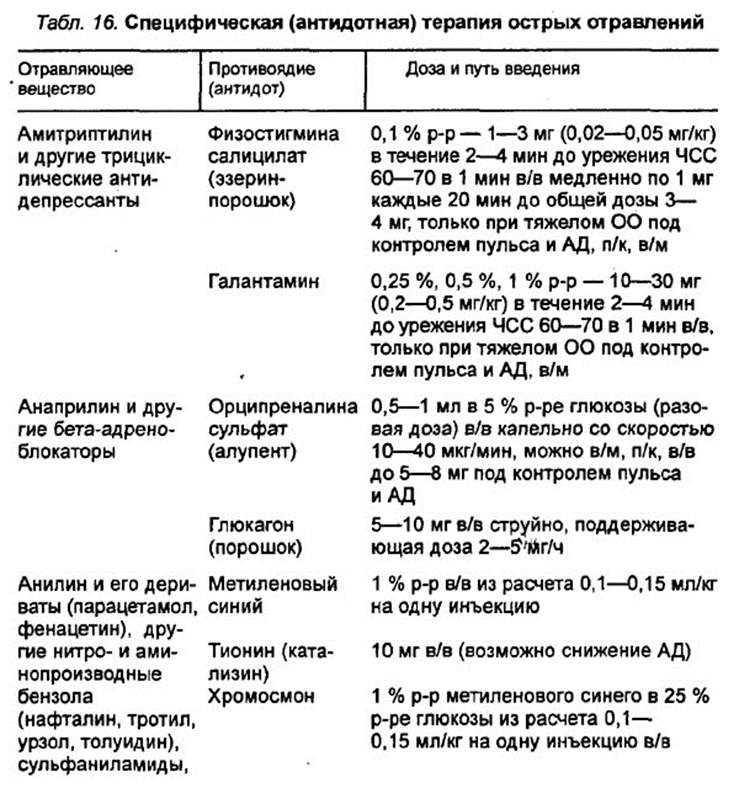
СПЕЦИФИЧЕСКАЯ (АНТИДОТНАЯ) ТЕРАПИЯ возможна только тогда, когда установлен вид яда, и в ранней (токсикогенной) фазе отравлений. При этом используются различные свойства противоядий: инактивирующее влияние яичного белка, сорбентов на физико-химическое состояние токсического вещества в пищеварительном тракте; специфическое физико-химическое взаимодействие.






ОЧИЩЕНИЕ ЖЕЛУДОЧНО-КИШЕЧНОГО ТРАКТА. Очистительные и сифонные клизмы ставятся по общепринятым методикам, электростимуляция кишечника проводится с помощью специального аппарата. Для фармакологической стимуляции кишечника используются препараты калия (панангин, 4 и 7, 5 % растворы хлорида калия, серотонина адипинат, питуитрин, а при отсутствии противопоказаний - и прозерин). Наиболее надежным способом очищения кишечника от токсических веществ является кишечный лаваж (КЛ), который позволяет непосредственно очистить от яда тонкий кишечник, особенно при запоздалом промывании желудка. Для выполнения КЛ необходимы эндоскопическая служба и аппарат искусственной почки, т. е. условия для проведения гемодиализа на случай развития гипергидратации. КЛ может применяться при экзотоксическом шоке и у пожилых больных с неустойчивой гемодинамикой. Для выполнения КЛ больному через нос вводят в желудок двухканальный силиконовый зонд (длиной около 2 м) со вставленным в него металлическим мандреном. Затем под контролем гастроскопа зонд проводят дальше, на 30-60 см дистальнее связки Трейтца, после чего мандрен извлекают.Через отверстие перфузионного канала, расположенного у дистального конца зонда, вводят специальный солевой раствор, идентичный химусу по ионному составу и подогретый до 40 °С. При приготовлении 30 л раствора для лаважа используют следующие навески солей: фосфат натрия однозамещенный - 75 г, хлорид натрия - 102, 9 г, ацетат натрия - 86, 34 г и хлорид калия - 46, 2 г. После растворения навесок в 2/3 объема дистиллированной воды необходимо добавить 150 мл 25 % раствора сульфата магния, 450 мл 10 % раствора хлорида кальция и дистиллированную воду до полного объема (30 л). Раствор вводят в кишечник со скоростью 100 мл/мин. Через 10-20 мин по аспирационному каналу начинают оттекать промывные воды, а с ними и кишечное содержимое. Через 0, 5-1, 5 ч по дренажу, введенному в прямую кишку, обычно появляется жидкий стул, в котором, как и в промывных водах, оттекающих по аспирационному каналу зонда, обнаруживается токсическое вещество. Для полного очищения кишечника, о чем можно судить по отсутствию яда в последних порциях промывных вод, требуется введение солевого раствора в количестве 500 мл/кг. При гипергидратации, развивающейся при бесконтрольном введении жидкости или травме зондом слизистой оболочки желудка или двенадцатиперстной кишки, необходимо срочно выполнить ультрафильтрацию с помощью аппарата искусственной почки.
МЕТОД ФОРСИРОВАННОГО ДИУРЕЗА. Основным достаточно универсальным способом консервативного лечения отравлений служит форсированный диурез (ФД), основанный на применении осмотических диуретиков (мочевины, маннитола) или салуретиков (лазикса) и позволяющий в 5-10 раз ускорить выведение токсических веществ из организма. Метод показан при большинстве интоксикаций, когда выведение токсических веществ из организма осуществляется преимущественно почками, например при отравлении морфином, фенобарбиталом, ФОБ, соединениями тяжелых металлов, хинина и др. Однако эффективность ФД значительно снижается из-за прочной связи многих химических веществ (этаминал-натрия, ноксирона, амитриптилина, лепонекса, фенотиазинов и др.) с белками и липопротеидами крови. Любая методика ФД предусматривает три последовательных этапа: предварительную водную нагрузку, внутривенное введение диуретика и заместительную инфузию растворов электролитов. Водная нагрузка в объеме 1, 5-2 л (плазмозаменители - коллоиды и кристаллоиды) необходима для компенсации гиповолемии, развивающейся при тяжелых отравлениях. Одновременно рекомендуется определить концентрацию токсического вещества в крови и моче, уровень электролитов, гематокрит. Наиболее оптимальной является инфузия растворов под контролем центрального венозного давления (ЦВД), для чего необходима пункция и катетеризация подключичной вены. Для измерения почасового диуреза больным вводят катетер в мочевой пузырь. Мочевину или маннитол в виде 30 % или 15 % раствора вводят внутривенно струйно в течение 10-15 мин в дозе 1-1, 5 г/кг. По окончании введения осмотического диуретика продолжают водную нагрузку раствором электролитов с обязательным содержанием препаратов калия. Скорость внутривенного введения раствора электролита должна соответствовать скорости диуреза (500-1200 мл/ч). Высокий диуретический эффект (увеличение скорости диуреза до 20-30 мл/мин) сохраняется в течение 3-4 ч, затем осмотическое равновесие восстанавливается, и цикл можно повторить снова или лучше сочетать осмодиу-ретики с салуретиками (лазикс, 1-3 мг/кг внутривенно). Последнее позволяет дополнительно увеличить диуретический эффект в 1, 5 раза. С учетом высоких потерь электролитов (особенно калия) при ФД необходим контроль за содержанием электролитов и гематокритом с последующей обязательной компенсацией обнаруженных нарушений водно-электролитного обмена. При отравлениях барбитуратами, салицилатами, гемолитическими ядами и другими химическими препаратами, растворы которых имеют кислую реакцию, показано включение в инфузионные среды 4 % раствора бикарбоната натрия (в дозе 5-20 мл/кг/сут) с одновременным контролем кислотно-основного состояния - КОС. Ощелачивание рекомендуется до поддержания постоянной щелочной реакции мочи (рН более 8, 0). Осложнения ФД (гипергидратация, гипокалиемия, гипохлоремия) связаны только с техническими погрешностями. Строгий учет количества введенной и выделенной жидкости, определение гематокрита и ЦВД позволяют легко контролировать водный баланс организма в процессе лечения, несмотря на высокую скорость диуреза. ФД противопоказан при отравлении, осложненном острой сердечно-сосудистой недостаточностью (стойкий коллапс, застойная сердечная недостаточность), при нарушении функции почек с олигурией или анурией. Эффективность ФДнесколько снижена у больных старше 50 лет.
|
|