
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Загальні положення
|
|
ПЕРЕЛОМИ КІСТОК ВЕРХНЬОЇ КІНЦІВКИ
МЕТОДИЧНІ ВКАЗІВКИ
до самостійної роботи студентів 5 курсу медичних факультетів
Затверджено
на засіданні вченої ради ХНМУ,
протокол № 9
від 20 жовтня 2011 р.
Харків 20II
ЗАГАЛЬНІ ПОЛОЖЕННЯ
Переломи кісток верхньої кінцівки зустрічаються досить часто, а при стихійних лихах та катастрофах кількість їх значно збільшується. Здебільшого переломи кісток верхніх кінцівок відносять до амбулаторної травми. При ускладнених пошкодженнях, а саме переломах, переломовивихах виникає необхідність оперативного з'єднання кісткових фрагментів. Правильна організація медичної допомоги постраждалим з переломами кісток пояса верхньої кінцівки та кісток вільної частини верхньої кінцівки відіграє важливу роль у відновленні функції та працездатності. Саме правильна діагностика, обсяг допомоги на всіх рівнях та етапах медичної евакуації пацієнтів з переломами кісток верхньої кінцівки є гарантією задовільних анатомо-функціональних результатів.
Висвітлено теоретичні та практичні аспекти діагностики і лікування постраждалих з переломами кісток верхньої кінцівки.
Методичні вказівки призначено для студентів 5 курсу, але можуть бути використані і лікарями-інтернамй, що проходять спеціалізацію з ортопедії та травматології.
Мета - засвоєння клініко-рентгенологічної діагностики переломів кісток
верхньої кінцівки, прийомів першої лікарської допомоги, кваліфікованої
хірургічної та спеціалізованої допомоги. '•'•'-'
Завдання:
-за даними анамнезу, механізму пошкодження зробити уявлення про імовірну локалізацію пошкодження;
- вміти проводити клінічне обстеження постраждалого та поставити попередній діагноз;
- застосовувати лабораторні та необхідні допоміжні методи діагностики для встановлення заключного діагнозу;
- вміти складати план лікування пацієнта з переломами кісток верхньої кінцівки.
Переломи лопатки. Лопатка - це плоска тонка кістка приблизно трикутної форми, яка з усіх боків оточена м'язами, в основному утримується ними і тому травмується порівняно рідко. Переломи лопатки становлять 1-1, 5% від загальної кількості переломів кісток скелета..
Залежності від проходження лінії зламу через різні анатомічні утворення, розрізняють такі види переломів лопатки (рис. 1).
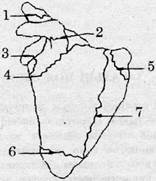
Рисунок 1 - Види переломів лопатки:
1 — перелом акроміального відростка; 2 — перелом дзьобоподібного відростка;
З - перелом суглобової западини; 4 — перелом шийки; 5 — перелом верхньовнутрішнього
кута; 6 - перелом нижнього кута; 7 - поздовжній перелом тіла лопатки
Нерідко переломи лопатки супроводжуються вивихом головки плечової кістки, переломами акроміального кінця ключиці, ребер.
Залежно від локалізації щодо суглобової западини та стабільності плечового суглоба в цілому, розрізняють внутрішньосуглобові, стабільні позасуглобові і нестабільні позасуглобові переломи лопатки. Внутрішньосугло-бовими переломами вважають переломи суглобової западини, які часто поєднуються з вивихом головки плечової кістки. Стабільні позасуглобові переломи представлені пошкодженнями тіла і відростків лопатки, а також переломами шийки лопатки. До категорії нестабільних позасуглобових переломів належать переломи шийки лопатки поєднані з пошкодженнями плечового і дзьобоподібного відростків та переломами ключиці.
Механізм виникнення. Вид і характер переломів лопатки залежить від напрямку дії сили, її енергії та місця прикладання. Переломи тіла, відростків та кутів лопатки здебільшого виникають при прямому механізмі травм: ударі в область лопатки, падінні на спину. При непрямому механізмі (падінні на плече або лікоть при відведеній руці або при ударі в область зовнішньої поверхні плечового суглоба) виникають переломи суглобової западини, шийки та відростків лопатки.
Клініка. Характер клінічних проявів залежить від локалізації пошкодження. Переломи тіла, відростків та кутів лопатки без зміщення та з незначним зміщенням відламків не змінюють рельєф надпліччя і можуть бути виявлені об'єктивно лише завдяки наявності випинаючої гематоми (симптом «трикутної подушки» Комоллі) та локальної болючості при пальпації. Клінічна картина переломів зі зміщенням характеризується порушенням звичайних контурів надпліччя, інколи при пальпації вдається виявити деформацію, крепітацію та патологічну рухомість відламків. Функція кінцівки порушується незначно.
4
При переломах відростків відмічаються обмежений набряк внаслідок крововиливу, болючість рухів у плечовому суглобі і крепітація при натискуванні на відросток. Перелом плечового відростка може поєднуватись з вивихрм і переломом акроміального кінця ключиці.
Переломам суглобової западини властиві ознаки гемартрозу з різким посиленням болю при рухах в плечовому суглобі.
При переломі шийки лопатки плече разом з суглобовою западиною лопатки опущене донизу. Контури суглоба змінені: акроміальний відросток виступає допереду, а дзьбоподібний зміщується назад. При пальпації відмічається болючість, інколи крепітація в область шийки лопатки. Рухи в плечовому суглобі обмежені, болючі.
Принципи діагностики і лікування. Для підтвердження діагнозу проводять рентгенографію в прямій, бічній та за необхідності - косій проекціях. Оскільки при переломах тіла лопатки можливе заходження кісткових фрагментів один за одного, рентгенологічна діагностика в таких випадках заснована на виявленні в зоні ураження ділянок ущільнення кісткової тканини та східцеподібної деформації медіального і латерального контурів лопатки.
При внутрішньосуглобових переломах для визначення положення фрагментів доцільно проводити комп'ютерну томографію. Враховуючи можливість пошкодження плечового сплетіння, необхідно також провести неврологічне обстеження відповідної верхньої кінцівки.
Оскільки основні частини лопатки оточені м'язами, що виконують роль шини, більшість переломів мають мінімальне зміщення, та хворі потребують лише консервативного лікування. При внутрішньосуглобових та стабільних позасуглобових переломах лопатки виконують місцеве знеболення та іммобілізацію в пов'язці Дезо терміном на 3-4 тижні. При переломах шийки лопатки без зміщення та відростків зі зміщенням відламків кінцівку фіксують на відвідній шині або в гіпсовій торакобрахіальній пов'язці, які запобігають виникненню вторинних зміщень та застійної контрактури в плечовому суглобі.
Показаннями до оперативного лікування є переломи суглобової западини зі зміщенням відламків та нестабільні переломи шийки та відростків лопатки. При нестабільних позасуглобових переломах шийки лопатки та ключиці спочатку необхідно провести фіксацію ключиці одним з методів внутрішнього чи зовнішнього остеосинтезу, що забезпечує відновлення стабільності плечового суглоба та нерідко призводить до репозиції фрагментів лопатки.
В післяопераційному періоді протягом декількох днів використовують тимчасову іммобілізацію в пов'язці Дезо з наступною пасивною та активною розробкою рухів у плечовому суглобі. Проводять комплексне фізіотерапевтичне лікування (УВЧ, діатермію), масаж м'язів верхньої кінцівки.
Перелом ключиці. Переломи ключиці складають 10-15% від загальної кількості переломів кісток різної локалізації. Частіше переломи ключиці виникають у людей молодого віку чоловічої статі. Переломам властивий непрямий механізм виникнення: при падінні на ділянку плеча, ліктя чи випрямлену руку. Можливий і прямий механізм травми при ударі в область
ключиці. Розрізняють переломи акроміального, стернапьного кінців та тіла ключиці - в зовнішній, середній та внутрішній третині. Переважно трапляються переломи середньої або на межі середньої та зовнішньої третини ключиці. Переломи бувають зі зміщенням та без зміщення уламків (у дітей - підокісні, неповні). Типовим є зміщення центрального відламка догори та назад, що зумовлене рефлекторним скороченням грудинно-ключично-соскоподібного м яза, а периферичного — донизу і вперед за рахунок скорочення дельтоподібного та грудних м'язів.
Клініка. Хворі скаржаться на біль у травмованій ділянці, обмеження рухів верхньої кінцівки. Область перелому ключиці набрякла, надключична ямка згладжена. Виявляється деформація. Плечовий пояс на боці ураження вкорочений. При пальпації відмічається локальна болючість, можлива патологічна рухомість та крепітація уламків. Активні рухи в плечовому суглобі болючі, значно обмежені. При здавлюванні плечового пояса в фронтальній площині відмічається посилення болі в області перелому.
Принципи діагностики і лікування. Для підтвердження діагнозу необхідно виконати рентгенографію плечового поясу в прямій проекції.
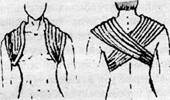
Консервативне лікування при переломах ключиці нараховує близько сотні видів пов'язок та шин для співставлення та фіксації уламків. При переломах ключиці без зміщення та підокісних переломах за типом «зеленої гілки» у дітей виконують іммобілізацію за допомогою восьмиподібної пов'язки Шарашенідзе чи кілець Дельбе протягом 2-3, у дорослих - 3—4 тижнів (рис. 2).
|
|
|
|
Рисунок 2 - Фіксуючі пов'язки при переломах ключиці:
а — восьмиподібна пов 'язка Шарашенідзе; б — кільця Дельбе;
в — шина Кузьмінського; г — гиина-Чижина
Потім призначають лікувальну фізкультуру та масаж надпліччя. При неускладнених переломах зі зміщенням, після місцевого знеболення розчином новокаїну 0, 5-1% чи лідокашу 2% - 10-15мл, слід виконати одномоментне співставлення уламків. Для цього потрібно дотримуватись техніки вправлення периферичного уламка —. підняття надпліччя догори і відхилення його назад та назовні. В такому положенні фіксують шиною Кузьмінського, Чижина, Белера, овалом Титової та ін. Середній термін іммобілізації становить 4-5 тижнів. Термін непрацездатності - 6-8 тижнів.
Оперативне лікування переломів ключиці виконують при визначених показаннях (абсолютних та відносних). До абсолютних показань належать: а) відкритий перелом; б) закритий перелом, ускладнений пошкодженням судинно-нервового пучка чи здавленням нервового сплетіння; в) уламковий перелом є загрозливим для пошкодження судинно-нервового пучка; г) інтерпозиція уламків (м'язева, окістна, кісткова). Відносними показаннями є неможливість утримувати уламки у вправленному положенні пов'язкою чи шинами.
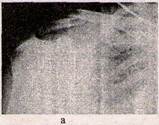
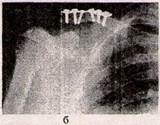
Хірургічне лікування полягає у відкритому співставленні уламків та фіксації їх спицею або стержнем проведеними інтрамедулярно; накісткове -пластиною та шурупами (рис. 3).
|
|
Рисунок 3 - Рентгенограми плечового пояса в прямій проекції: а - перелом ключиці в середній третині; б - перелом ключиці, синтезований пластиною
Зафіксувати уламки можливо і стержневим апаратом зовнішньої фіксації, особливо при відкритому переломі. Після операції верхня кінцівка іммобілізується пов'язкою Дезо або хустинковою пов'язкою на 3^ тижні, працездатність відновлюється через 1, 5-2 місяці.
Вивихи ключиці. Вивихи ключиці виникають у 5-6 разів рідше за переломи і складають 3-15% від усіх вивихів. Зустрічаються частіше у чоловіків працездатного віку. Розрізняють вивихи ключиці в акроміально-кгаочичному та грудинно-ключичному суглобах; повні та неповні. Вивих акроміального кінця ключиці виникає внаслідок прямої та непрямої травми, вивих стернального кінця - завдяки непрямій травмі. При вивиху акроміального кінця ключиці його зміщення відбувається догори. При повному вивиху розриваються ключично-акроміальна та ключично-клювоподібна зв'язки, при неповному - тільки акроміально-ключична. Зміщення грудинного кінця ключиці може бути наперед (передньо-грудинний вивих), доверху (надгрудинний) та назад (загрудинний).
Вивих акроміального кінця ключиці. Клініка. Для вивиху акроміального кінця ключиці характерна східцеподібна деформація в ділянці плечового суглоба.
Пальпація випинання болюча. Патогномонічним симптомом є пружний опір ключиці або симптом «клавіші». При натисканні акроміальний кінець ключиці вправляється (занурюється), якщо відпустити - він повертається у вихідну позицію вивиху.. Рухи в плечовому суглобі обмежені, особливо відведення. Рентгенографію ключично-акроміального з'єднання виконують у прямій проекції (рис. 4).

Рисунок 4 — Вивих акроміального кінця ключиці
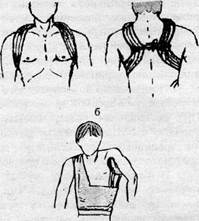
Принципи діагностики та лікування. Свіжі вивихи вправляють під місцевим знеболенням. Утримати вправлений кінець ключиці дозволяють гіпсова пов'язка Погорельського, Шимбарецького з ватно-марлевим пілотом (рис. 5). Фіксація триває 4—5 тижнів. Працездатність відновлюється через 1, 5 місяця.

Рисунок 5 — Гіпсова пов'язка при вивиху акроміального кінця ключиці
При консервативному лікуванні вивиху зрощення зв'язок може не відбутись, і після зняття гіпсової іммобілізації може наступити рецидив вивиху. У цих випадках, а також при застарілих вивихах, показане оперативне лікування - ушивання розірваної ключично-акроміальної зв'язки після фіксації ключиці до акроміона різними методами (спицями та серкляжем за Вебером, шурупом). Після операції кінцівку фіксують на хустинковій пов'язці 4-6 тижнів. Працездатність відновлюється через 7-8 тижнів при лікуванні повного та 5-6 тижнів - при лікуванні неповного вивиху.
Вивих грудинного кінця ключиці. Клініка. Вивиху грудинного кінця ключиці властива східцеподібна деформація (при передньому вивиху) або
западіння м'яких тканин (при задньому вивиху) в ділянці грудинно-ключичного з'єднання. Пальпація ділянки деформації болюча.
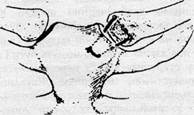
Принципи діагностики і лікування. Діагноз підтверджується за допомогою рентгенографії грудної клітини в двох проекціях. Вправлення і утримання грудинного кінця ключиці консервативним методом, як правило, не ефективне. Тому, перевагу надають оперативному лікуванню, суть якого полягає у відкритому вправленні вивиху та фіксації ключиці до грудини за допомогою шурупа або черезкісткового лігатурнбго капронового шва (рис. 6).
|
Рисунок 6 - Черезкісткова лігатурна фіксація грудинного вивиху ключиці
Після операції рухи в плечовому поясі обмежують 4 тижні. Реабілітація проводиться протягом 2—3 тижнів. Працездатність відновлюється через 7—8 тижнів.
Переломи проксимального відділу плечової кістки. Переломи плечової кістки становлять 7-12% від усіх переломів кісток і поділяються на переломи проксимального епіметафізу - 65%, діафізу - 20%, дистального епі-метафізу - 15%. Найчастіше виникають внаслідок непрямого механогенезу травми. Серед переломів проксимального відділу плечової кістки розрізняють: внугрішньосуглобові (головки, анатомічної шийки, у дітей - епіфізіолізи, остео-епіфізеолізй) і позасуглобові (черезгорбикові, хірургічної шийки, ізольовані переломи великого та малого горбків (дуже рідко), внаслідок відривного механоґенезу (авульсивні)). Серед перелічених переломи хірургічної шийки виникають найчастіше, особливо в старшому віці, і поділяються на три типи (рис. 7).
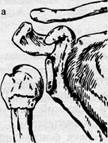
|

|

|
| V* 5 І |
Рисунок 7 - Типові переломи хірургічної шийки плеча: а — вколочений; б - аддукційний; в - абдукційний
Клініка. Залежно від виду перелому та характеру зміщення, наявні такі ймовірні симптоми: локальний біль, набряк суглоба, крововилив, порушення функції, вимушене положення кінцівки та достовірні: патологічні рухи, крепітація кісткових фрагментів, абсолютне вкорочення, порушення осі кінцівки, можливе підшкірне випинання кісткового фрагмента. Специфічним симптомом є пальпація краю розвернутої головки. Рентгенограми в двох проекціях (друга проекція - трансторакальна або аксіальна) уточнюють вид перелому та ступінь зміщення уламків.
Лікування. Комплекс заходів першої медичної допомоги передбачає знеболення, транспортну іммобілізацію однією з можливих методик: відмодельованою задньою драбинчастою шиною Крамера або задньою гіпсовою лонгетою від здорового надпліччя до головок п'ясткових кісток, хустинковою пов'язкою на клиноподібній подушці (рис. 8). Остання пов'язка або фіксація кінцівки пов'язкою-змійкою можуть бути і лікувальними заходами у хворих, особливо у старшому віці, з переломами проксимального відділу плечової кістки з припустимим зміщенням. Лікування можливе в гіпсовій лонгеті, торакобрахіальній гіпсовій пов'язці протягом 4—7 тижнів. Переломи зі зміщенням, особливо у дітей, вправляють одномоментно або поступово -методом скелетного витягу з наступною фіксацією в гіпсовій пов'язці. Якщо репозиція не вдасться або тривала іммобілізація є не бажаною, здійснюють відкриту репозицію та металоостеосинтез гвинтами, пластинками, у дітей — спицями Кіршнера. Протягом лікування виконують контрольні рентгенограми. Особливу увагу приділяють ранній, етапній комплексній реабілітації, шляхом розробки рухів з 4—5 дня. Працездатність відновлюється через 6-8 тижнів.
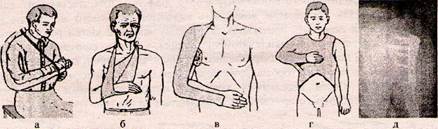
Рисунок 8 - Методи іммобілізації та лікування переломів плеча: а — шиною Крамера; б—хустинковою пов 'язкою; в — гіпсовою лонгетою; г — торакобрахіальною гіпсовою пов 'язкою; д - остеосинтез пластиною
Перелом діафізу плечової кістки в середній третині. Найчастіше цей вид ушкодження виникає при прямому механізмі травми - внаслідок ДТП, падіння чи вогнепального поранення. Зрідка може бути непрямий механізм травми - в результаті штовхання м'яча або армреслінгу. Характерним є так званий «згинальний механізм» - проксимальний відділ плеча фіксований в плечовому суглобі, а до дистального відділу прикладається плече сили, що призводить до перелому в середній третині плеча (рис. 9).

Рисунок 9 - Види переломів плечової кістки в середній третині: а - поперечний; б —косий; в — гвинтоподібний
Принципи діагностики і лікування. Перелому плечової кістки властиві усі типові ознаки переломів (біль, набряк, патологічна рухомість відламків, вкорочення кінцівки). Рентгенограми, зроблені у двух проекциях, уточнюють ступінь зміщення відламків. Переломи діафізу, особливо на межі середньої та нижньої третини, часто супроводжуються пошкодженням променевого нерва, що клінічне проявляється звисанням кисті, відсутністю активного розгинання та відведення 1-го пальця, зниженням чутливосте променевої частини кисті та розгинальної поверхні передпліччя. Пошкодження серединного та ліктьового нервів трапляюься значно рідше. При огляді хворого також слід порівняти пульс на обох променевих артеріях, оскільки при даному виді переломів часто спостерігається пошкодження плечової артерії.
Більшість переломів у середній третині можна лікувати консервативно -гіпсовою пов'язкою: у верхній третині на відвідній шині (зі зігнутим ліктьовим суглобом до 90° та відведенням плеча уперед до 40-45°); у середній та нижній третині - торако-брахіальною пов'язкою. Консолідація настає через 8-10 тижнів. Оперативне лікування показане при інтерпозиції м'яких тканин, первинному та вторинному ураженні променевого нерва та судин, при множинних, багатовідламкових та відкритих переломах. Для остеосинтезу застосовують пластини (ВСР чи ЬСР), інтрамедулярні блокувальні стержні, апарати зовнішньої фіксації (рис. 10).
Надвиростковий перелом плечової кістки. Ці переломи належать до позасуглобових пошкоджень. Найчастіше цей вид ушкодження виникає при непрямому механізмі травми. Зміщення дистального відламка наступає вверх і назад (згинальний тип); рідше (розгинальний тип) - зі зміщенням допереду. Ротаційні сили спричиняють зміщення дистального уламка досередини (сиЬіїш уагиз) чи, рідше, дозовні (сиЬіШз уа1§из).
11

а б в г
Рисунок 10 - Методики остеосинтезу переломів діафізу плечової кістки:
а — фіксація інтрамедулярним блокуючим стержнем; б, в-фіксація стержневим
апаратом зовнішньої фіксації; г - фіксація пластиною
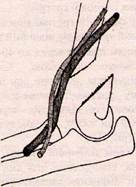
|
| Рисунок 11 - Схема надвиросткового перелому плечової кістки (екстензійний тил). Пошкодження судинно-нервового пучка |
Принципи діагностики і лікування. При надвиросткових переломах плечової кістки наявні всі типові ознаки перелому (біль, набряк, патологічна рухомість відламків, вкорочення кінцівки). Візуалізується інтенсивний набряк та деформація ліктьового суглоба. Визначається розрив лінії і трикутника Гюнтерата позитивний симптом Маркса (порушення перпендикулярності лінії, що проходить вздовж осі плеча та лінії, що з'єднує її надвиростки). За допомогою рентгенографії в двох проекціях визначають тип зміщення фрагментів. При згинальному типі перелому, коли дистальний відламок зміщується спереду, досить часто ушкоджується серединний нерв або артерія (рис. 11).
Для пошкодження серединного нерва характерно порушення чутливості по долонній поверхні кисті і І, Н, III пальців та внутрішній половині IV пальця. Спостерігаються рухові розлади - відсутність пронації предпліччя, протиставлення І пальця, згинання І, II, III та IV пальців у міжфалангових суглобах.
При переломах без зміщення верхню кінцівку фіксують гіпсовою лонгетою по задній поверхні плеча зі згинанням ліктьового суглоба під кутом 90°. При переломах зі зміщенням уламків проводять спробу одномоментного вправлення під місцевим чи короткочасним загальним знеболенням та наступною фіксацією циркулярною гіпсовою пов'язкою в положенні середньому між пронацією та супінацією. При невдалій спробі закритої репозиції проводять оперативне лікування. Для металоостеосинтезу використовують пластини з шурупами, апарати зовнішньої фіксації.
Техніка закритої ручної репозиції. Репозицію проводять під місцевим або короткочасним загальним знеболенням. Хворого укладають на тверду кушетку, лікар охоплює верхню третину передпліччя, так щоб великі пальці кистей знаходились на передній, а решта пальців на задній поверхні. Асистент здійснює протитягу за середньо-нижню третину плеча. Після цього починають проводити тракції по довжині (рис. 12, а). Досягають спі вставлення фрагментів тракцією по довжині. Для утримання відламків лікар виконує легку супінацію та флексію передпліччя (рис. 12, б, в, г).
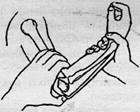
|

|

|
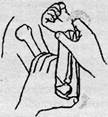
|
Рисунок 12 - Вправлення надвиросткового перелому
З перших днів після вправлення хворому дозволяють рухи в плечовому, променево-зап'ястковому та міжфалангових суглобах. Через 3-4 тижні у
дорослих, а у дітей через 10-18 днів знімають гіпсову пов'язку та починають розробку рухів у ліктьовому суглобі. Масаж та теплові фізпроцедури протипоказані, оскільки вони сприяють виникненню осифікуючого міозиту, утворенню надлишкової кісткової мозолі та остеофітів, контрактури ліктьового суглоба.
Переломи виростків плечової кістки. Переломи виростків плечової к'стки найчастіше зустрічаються у дитячому та підлітковому віці, займають третє місце серед переломів плеча та належать до внутрішньосуглобових переломів плечової кістки.
Розрізняють такі типи переломів виростків плечової кістки:
- перелом зовнішнього (латерального) виростка плечової кістки;
— перелом внутрішнього (медіального) виростка плечової кістки;
— фронтальний перелом головки, блока;
- Т- і У-подібні міжвиросткові переломи плечової кістки.
Перелом зовнішнього (латерального) виростка плечової кістки виникає внаслідок непрямої дії травмуючої сили, найчастіше при падінні на зігнутий ліктьовий суглоб, що супроводжується відхиленням передпліччя назовні. Відламаний виросток під дією травмівної сили та скорочення м'язів передпліччЛ кисті зміщується донизу та назовні.
Клініка. Для перелому зовнішнього виростка властивий біль у ліктьовому суглобі, порушення його функції. При огляді контури ліктьового суглоба деформовані, передпліччя напівзігнуте, активні і пасивні рухи обмежені. При пальпації визначається різка болючість і крепітація кісткових уламків по зовнішній поверхні верхнього відділу ліктьового суглоба. Порушуються контури трикутника Гюнтера. Передпліччя відхиляється назовні (сиЬійІз уа1§из).
Перелом внутрішнього (медіального) виростка зустрічається рідко внаслідок фізіологічного вальгуса ліктьового суглоба, виникає при падінні на напівзігнуту в лікті руку у випадку раптового відхилення передпліччя до середини.
Клініка. Для перелому внутрішнього виростка плечової кістки властивий біль, порушення функції ліктьового суглоба. При огляді контури ліктьового суглоба деформовані за рахунок верхніх відділів, вісь передпліччя відхилена досередини з відкритим кутом деформації (сиЬіІиз уагиз). Під час пальпації визначається болючість у зоні внутрішнього виростка, активні і пасивні рухи в ліктьовому суглобі обмежені, болючі. Осьове навантаження спричиняє біль у ліктьовому суглобі по внутрішній поверхні.
Фронтальні переломи блока, головки, блока та головки виникають під час дії непрямої травмуючої сили при падінні на кисть при розігнутому ліктьовому суглобі.
Клініка. При переломах травмований скаржиться на біль в ліктьовому суглобі. При огляді виявляють набряк, деформацію, гемартроз та порушення функції ліктьового суглоба. Будь-які рухи спричинюють посилення болю.
Т- і У-прдібні, міжвиросткові переломи плечової кістки належать до складних переломів виростків плечової кістки, виникають внаслідок значної дії
14
травмуючої сили, яка діє по осі плечової кістки безпосередньо на задню поверхню ліктьового суглоба при зігнутому передпліччі. Відбувається розколювання виростків плечової кістки на ліктьовому паростку, який вклинюється між ними, і зміщення їх у фронтальній площині в різні сторони.
Клініка. Наявність болю в ділянці ліктьового суглоба в спокої, деформація контурів ліктьового суглоба, активні і пасивні рухи різко обмежені, осьове навантаження болюче, при пальпації різка болючість на висоті деформації, патологічна рухомість, крепітація кісткових уламків.
Принципи діагностики та лікування. Діагностують ці типи переломів за допомогою клінічних ознак та додаткових методів обстеження. Зокрема при однобічних переломах виростків відбувається їх зміщення, що призводить до деформації і набряку ліктьового суглоба, вальгусного відхилення передпліччя при переломі зовнішнього виростка. Порушується нормальне співвідношення точок трикутника Гюнтера. При Т- і У-подібних переломах відбувається зміщення передпліччя назад, пальпаторно визначається западіння тканин і виступання центрального відламка. У випадку зміщення передпліччя вперед, задц0 поверхня плеча виступає дугою. Рентгенологічно уточнюють вид перелому та характер зміщення уламків.
При переломах без зміщення відламків лікування полягає у фіксації ліктьового суглоба задньою гіпсовою шиною від верхньої третини плеча до головок п'ясних кісток при зігнутому до 90° передпліччі в положенні напівпронації терміном на 4-5 тижнів. У випадку зміщення відламків проводять закриту репозицію під місцевим чи загальним знеболенням і фіксацію в глибокій задній гіпсовій шині. Неможливость закритої репозиції відламків чи вторинне їх зміщення та неможливость відновлення конгруентності суглобових поверхонь є показанням до оперативного лікування — відкритої репозиції та фіксаціії відламків компресувальним гвинтом або спицями Кіршнера (рис. 13).
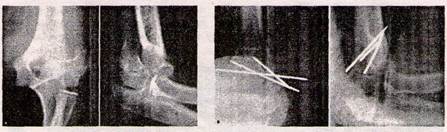
Рисунок 13 — Перелом зовнішнього виростка плечової кістки до та після операції
Аналогічна лікувальна тактика при переломі внутрішнього виростка (рис. 14).
Фронтальні переломи у всіх випадках потребують відкритої репозиції та остеосинтезу в напрямку проведення гвинтів чи спиць ззаду - спереду.
15

Рисунок 14 - Перелом внутрішнього виростка плечової кістки до та після операції
Для остеосинтезу Т- і У-подібних переломів виростка плечової кістки використовують методики Кемпбелла, Лангенбека. При цьому для співстав-лення відламків часто виконують остеотомію ліктьового відростка з наступним його остеосинтЛом гвинтом (рис. 15).
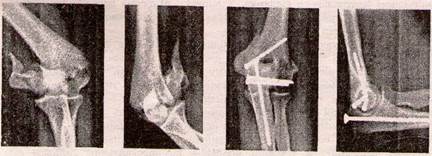
Рисунок 15 - Перелом виростків плечової кістки до та після операції
У випадку Т-подібного перелому, де горизонтальна площина зламу проходить вище виростка, у дорослих для остеосинтезу використовують реконструктивні пластини по медіальному і латеральному краю дистального метаепіфізу плечової кістки (рис. 16).
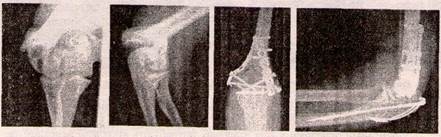
Рисунок 16 - Т-подібний перелом виростків плечової кістки до та після операції
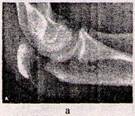
Переломи ліктьового відростка. Переломи ліктьового відростка належать до внутрішньосуглобових переломів, частота виникнення яких становить 1-1, 5% від усіх переломів кісток. Причиною виникнення таких переломів є вплив прямої травмуючої сили - удар при падінні на лікоть. Можливі переломи внаслідок раптового скорочення триголового м'яза плеча, так звані «відривні переломи», оскільки м'яз кріпиться безпосередньо до ліктьового відростка. Зміщення відламків залежить від ушкодження зв'язкового апарату. У випадках його повного розриву триголовий м'яз зміщує проксимальний відламок і відбувається ротація його навколо фронтальної осі.
Переломи ліктьового відростка поділяються залежно від площини зламу на поперечні і косопоперечні; за локалізацією - на переломи верхівки, тіла та багатовідламкові переломи (рис. 17).
|

|
Рисунок 17 — Перелом ліктьового відростку: а — верхівки, 6 — основи: в — багатовідламкові
Розрізняють «відривні переломи» і епіфізіолізи ліктьового відростка.
Найчастіше переломи ліктьового відростка зустрічаються біля верхівки або основи. Це зумовлено анатомічними особливостями, які полягають в тому, що тіло ліктьового відростка є найширшою частиною відростка, а верхівка і основа звужені і структурно слабші.
Принципи діагностики та лікування. Хворі з переломами ліктьового відростка скаржаться на біль в ліктьовому суглобі. При огляді травмована верхня кінцівка знаходиться у напівзігнутому стані, контури ліктьового суглоба деформовані, внаслідок набряку м'яких тканин, гемартрозу або за рахунок зміщення ліктьового відростка. Пальпаторно визначається різка болючість у місці перелому. При зміщеннях можна виявити місце перелому та встановити величину діастазу (проміжку між фрагментами). Активні рухи в ліктьовому суглобі значно обмежені, зокрема — розгинання. Пасивні рухи посилюють біль. Позитивний больовий симптом при осьовому навантаженні. Відмічається порушення трикутника Гюнтера.
Часто при переломах ліктьового відростка травмується ліктьовий нерв. Хворий відмічає заніміння або гіпестезію IV - V пальців кисті та неможливість повного їх розгинання.
Діагностика переломів ліктьового відростка базується в основному на клінічних ознаках і даних рентгенологічного дослідження. При обстеженні дітей слід пам'ятати, що ядро зкостеніння ліктьового відростка з'являється на 10-12 році життя, а їх злиття - у віці 16-18 років. Тому, у підлітків необхідно
застосовувати порівняльну рентгенографію з протилежним ліктьовим суглобом. Рентгенологічне обстеження дає змогу оцінити характер перелому, стан і положення відламків для вибору найбільш доцільної тактики лікування.
Лікування. Для визначення показань до консервативного або оперативного лікування хворих при переломах ліктьового виростка використовують рентгенографію ліктьового суглоба, виконану в зігнутому положенні до 90° у двох проекціях. На боковій рентгенограмі оцінюють ступінь зміщення уламків, що є вирішальним у виборі методу лікування. Консервативне лікування обирають при переломах ліктьового виростка без зміщення або коли діастаз між уламками є до 5 мм, що свідчить про збереження цілості сухожилка триголового м'яза плеча. При відстані між фрагментами у 2-3 мм слід виконати одномоментну репозицію уламків та гіпсову іммобілізацію плеча і передпліччя до основи пальців в положенні згинання під кутом 90-100° у ліктьовому суглобі і в середньому положенні між супінацією та пронацією. Якщо на рентгенограмі ліктьового суглоба у боковій проекції в зігнутому положенні визначається розходження уламків до 0, 5 см, яке зникає при розігнутому положенні, іммобілізацію після одномоментного вправлення проводять в положенні розгинання строком до 4-6 тижнів. Обов'язковою є контрольна рентгенографія.
За наявності розходження уламків понад 0, 5 см, що свідчить про розрив сухожилка триголового м'яза плеча та можливу інтерпозицію між уламками, консервативне співставлення фрагментів ліктьового виростка неможливе. Це є показанням до оперативного лікування - остеосинтезу уламків ліктьового виростка з обов'язковим усуненням інтерпозиції та відновленням цілісності сухожилка триголового м'яза плеча.
Переломи головки і шийки променевої кістки. Такі переломи виникають внаслідок непрямої травми при падінні на випрямлену руку. В момент зіткнення сили опору діють на відхилене назовні передпліччя і головка променевої кістки вдаряє в головчасте підвищення плечової кістки.
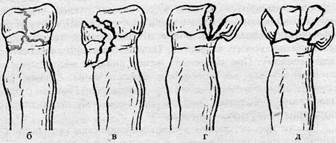
Переломи шийки і головки променевої кістки поділяють на три групи (рис. 18):

|
|
Рисунок 18 -Види переломів головки і шийки променевої кістки:
а - переломи шийки променевої кістки без зміщення головки;
б — переломи шийки та головки променевої кістки без зміщення;
в - переломи зовнішнього краю головки променевої кістки зі зміщенням;
г — переломи внутрішнього краю головки променевої кістки зі зміщенням;
д —уламкові переломи головки променевої кістки зі зміщенням
Принципи діагностики та лікування. Ліктьовий суглоб збільшений в обсязі з причини гемартрозу та порушення структури кістки і крововиливу в м'які тканини. При переломах зі зміщенням уламків втрачається правильне співвідношення між головкою променя та головчастим підвищенням плечової кістки, виникає деформація у вигляді сиЬіІиз узі§ш. Пальпаторно визначають різку болючість у ліктьовій ямці. Згинальні і розгинальні рухи в ліктьовому суглобі значно обмежені, а ротаційні - не можливі. Зміщення головки променевої кістки вказує на розрив кільцеподібної зв'язки (1і§атепшт апніаге гасііі). Характер перелому і ступінь зміщення уламків визначають рентгеноло-гічно у двох проекціях. За необхідності їх доповнюють в положенні супінації-пронації передпліччя, а також в передньо-задній проекції - при згинанні в ліктьовому суглобі. При уламкових переломах на рентгенограмах виявляють вклинення головчастого підвищення плечової кістки в головку променя, яка розщеплюється.
При переломах головки і шийки променевої кістки без зміщення уламків показане консервативне лікування. Передпліччя згинають у ліктьовому суглобі під кутом 90-100° і фіксують у середньо-фізіологічному положенні задньою гіпсовою лонгетою від плечового суглоба до головок п'ясткових кісток. Строк іммобілізації у дорослих сягає 3-4 тижнів, а у дітей - 10-14 днів.
За наявності значного зміщення уламків, необхідно виконати їх одномоменгну репозицію. Під місцевою або загальною анестезією руку випрямляють у ліктьовому суглобі і проводять тракцію по осі при повній супінації та максимальному приведенні передпліччя. Це положення створює простір для головки, яку, при згинанні передпліччя, втискають пальцем. При розігнутому до 160° і прокованому передпліччі кінцівку фіксують задньою гіпсовою лонгетою. Через 14 днів після вправлення головки, передпліччя поетапно згинають до 90°. Незадовільний результат закритого вправлення є показанням до оперативного лікування.
Під загальним знеболенням, задньо-боковим доступом Кохера відкривають суглоб, знаходять головку променевої кістки. При цьому доступі можна ушкодити глибоку гілку променевого нерва. Елеватором виводять вивихнуту головку, яку фіксують спицею Кіршнера при зігнутому до 80° і супінованому передпліччі. Фіксують верхню кінцівку у фізіологічному положенні задньою гіпсовою лонгетою на 4 тижні.
При крайових переломах головки малий уламок видаляють. Великий уламок слід ретельно репонувати і зафіксувати гвинтом або спицею Кіршнера. При багатоуламкових переломах головки променевої кістки у дорослих її видаляють, вирівнюють площину зламу, котру вкривають м'якими тканинами або проводять ендопротезування. М'язовий або окісний клапоть фіксують лігатурою. Після операції застосовують згаданий вище режим іммобілізації. Кільцеподібну зв'язку обов'язково зберігають. Добрі результати лікування досягають ендопротезуванням головки. Видалення головки променевої кістки у дітей недопустиме. У реабілітаційному періоді основним завданням є профілактика контрактур. Особливу увагу надають відновленню ротаційних рухів.
19
Переломи кісток передпліччя. За локалізацією переломи кістої передпліччя поділяють на: переломи ліктьового або вінцевого відростків головки або шийки променевої кістки; діафізарні переломи обох кістої передпліччя; ізольований перелом діафіза променевої кістки або ліктьово кістки; переломо-вивихи Монтеджі або Галеацці; променевої кістки в типовом) місці з відривом або без відриву шилоподібного відростка ліктьової кістки. Зг лінією перелому зустрічаються поперечні, косі, гвинтоподібні, уламкові подвійні переломи. У дитячому віці виникають підокісні переломи (за типом «зеленої гілки»), а також проксимальні і дистальні епіфізіолізи кісток передпліччя.
Переломи кісток передпліччя можливі внаслідок прямого механізм) травми (удар). Як результат непрямого механогенезу, це можливо і при падінні на випрямлену руку з опорою на долоню чи тил кисті. Переломи кісток передпліччя складають 30% усіх переломів кісток. Ізольований перелом діафіза променевої кістки виникає внаслідок прямого удару, рідше - при падінні з опорою на долоню. При ізольованому переломі діафізу однієї з кісток передпліччя зміщення відламків по довжині не буває, завдяки цілісності неушкодженої парної кістки.
При переломі обох діафізів кісток передпліччя зміщення відламків відбувається завдяки напруженню оточуючих м'язів. При переломі у верхній третині проксимальний відламок променевої кістки зміщений спереду та супінований, а периферична частина передпліччя під впливом круглого і квадратного пронаторів перебуває у крайній пронащї.
При діафізарних переломах кісток передпліччя у середній третині проксимальний відламок променевої кістки утримується в середньому положенні між супінацією і пронацією, дистальний - прокується. При переломі діафізів кісток передпліччя у нижній третині його дистальний відділ і кисть перебувають в положенні пронації.
Ізольований діафізарний перелом променевої або ліктьової кістки. Принципи діагностики та лікування. При огляді ділянки перелому виявляється набряк і деформація. Пальпацією визначається болючість, можлива крепітація кісткових відламків. Позитивний симптом осьового навантаження на зламану кістку. Ізольовані переломи діафізу променевої кістки зустрічаються більш часто, ніж ліктьової. Діагностують переломи передпліччя рентгенографією травмованого сегменту з суміжними суглобами.
При діафізарному переломі однієї з кісток без зміщення відламків передпліччя фіксують у задній гіпсовій шині від середини плеча до головок п'ясткових кісток на 5-6 тижнів. Верхню кінцівку згинають у лікті на 90° та передпліччя розташовують у середньому положенні між супінацією і пронацією. У випадках поперечного перелому однієї кістки зі зміщенням відламків репозицію виконують під наркозом і кінцівку фіксують аналогічною гіпсовою пов'язкою на строк 6-8 тижнів.
При косих і відламкових ізольованих переломах діафіза ліктьової або променевої кістки відламки мають схильність до повторного зміщення, тому
20
застосовують відкрите вправлення фрагментів з накістковим або інтраме-дулярним остеосинтезом. Термін зрощення 2-2, 5 місяці, непрацездатність відновлюється через 3-4 міс.
Діафізарний перелом обох кісток передпліччя. Принципи діагностики та лікування. При огляді рука знаходиться у вимушеному положенні, напівзігнута в лікті, передпліччя проноване, кисть звисає. Виявляється набряк, деформація, інколи вкорочення сегменту. При пальпації визначається болючість у місці перелому, патологічна рухомість, при супінації виникає крепітація відламків. Позитивний симптом осьового навантаження. Проводять рентгенографію місця перелому з суміжними ліктьовим і променево-запястковим суглобами (рис. 19).
|
|
Рисунок 19 — Поперечний перелом діафізів обох кісток передпліччя
При переломі діафізів обох кісток передпліччя без зміщення відламків кінцівку фіксують задньою гіпсовою шиною від середини плеча до головок п'ясткових кісток в положенні згинання передпліччя в ліктьовому суглобі до 90° і напівпронованому передпліччі. При підокісних переломах у дітей не можна залишати навіть незначне кутове зміщення, оскільки з віком дитини деформація прогресує. Термін іммобілізації у дорослих скаладає 1, 5-2 місяці, а у дітей - 3-4 тижні. Строк непрацездатності становить 2, 5-3 міс.
При переломах у верхній третині діафізів кісток передпліччя для вправлення відламків потрібно провести дистракцію, а периферичні відламки слід перевести у положення максимальної супінації і співставити їх з центральними.
При переломах у середній третині необхідно вправляти відламки передпліччя в середньому положенні між супінацією і пронацією і після вправлення відламків положення передпліччя в гіпсі має бути аналогічним.
При переломах кісток дистального кінця передпліччя вправляти відламки необхідно у деякій пронації, в такому ж положенні їх фіксують у гіпсовій пов'язці протягом 2-2, 5 місяці задньою гіпсовою шиною від середньої третини плеча до головок п'ясткових кісток.
Але все ж таки у більшості випадків вправити відламки не вдається, особливо при косих, гвинтоподібних та багатовідламкових діафізарних переломах обох кісток передпліччя. Тому, проводять остеосинтез за допомогою пластин, інтрамедулярних блокуючих стержнів, апаратів зовнішньої фіксації.
Переломо-вивихи кісток передпліччя. Переломо-вивих Монтеджі -перелом верхньої або на межі верхньої і середньої третини ліктьової кістки зі зміщенням відламків під кутом з одночасним вивихом головки променевої кістки допереду і догори та розривом кільцеподібної променевої зв'язки і капсули суглоба. Виникає від прямого удару по зігнутому в лікті і випростованому передпліччю, при захисті від удару або при падінні на бордюр чи іншу тверду перешкоду (рис. 20, а).
Переломо-вивих Галеацці - перелом променевої кістки, як правило, на межі середньої і нижньої третини та вивих головки ліктьової кістки з розривом зв'язок дистального променево-ліктьового з'єднання. Виникає від падіння на випрямлену і проновану руку з опорою на долоню або тил кисті, рідше від прямого удару по передпліччю (рис. 20, б).


Рисунок 20 — Схема переломо-вивиху Галеацці (а) та переломо-вивиху Монтеджі (б)
Принципи діагностики та лікування. При переломо-вивиху Монтеджі хворий підтримує руку в дещо зігнутому в лікті положенні. Передпліччя вкорочене, набрякле. При пальпації визначається болючість, патологічна рухомість і деформація ліктьової кістки. Головка променевої кістки знаходиться спереду ліктьового суглоба. Активні рухи в ліктьовому суглобі внаслідок болю неможливі, пасивні - пружні.
При огляді хворого з переломо-вивихом Галеацці відмічається набряк в ділянці діафіза променевої кістки, при рухах - патологічна рухомість і крепітація кісткових відламків, позитивний симптом осьового навантаження. Для визначення характеру зміщення уламків проводять рентгенографію передпліччя з суміжними суглобами в двох проекціях.
За наявності переломо-вивиху Монтеджі під загальним знеболенням проводять тракцію за кисть і повну супінацію передпліччя, усувають кутове і бокове зміщення відламків ліктьової кістки з одночасним зануренням головки променевої кістки. Хірург натискає пальцем на головку променевої кістки, яка виступає і одночасно згинає у лікті супіноване передпліччя до кута 50-60°. Кінцівку фіксують задньою гіпсовою шиною від плечового суглобу до головок
п'ясткових кісток у дорослих на 5-6 тижнів, а у дітей - на 2-3 тижні, У випадку інтерпозиції м*яких тканин між відламками і невправимості вивихнутої головки або постійно виникаючого рецидиву вивиху проводять відкриту репозицію відламків ліктьової кістки з її метало остеосинтезом. Головку променевої кістки вправляють та відновлюють зв'язковий апарат.
Хворих з переломо-вивихом Галеацці можна лікувати консервативно. Для цього під знеболенням проводять тракцію по осі променевої кістки, відламки якої вправляють і одночасно усувають вивих головки ліктьової кістки. Фіксують кінцівку глибокою гіпсовоюу лонгетою від верхньої третини плеча до основ пальців кисті при зігнутому в лікті до 90° і супінованому передпліччі. Строк фіксації в шині 2-2, 5 міс. Призначають розробку рухів в суглобах, масаж і фізіотерапію. Тривалість непрацездатності - 3-3, 5 міс. При інтерпозиції м'яких тканин і неможливості вправлення променевої кістки слід застосовувати остеосинтез пластиною або інтрамедулярним стержнем.

|

|
Перелом променевої кістки в типовому місці. Існують два варіанти перелому - розгинальний (тип Коллеса), згинальний (тип Сміта) (рис. 21), Найчастіше трапляється тип Коллеса, котрий виникає внаслідок падіння на випрямлену руку, розігнуту в променево-зап'ястковому суглобі. В 70-80% випадків цей вид перелому поєднується з відривом шилоподібного відростка ліктьової кістки. Дуже рідко трапляється згинальний перелом, котрий виникає при падінні на тильну поверхню кисті.
Рисунок 21 - Перелом променевої кістки в типовому місці: а — згинальний тип (перелом Сміта); б —розгинальний перелом (перелом Коллеса)
Принципи діагностики та лікування. При переломі променевої кістки в типовому місці наявні всі абсолютні ознаки перелому (біль, набряк, видима
деформація, патологічна рухомість відламків, вкорочення кінцівки, крепітація). Патогномонічний симптом даного перелому це - «штокоподібна» деформація дистального кінця передпліччя. Для підтвердження діагнозу та визначення ступеня зміщення відламків використовують рентгенографію у двох стандартних проекціях.
При свіжих переломах зазвичай виконують одномоментне вправлення. Кінцівку фіксують гіпсовою пов'язкою від верхньої третини передпліччя до основ пальців на 6-8 тижнів.
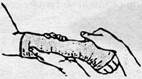
Техніка ручної репозиції. Репозиція хворому проводиться обов'язково під місцевим або короткотривалим загальним знеболенням. Репозицію лікар може проводити самостійно, але краще за допомогою одного асистента (рис. 22).

|

|

|
|

|
Рисунок 22 — Вправлення перелому променевої кістки в «типовому місці»:
а — тракція по довжині; б — вправлення дистального уламка; в, г — утримання вправлених відламків та фіксація гіпсовою пов 'язкою
ЗгинальтІ тип. Однією рукою лікар захоплює кисть разом з дистальним відламком, а другою - зап'ястя на рівні проксимального відламка. І етап -здійснюють тракцію для усунення зміщення по довжині та кутового зміщення дистального відламка. II етап - здійснюють згинання та одночасну пронацію дистального відламка, при цьому проводиться репозиція дистального відламка за допомогою великого пальця лікаря, який підтискає його в долонний бік та донизу. Після вправлення кінцівку фіксують гіпсовою пов'язкою від головок п'ясних кісток до ліктьового суглоба в положенні долонного згинання та незначної ліктьової девіації з відведенням великого пальця кисті.
Розгинальний тип. І етап - проводять згинання кінцівки в ліктьовому суглобі, лікар охоплює руками зап'ястя хворого так, щоб його великі пальці знаходились над проекцією дистального відламка, асистент здійснює протитягу
за плечову кістку; двоє здійснюють тракцію по осі кінцівки для усунення зміщення по довжині. II етап - при усуненні зміщення по довжині, лікар великими пальцями здійснює швидкий штовхальний рух в тильну сторону та доверху, яким усуває зміщення по ширині. Якщо травматолог працює самостійно, то він проводить усунення зміщення по довжині за допомогою попереднього витяжіння, а потім охоплює однією рукою ділянку тенора та задню поверхню дистального відламка таким чином, щоб його пальці сходились на передній поверхні. В той же час другою рукою здійснюється протитяга за передню поверхню передпліччя. Дистальний відламок зміщують в тильну сторону та незначно пронують.
Гіпсову імобілізацію здійснюють від головок п'ясних кісток в положенні тильного згинання та незначної ліктьової девіації з відведенням великого пальця кисті. Після вправлення обов'язковим є проведення рентгенографічного контролю в двох стандартних проекціях. Якщо зміщення не вдалось усунути повністю, то проводять ще одну спробу вправлення. Якщо і вона виявилась безуспішною або при неможливості утримати відламки проводять оперативне лікування.
На 5-7 день при зменшенні післятравматичного набряку обов'язково виконують контрольну рентгенографію. За відсутності вторинного зміщення укріплюють вільну гіпсову пов'язку. З другої доби хворому дозволяються рухи в плечовому і ліктьовому суглобах та пальцями кисті.
За наявності зміщення слід провести спробу транскутанної фіксації уламків шпицями з подальшою фіксацією гіпсовою лонгетою на 6-8 тижнів. При відкритій репозиції уламки слід зафіксувати пластиною з шурупами.
Невдалі спроби ручної репозиції, багатоуламковий перелом, внутрішньо-суглобовий перелом, нестабільні переломи (з пошкодженням шилоподібних відростків та дистального радіоульнарного синостозу) є показаннями до оперативного втручання.
Ускладнення. Зміщенний центральний відламок може травмувати квадратний м'яз, сухожильні піхви та сухожилки-згиначі пальців, серединний нерв, а також міжкісткові чутливі гілки променевого нерва. В деяких випадках гострий відламок може перфорувати шкіру і закритий перелом переходить у відкритий. Інколи може розвинутись нейро-дистрофічний синдром, ішемічна контрактура Зудека-Турнера.
При баговідламкових переломах «в типовому місці» наступає фрагментація дистального відламка променевої кістки. Такий перелом ще не є абсолютним показанням до оперативного втручання. Слід провести спробу закритої репозиції. Інколи можливо виконати точну репозицію і відновити анатомічну цілісність навіть тяжких багатовідламкових переломів променевої кістки.
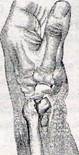
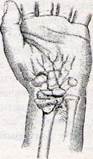
Перелом Бартона - це внутрішньосуглобовий перелом дистальної частини променевої кістки з вивихом в променево-зап'ястковому суглобі (рис. 23). При цьому частина суглобової фасетки в момент перелому розвертається на 180°, тому його ще називають «реверсний перелом», що відрізняє його від інших преломів променевої кістки в «типовому місці». Механізм травми -»
падіння на розігнутий та прокований променево-зап'ястковий суглоб з сильним ударом об дорзальну частину суглобової щілини. Закрита репозиція та утримання досягнутих результатів можливе тільки в поодиноких випадках. Основне лікування — це відкрите вправлення з подальшою фіксацією Т-подібною пластинкою.
|
|
Рисунок 23 - Перелом Бартона
Пошкодження кісток зап'ястку. Найчастіше ушкоджуються кістки проксимального ряду зап'ястка: перелом човникоподібної кістки, вивих півмісяцевої кістки, перелом тригранної кістки, перилунарний вивих кисті.
Перелом човникоподібної кістки. Виникає внаслідок форсованої травми (падіння на долоню) з упором шилоподібного відростка променевої кістки до човникоподібної кістки чи при падінні на випростану руку, внаслідок удару кулаком об твердий предмет. Як правило, утворюються два відламки. Внаслідок порушення кровопостачання проксимального уламка може виникнути його асептичний некроз. Перелом може ускладнюватися несправжнім суглобом, деформуючим артрозом кистьового суглоба з різним ступенем порушення його функції.
Принципи діагностики та лікування. При огляді виявляється згладженість ділянки анатомічної табакерки, пальпаторно наявна локальна болючість, яка посилюється при осьовому навантаженні та рухах кистю. Рентгенографічне дослідження виконують в стандартних проекціях. Існує спеціальна укладка, для якої кисть ротують назовні на кут 15-20° та забезпечують ліктьове відведення з розташуванням рентгенівської трубки в сагітальному напрямку. У сумнівних випадках слід повторити рентгенівське обстеження через 2-3 тижні. За цей час щілина перелому розширюється внаслідок резорбції кісткової тканини по площині руйнування кістки.
При свіжих переломах човникоподібної кістки виконують іммобілізацію циркулярною гіпсовою пов'язкою від рівня ліктьового суглоба до головок II-V-п'ясткових кісток, а на І палець (при його відведенні) - до нігтьової фаланги. Кисть незначно відводять в променевому напрямку та до тилу. Тривалість іммобілізації залежить від характеру лінії перелому та становить не менше
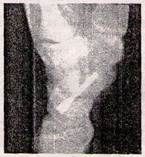
10 тижнів. У випадку перелому зі зміщенням - виконують відкриту репозицію та фіксацію гвинтом Ебердена чи ТшіпРіх (рис. 24).

|
|
Рисунок 24 - Відбиток рентгенограм кисті в прямій та боковій проекціях після остеосинтезу човникоподібної кістки гвинтом ТЧуіпРіх
При виявленні асептичного некрозу проксимального фрагмента доцільно видалити некротизовану кістку. Якщо наявні ознаки несправжнього суглоба човникоподібної кістки - слід виконати кісткову аутопластику з фіксацією. Серед інших операцій виконують (за показаннями) ексцизію човникоподібної кістки, видалення проксимального ряду кісток зап'ястка, артродез кистьового суглоба та ендопротезування. В процесі лікування переломів застосовують засоби фізіотерапевтичного впливу, масаж верхньої кінцівки, рухову терапію. При сприятливому перебігу працездатність відновлюється через 3-6 місяців.
Перелом тригранної кістки. Є наслідком прямого механізму травми. Клінічне констатують симптоми локальноого набряку, болючості при пальпації та осьовому навантаженні біля головки ліктьової кістки.
Принципи діагностики та лікування. Рентгенівське обстеження в стандартних проекціях підтверджує припущення. Виконують іммобілізацію кисті та передпліччя гіпсовою пов'язкою на 3-4 тижні. З перших днів призначають лікувальну гімнастику для пальців. Працездатність відновлюється через 4-8 тижнів.
Перилунарний вивих кисті. Виникає при форсованому перерозгинанні передпліччя. Півмісяцева кістка утримується біля променевої (з карпальної сторони), а інші кістки зап'ястка зміщуються у волярному напрямку.
Принципи діагностики та лікування. Хворі скаржаться на біль та обмеження рухів в кистьовому суглобі. При огляді виявляють виражений набряк та деформацію суглоба, частіше - штикоподібну. Лікування полягає в закритому вправленні вивиху, яке слід виконати за допомогою дистракційного апарату, при цьому кисть перерозгинають в тильному напрямку, а пальцями вправляють півмісяцеву кістку. Суглоб в положенні згинання до кута 135° фіксують гіпсовою пов'язкою від рівня пальців до ліктьового суглоба. Ще через 2 тижні кисть виводять у фізіологічне положення та продовжують фіксацію до
4 тижнів. Працездатність відновлюється через 2-3 місяці. При невдалому закритому вправленні виконують оперативне втручання з використанням дистракційного апарата і відкритого вправлення.
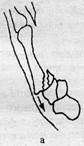
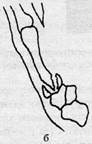
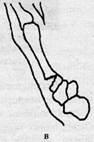
Переломи п'ясткових кісток. Розрізняють внутрішньосуглобові (Беннета, Роландо) та позасуглобові переломи з поперечною і косою лінією перелому (рис. 25). Перелом Беннета - внутрішньосуглобовий перелом основи І п'ясткової кістки, при якому трикутної форми фрагмент залишається на місці, а дистальна частина зміщується в тильному напрямку з приведенням кістки по вісі. Багатоуламковий перелом основи І п'ясткової кістки, коли щілина нагадує літеру V, називається перелом Роланда.
|
|
|
Рисунок 25 - Переломи основи 1-п'ясткової кістки: а — Беннета; б — Роландо; в — позасуглобовий
Принципи діагностики та лікування. Клінічне виявляється набряк зап'ястково-п'ясткового суглоба, згладженїсть «анатомічної табакерки», палець незначно зігнений та приведений. Рентгенографія пальця в двох проекціях дозволяє уточнити характер перелому. Зміщення, що виникає при переломах основи І п'ясткової кістки слід усунути щонайшвидше. Його виконують під місцевим знеболенням, забезпечуючи тягу по вісі І пальця та його відведення, притискаючи основу п'ясткової кістки в ліктьовому напрямку. Не припиняючи тяги по вісі пальця, при максимальному відведенні І-п'ясткової кістки фіксують палець гіпсовою пов'язкою, добре моделюючи біля основи п'ясткової кістки. У випадку вторинного зміщення монтують систему скелетного витягу, виконують остеосинтез спицями Кіршнера чи мініатюрною накістковою пластиною. Поперечні діафізарні переломи п'ясткових кісток лікують консервативно іммобілізацією у гіпсовій шині, яку фіксують на кисті та передпліччі терміном 3-4 тижнів. П'ясткові кістки з косою лінією перелому, в тому числі множинні, після відкритої репозиції фіксують спицями Кіршнера, накістковими пластинами, апаратами поза вогнищевого остеосинтезу. Термін іммобілізації сягає 4-6 тижнів. Працездатність відновлюється через 6-8 тижнів.
Переломи фаланг пальців. Виникають внаслідок прямої травми у людей
фізичної праці. Під дією міжкісткових та червакоподібних м'язів відломки
фаланг пальців незначно зміщуються під кутом, відкритим дотилу. Розрізняють
переломи: діафізарні (гвинтоподібні, поперечні, навскісні), білясуглобові
(нестабільні) та внутрішньосуглобові.
? " Принципи діагностики та лікування. Клінічно виявляють локальну
болючість, набряк, укорочен
|
|