
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Задача для самостоятельной работы во время подготовки к занятию.
|
|
Перечень основных терминов, параметров, характеристик, которые должен усвоить студент при подготовке к занятию
| № | Термин | Определения |
| 1. | Пороки развития и заболевание мочеполовой системы у детей. | Это ряд врожденных аномалий внутренних мочеполовых органов с их анатомическими изменениями, функциональными нарушениями, осложнениями. |
| 2. | Аномалии развития верхних мочевыводящих путей. | Аномалии количества, положение, микроструктуры, сосудов почек, мочеточников, кистозные аномалии почек, уретероцеле, мегауретер и ахалазия. |
| 3. | Пиелоэктазия | Незначительное расширение лоханки почки. |
| 4. | Каликоэктазия | Расширение чашечек почки. |
| 5. | Гидронефроз. | Врожденный порок развития, которое характеризуется наличием обструкции лоханочно-мочеточникового сегмента за счет дисплазии его стенки, разной степенью недоразвития паренхимы почки и снижением ее функции. |
| 6. | Уретерогидронефроз | Стойкое расширение мочеточника, увеличение длины за счет многочисленных изгибов и нарушения сократительной функции мочеточника, обусловленные недоразвитием (дисплазией) нервно - мышечных структур всей его стенки. |
| 7. | Пузырно-мочеточниковый рефлюкс (МСР) | Это патологическое состояние пузырно-мочеточникого соустья, обусловленный нарушением замыкающего механизма этого отдела мочевых путей, вследствие чего определенное количество мочи под влиянием внутрипузырного давления постоянно или периодически возвращается в верхние мочевые пути в направления почки. |
Теоретические вопросы к занятию.
1. Дать определение понятий гидронефроз, уретерогидронефроз, ПМР.
2. Определить понятия и назвать классификацию аномалии мочевого пузыря и мочеиспускательного канала.
3. Предоставить объяснения патогенеза нарушений уродинамики вследствие пороков развития почки, мочеточника, мочевого пузыря.
4. Дать характеристику клинических проявлений нозологий темы.
5. Обосновать необходимость выбора диагностических мероприятий при разных формах патологии.
6. Определить показания к применению УЗИ, цистоскопии, цистографии, выделительной урографии, компьютерной томографии, МРТ, лапароскопии.
7. Определить сроки и объем оперативных вмешательств при разных формах патологии мочевыводящей системы.
8. Назначить антибактериальную терапию при инфекции мочевыводящей системы.
9. Алгоритм действия врача при определении врожденных пороков развития и тактика ведения больного первых месяцев жизни.
4.3. Практические задачи, которые выполняются на занятии:
1. Собрать жалобы, анамнез жизни и заболевание, дифференцировать порок развития в зависимости от уровня препятствия обнаружить:
а) наличие синдрома почечной колики - боль, ее характер (острая, тупая; ее продолжительность, локализация, распространенность и иррадиация; поведение и положение больного);
б) расстройства мочеиспускания: частые, мучительные, затрудненные; задержка мочеиспускания: острая, хроническая, с наличием остаточной мочи, полная, частичная; объединение задержки и недержания - ichuria paradoxa, недержание и неудерживание;
в) изменения количества (анурия, олигурия, полиурия, никтурия) и качества мочи (микро- и макро - гематурия, пиурия или лейкоцитурия - истинная и ложная, тотальная, инициальная, терминальная;
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
протеинурия, цилиндроурия, оксалатурия, уратурия, фосфатурия;
г) гипертонический синдром (гипоплазия почек, поликистоз, сужение почечных артерий).
2. Продемонстрировать осмотр, обследование ребенка с последующим формированием предварительного диагноза и разработкой плана обследования.
3. Овладеть дополнительными исследовательскими методами и интерпретировать данные лабораторных и дополнительных методов диагностики.
Рентгенологическое исследование почек, чтение рентгенограмм по тематике практического занятия:
а) обзорная урография - дает знания о присутствии или отсутствии рентгенконтрастных конкрементов;
б) экскреторная урография свидетельствует о функции и анатомическом строении почек и мочевыводящих путей. Вводят внутривенно рентгенконтрастные вещества (урографин, верографин, кардиотраст, йодомид) из расчета 50%-ного раствора:
от 1 мес. до 1 года - 2 мл/кг массы тела,
от 1 до 3 лет - 1, 5 мл/кг массы тела,
старшие 3 лет - 1 мл/кг массы тела, но не больше 60 мл. Снимки у детей младшего возраста осуществляют на 1, 3, 7, 10 и 20 мин; у детей старшего возраста - на 1, 5, 15, 30 мин. Патология почек требует осуществление отсроченных урограмм в сроки от 1, 5 до 24 часов;
в) инфузионная урография - 2 мл/кг массы тела контрастного вещества вводят в одинаковом количестве 5%-ный раствор глюкозы внутривенно капельно. Скорость инфузии у детей до 3 лет - 120-150 капель в 1 мин., у старших - 100 капель в 1 мин на протяжении 7-10 мин. При резком снижении концентрационной способности почек эти показатели снижаются до 60-80 капель в 1 мин на протяжении 20-30 мин. Показание для применения инфузионной урографии возраст детей - до 2-х лет, снижение концентрационной функции почек, продолжительные рецидивирующие воспалительные заболевания, неубедительные данные, полученые при одномоментном введении контрастного вещества;
г) ретроградная уретропиелография предложена в 1905 году Voelcker и Lichtenderg - 15%-ный раствор контрастного вещества, разведенный фурацилином, вводят в почечную лоханку через мочевыводящий катетер, предварительно введенный с помощью катетеризационного цистоскопа: до 1 года - 3 мл, в 4-5 лет - 5-6 мл и т.д. до появлению легких неприятных ощущений исследуемой почки;
д) пневмоперитонеум - в 1948 году Rivas предложил метод введения газа в внебрюшное пространство пресакральным путем. Кислород вводят в количества от 100 до 800 мл в зависимости от возраста;
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
е) цистография - простая или микционная - дает представление о форме и контурах мочевого пузыря, пузырно-мочеточниковом рефлюксе, формы уретры. 10%-ный раствор контрастного вещества вводится в мочевой пузырь до появления позыва к мочевыделению: 2-х летнему ребенку - 25-50 мл, 6-и летнему - 75-100, 10-15-летнему - 100-150 мл. Снимки выполняются в момент тугого наполнения и при мочевыделении;
э) уретрография (восходящая и низходящая).
Методы радиоизотопной диагностики (ренография, урофлоуметрия, сканирование).
Инструментальные методы исследования:
а) цистоскопия;
б) хромоцистоскопия, основана на выделении почками индигокармина (0, 4%-ного - 1 мл к году, дальше - 0, 5 мл на каждые три года жизни ребенка). В норме индигокармин выделяется на 3-5-й минуте;
в) сфинктероцистометрия - измерение начальной силы сфинктеров мочевого пузыря и измерения давления в мочевом пузыре (Rose, 1927). Дает возможность динамического наблюдения за изменениями функции детрузора;
г) урофлоуметрия - определение объемной скорости мочевыделения (Rehfisch, 1897). Учитываются такие показатели времени мочевыделения, скорости мочевыделения. Опасность инструментальных методов: травма, инфицирование, острый уросепсис.
4. Трактовать общие принципы лечения. Консервативная и оперативная тактика ведения больных с пороками развития мочеполовой системы.
5. Обоснование консервативного лечения больного из ПМР.
6. Используя дополнительные методы диагностики, сформулировать показания к проведению оперативного лечения.
7. Характеризовать состав мочи при пороках развития мочеполовой системы.
Исследование мочи по методу А. Ф. Каковского (1910) - подсчитываются форменные элементы крови в моче, которую собирают за 8 часов после сна; по методу Аддиса (1925) - то же в моче за сутки. В норме здоровые дети за сутки с мочой выделяют не больше 2-2, 5 млн. лейкоцитов (Л), до 1 млн. эритроцитов (Э) и до 5 тыс. цилиндров.
3. Метод Амбурже - количество Л и Э в минутном диурезе. У здоровых детей в 1 мин. Л выводится не больше 2-2, 5 тыс., Э -не больше 1, 8 тыс.
4. Проба по А. 3. Нечипоренко (1961) - исследование осадка в произвольно взятой порции моче. Определяется число Л и Э в 1 мл моче, что составляет в норме соответственно 2 тыс. и 1 тыс. Количественные пробы очень ценны для контроля за течением лечения уже после нормализации общих анализов мочи, ибо выявляют скрытые изменения в ней, которые свидетельствуют о том, что процесс еще не ликвидирован и нужно дальнейшее лечение.
5. Пробы на скрытую пиурию и на наличие воспалительных заболеваний, которые протекают латентно. Они будут убедительнее при проведении их вместе с преднизолоновым тестом (Каtz, 1962), основанным на том, что преднизолон оказывает содействие выходу лейкоцитов в мочу со скрытых очагов воспаления в почках. Внутривенно вводят 10-15 мг (в зависимости от возраста ребенка) преднизолона, разведенного в 5-10 мл физиологического раствора. Собирают три порции мочи с интервалом в 1 час. Преднизолоновый тест считают положительным при увеличении числа Л и степени общей пиурии не меньше как в 3 раза.
6. Посев мочи на стерильность, определение степени бактериурии. Наличие 50-100 тыс. микробов в 1 мл мочи нужно оценивать как признак воспаления в мочевыводящих путях. Если в моче преобладают стафилококки, реакция мочи в большинстве своем щелочная; резко щелочная - при наличии протея. Если преобладает кишечная палочка, реакция мочи кислая. В норме реакция мочи у детей кислая рН от 4, 8 до 7.
7. Суточный диурез. Метод Зимницкого определяет состояние канальцевого аппарата и резервных возможностей почек. Употребленная ребенком вода в процессе обмена выводится из организма почками на 59%, кожей и легкими - 34% и с калом - 6%. В организме задерживается около 1% употребленной воды (А. Ф. Тур 1960). В конце первого месяца жизни суточный диурез составляет > 200-300 мл., а в 12 месяцев - 600 мл. Для определения суточного диуреза у детей возрастом старше 1 года используют формулу: 600+100 (п-1),.
где 600 - диурез годовалого ребенка, п - число лет. Диурез за день должен составлять 2/3 от общего. Относительная плотность мочи у детей первого года жизни в норме составляет -1002- 1008 (в первые дни жизни - 1018-1020), в 2-3 года - 1000- 1017, в 10-12 лет - 1012-1025. При полиурии моча менее концентрированная (гипостенурия). При олигурии наоборот - гиперстенурия.
Содержание темы
| Основные положения | Короткая характеристика темы |
| Фазы эмбриогенеза | Пронефроз, мезонефроз, метанефроз |
| Аномалии почек и верхних мочевыводящих путей соответственно классификации 2-го Всесоюзного съезда урологов (1978) | |
| Аномалии почечных сосудов: | |
| а) артерии | Аномалии количества: дополнительная почечная артерия, двойное артериальное обеспечение (кровеносные) почки, множественные почечные артерии. Аномалии размещения: дистопия почечных артерий, низкое отхождение от аорты, поясничная дистопия; отхождение от общей подвздошной артерии - подвздошная дистопия; отхождение от внутренней подвздошной артерии - тазовая дистопия. |
| б) вены | Аномалии формы и структуры: кольцеподобная почечная артерия; аневризма; фибромышечный стеноз; артериовенозные фистулы. Аномалии количества: дополнительная почечная вена, множественные почечные вены. Аномалии формы и размещения: кольцевидная левая почечная вена, ретроаортальная левая почечная вена, экстракавальное впадение левой почечной вены. |
| Аномалии взаимоотношений сосудистой ножки с другими сосудами | 1. Артериальный аорто-мезентериальный пинцет. 2. Сдавление левой почечной вены половыми артериями. |
| Аномалии почек | 1. Аномалии количества: апоплазия, удвоенная почка, дополнительная почка. 2. Аномалии размера: гипоплазия. 3. Аномалии размещения: дистопии - грудная, поясничная, тазовая, подвздошная, перекрестная. 4. Аномалии соотношения: симметричные - подковообразная, галетообразная почки; асимметричные: L и S - подобные почки. 5. Аномалии структуры: дисплазия почки - рудиментарная, карликовая; кистозные заболевания почек - мультикистоз, поликистоз, простые кисты (солитарная, мультилокулярная, дермоидная); губчатая почка. 6. Аномалии чашечно-лоханочной системы: аномалии количества - аплазия, удвоение, утроение и т.д. почечной лоханки; аномалии структуры - полимегакаликс, дивертикул почечной чашки, киста почечной лоханки. |
| Аномалии мочеточников | 1. Аномалии количества - аплазия почечной лоханки, удвоение, утроение и т.д. (полное и неполное); 2.Аномалии положения - ретрокавальный, ретроилеакальный мочеточник, эктопия устья мочеточника; 3. Аномалии формы - штопороподобный, кольцеподобный; 4. Аномалии структуры - гипоплазия, нейромышечная дисплазия (ахалазия, мегауретер, гидроуретерогидронефроз), клапаны мочеточника, дивертикул мочеточника, уретероцеле. |
| Комбинированные лоханочно-мочеточниковые аномалии | 1. Аномалии мочеиспускательного канала и мочевого пузыря - гипоспадия, эписпадия, экстрофия мочевого пузыря, дивертикул мочевого пузыря, патология урахуса, склероз шейки мочевого пузыря, клапан задней уретры, гипертрофия семенного бугорка, фиброэластоз уретры, атония мочевого пузыря, фимоз, парафимоз, сращение малых половых губ. Классификация обструктивного пиелонефрита |
| а) по течению | 1. Острый -простой, серозный, гнойный; 2. Хронический - активный с клиническими обострениями, активный без клинических обострений, латентный. |
| б) по распространению общего процесса в почке | 1. Односторонний; 2. Двухсторонний; 3. С тотальным поражением почки; 4. С парциальным (сегментарным) поражением почки при удвоении; |
| в) по виду и стадии уродинамических расстройств | 1. С гидронефрозом I.II.III.IV стадий; 2. С мегауретером I.II.III стадий; 3. С лоханочно-мочеточниковым рефлюксом (активным и пассивным) I.II.III.IV стадий. |
| г) по степени расстройств почечной функции | 1. Без нарушений функций почек; 2. С нарушением функции почек I.II.III.IV стадий. |
Широкий диапазон пороков развития и заболеваний мочеполовой системы определяют необходимость индивидуального подхода при диагностике аномалий развития и при определении показаний к проведению консервативного или оперативного лечения.
Диагностические критерии пороков развития и заболеваний мочеполовой системы:
Обязательные симптомы характерные для разных форм патологии:
· Дизурические явления, изменения цвета мочи, наличие лейкоцитурии, протеинурии;
· Болевой синдром (постоянные боли при воспалительном осложнении, приступообразные - при обструкции), положительный симптом Пастернацкого;
· Гипертермия при осложнении воспалительным процессом;
· Пальпация опухоли брюшной полости.
Дополнительные критерии
· Изменения размеров, расположения, деформация почек, мочеточников, мочевого пузыря, задержка эвакуации контраста, выявленные при УЗИ, контрастных исследованиях, сцинтиграфии КТ, МРТ, цистоскопии, лапароскопии, являются решающими критериями для уточнения диагноза;
· Комплексное биохимическое исследование крови разрешает определить степень почечной недостаточности;
· Исследование микрофлоры мочи необходимое для уточнения характера инфицирования мочевыводящей системы и проведения антибактериальной терапии.
Аномалии мочеполовой системы составляют 35-40% всех врожденных аномалий развития. Среди обструктивных уропатий в детском возрасте занимает І место.
Гидронефроз - порок развития, который характеризуется наличием обструкции лоханочно-мочеточникового сегмента за счет дисплазии его стенки, сопровождается разной степенью недоразвития паренхимы почки и снижение ее функции.
Особенности кровообращения, которые приводят к препятствию в прилоханочном сегменте; ретрокавальное расположение мочеточника, периуретерит, эмбриональные спайки, сужение мочеточника и клапан мочеточника – все это может привести к нарушению уродинамики, а в последующем к гибели почечной паренхимы. Скорость этого осложнения зависит от уровня обструкции и формы лоханки.
Нарушение уродинамики могут привести к воспалительным изменениям почки и склерозированию клетчатки в области ворот почки.
При быстром развитии окклюзии гидронефроз не успевает развиться. Возникает симптом " острозастойной почки", полный блок мочеточника приводит к возрастанию реабсорбции воды в дистальных канальцах, включаются пиело-почечные рефлюксы и прекращается фильтрация в клубочках, открываются артерио-венозные шунты на границе мозгового и коркового слоев. Вследствие этого прекращается выделение мочи.
Вариант обструкции пиелоуретерального сегмента S. Bauer (1998):
А. Сужение мочеточника за счет уменьшения внутреннего просвета (Іntrіnsіc), сегментарная дисплазия стенки мочеточника, врожденный стеноз. Hanna (1976) проводил исследования измененного участка мочеточника под электронной микроскопией. Мышечные клетки были правильно ориентированы, однако наблюдалось избыточное количество коллагеновых волокон и основной субстанции вокруг мышечных клеток. В результате мышечные волокна были широко разделены от мест их прикрепления и плохо сокращались (Рис. 1). Много клеток атрофированы. Данные находки объясняют неэффективное сокращение мочеточника в пиелоуретеральном сегменте и как следствие нарушения опорожнение лоханки и чашечек почки. Stephens (1980) обнаружил клапанообразующие поперечные складки слизистой оболочки мочеточника, которые препятствуют пассажу мочи. Описаны полипы слизистой мочеточника, как причина обструкции Kruger (1980).
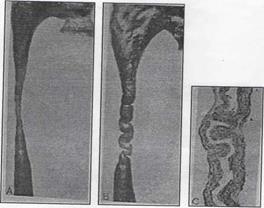
Рис. 1 Эмбриологические предпосылки развития мочеточниковых складок, перегибов, скручивание и стриктур.
А - срез мочеточника и лоханки грудных детей. Физиологическое сужение верхней трети мочеточника, ниже которого нормальный по структуре мочеточник, без складок и изгибов.
В - срез мочеточника и лоханки грудных детей. Являются продолжительные складки и изгибы мочеточника на противоположных сторонах.
С - скручивание, перегибы мочеточника наблюдаются как в мышечных слоях, так и на верхушке неприкрепленной адвентиции (Campbell MF 1970).
Б. Сдавление просвета мочеточника извне (Ехtrіnsіс) сосудом почки, которые пересекает, воспалительным процессом (абсцесс, инфильтрат), опухолью. Наиболее частой причиной препятствия обнаруживается сосуд нижнего полюса почки, его называют абберантным, дополнительным (ассеssогу) (Рис. 2)
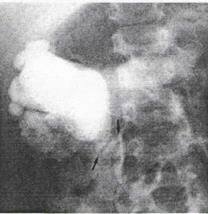
Рис. 2. Мальчик 7 лет с препятствием в пиелоуретеральном сегменте. При ретроградной урографии отмечается двойной перегиб в верхнем отделе мочеточника. На операции выявлено сдавление мочеточника нижеполярным сосудом. (Stephens F.D. 1982).
Эти сосуды проходят впереди от лоханочно-мочеточникового сегмента и сдавливают его просвет, вызывая обструкцию. Данная причина гидронефроза чаще наблюдается у взрослых пациентов и составляет от 14% до 52% случаев Маrshall (1984). При сосудистых препятствиях мочеточник может иметь несколько изгибов и препятствует току мочи, может наблюдаться одновременно в двух местах (Рис.3).
Stephens (1982) провел исследования стенки мочеточника в местах давления на него сосудов, однако, не обнаружив доказательств или фиброза нарушения нормальной анатомии стенки мочеточника на этих участках.
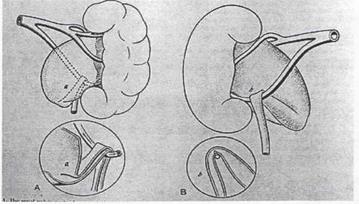
Рис. 3. Почечная лоханка проваливается впереди между средней и нижней сосудами почки, создается угол в пиелоуретеральном сегменте и изгиб мочеточника вокруг сосудов. А и В вид спереди и сзади, с уточненными механизмами обструкции в пиелоуретеральном сегменте и в верхней трети мочеточника. (Stephens F.D. 1982).
На основании этих выводов становится ясно, что при пиелоуретеропластике по поводу гидронефроза вызванного абберантным сосудом, отсутствуют необходимость резекции мочеточника (иссечении участка мочеточника), довольно переместить мочеточник под сосудом для восстановления пассажа мочи.
В. Вариант обструкции пиелоуретерального сегмента возникает по вторичным причинам. Продолжительное влияние камня на участок прилоханочного отдела мочеточника при мочекаменной болезни; травматические повреждения - надрыв слизистой или мышечной стенки мочеточника приводит к нарушению проходимости в этой зоне. При наличии пузырно-мочеточникового рефлюкса тяжелой степеней в 10% случаев может стать причиной локального воспалительного процесса на фоне врожденного изгиба мочеточника в пиелоуретеральном сегменте, который в дальнейшем приводит к сужению и нарушение пассажа мочи Blіckman (1983).
Нарушение уродинамики приводит к воспалительным изменениям почки и склерозированию клетчатки в участке ворот почки.
Клиническая классификация гидронефроза.
Следует различать три степени гидронефроза: І степеней. ІІ и ІІІ степеней.
І степень - гидронефроз характеризуется расширением почечной лоханки, отсутствием анатомических изменений паренхимы;
ІІ степень - характеризуется расширением чашек и почечной лоханки, уменьшением толщины паренхимы, снижением интенсивности контрастирования полостной системы почки, в нефрофазе, снижением канальцевой секреции и не превышает 70-80%.
ІІІ ступней - характеризуется расширением чашек и лоханки, значительное истончение почечной паренхимы, местами - полное ее отсутствие, отсутствие контрастирования, снижение канальцевой секреции более 80%.
Диагностические критерии синдрома пиелоуретерального сегмента:
Обязательные симптомы:
· Пальпируемая опухоль в боковых отделах живота
· Изменения в анализе мочи
· Рецидивирющая боль в животе
Дополнительные критерии:
· Дизурические расстройства (задержка мочеиспускание, недержание мочи, императивные позывы, ослабление струи мочи или ее прерывание)
· Гематурия
· Необъяснимые изменения со стороны ЖКТ (тошнота, рвота, боли в животе)
· Отеки
· Задержка физического развития
· Никтурия
· Жажда
Основные методы диагностики, которые используются при подозрении на гидронефроз - это ультразвуковое и рентгенологическое обследования. Для уточнения диагноза применяют радиоизотопные и лабораторные методы диагностики. Полученные данные помогают в выявлении воспалительного процесса и установлении тяжести нарушений функции почек.
Учитывая большие регенеративные возможности детского организма, даже при частичном гнойном расплавлении паренхимы или частичной потере функции необходимо стараться сохранить гидронефротическую почку. При снижении функции почки на 4/5 (по данным радионуклеидных исследований) выполняют нефрэктомию. В других случаях проводят резекцию лоханочно-мочеточникового сегмента с наложением косого анастомоза между лоханкой и мочеточником. При гидронефрозе, возникновение которого связано с наличием дополнительного сосуда, последний перемещают так, чтобы он не сдавливал анастомоз.
Методы операции.
1. При лечении гидронефроза операцией выбора (золотой стандарт) остается пластика лохано-мочеточникового сегментаа по Хайнсу Андерсену (Рис. 4).
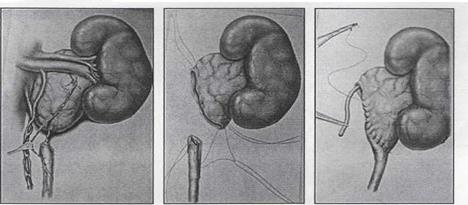
Рис.4 Операция Хайнса-Андерсена.
А. Определение участка стеноза мочеточника.
Б. Иссечение стеноза, резекция лоханки, рассечение мочеточника вдоль.
В. Формирование лоханочно-мочеточникового анастомоза
2. Пиелопластика вертикальным лоскутом.
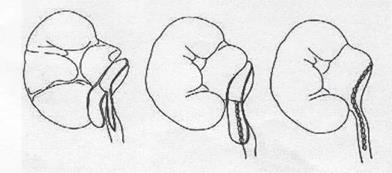
Рис. 5. Этапы пластики лоханочно-мочеточникового сегмента вертикальным лоскутом лоханки.
3. Пиелопластика Y-V подобная (Foley)
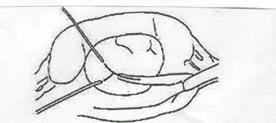

Рис. 6. Схема пластики мочеточника по Фолею.
3. Уретерокаликозный анастомоз. Вариант соединения мочеточника с нижней чашечкой (при внутрипочечной лоханке).
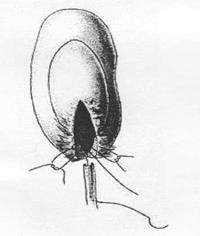 Рис.7 Схема операции уретерокаликоанастомоза
Рис.7 Схема операции уретерокаликоанастомоза
Важным в лечении при клинике почечной колики уметь оказать медицинскую помощь, которая может возникнуть при остром, внезапном нарушении оттока мочи из почечных чашечек и лоханки (закупорка камнем, слизью и гноем, кровяным сгустком, сдавливание мочеточника, нефроптоз). Непосредственная причина боли при почечной колике - острое нарушение кровообращения в почке (застой венозной крови, отек, растягивание фиброзной капсулы).
Синдром почечной колики можно уточнить исследованием общего анализа мочи, крови, проведением обзорной рентгенограммы мочевыводящих путей, исключением острых воспалительных заболеваний органов брюшной полости.
При установлении синдрома почечной колики показано:
а) тепловые процедуры (грелка, ванная);
б) инъекции атропина (0, 1% раствор 1 моль на год жизни), спазмолитики, введение обезболивающих - наркотиков (промедол 2%- 0, 05 моль на год жизни), анальгетиков (анальгин 50% - 0, 1 моль на год жизни, баралгин);
в) новокаиновая блокада семенного канатика или круглой связки матки. Техника блокады: большим и указательным пальцами левой руки берут семенной канатик в его пахово-мошоночном участке (возле корня мошонки) или образовывают кожную складку в паховой области у девочек. Правой рукой вводят с помощью шприца от 5 до 20 мл 1%- раствора новокаина в зависимости от возраста;
г) рекомендуется усиленное употребление жидкости; усиленный диурез активизирует сократительную деятельность мочеточника, увеличивается возможность изгнания камня, песка, кровяного и гнойного сгустка.
Успех лечения зависит от своевременности выявления гидронефроза и сохранение функции почки. Через 6-12 мес. после операции в зависимости от общего состояния больного и течение сопутствующего пиелонефрита проводят контрольное обследование (эхосканирование и экскреторную урографию). Детей, которые перенесли операцию по поводу гидронефроза, целесообразно направлять на санаторно-курортное лечение (Трускавец или Железноводск - специализированные местные санатории).
|
|
