
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Кортикостероиды и их аналоги
|
|
| Листать назад | Оглавление | Листать вперед |
|
В 1563 году Бартоломео Евстахий, личный врач римского кардинала Делла Ровере, получивший благодаря своим связям разрешение на проведение вскрытий, впервые обнаружил орган, названный надпочечником (смотри рисунок 1.5.15, вид В). Теперь уже хорошо известно, что надпочечники являются важным элементом эндокринной системы и в их “недрах” производятся многие гормоны, необходимые для жизни человека и являющиеся как бы лекарствами внутри нас.
К таким гормонам относятся и кортикостероиды (от латинского cortex, кора + стероиды), которые вырабатываются корковым веществом надпочечников и содержат общий структурный элемент, характерный для стероидных соединений. По выраженности и направленности эффекта кортикостероиды подразделяют на глюкокортикоиды и минералокортикоиды. Основные глюкокортикоиды, синтезируемые в организме человека – гидрокортизон и кортизон, а минералокортикоид – альдостерон. Глюкокортикоиды оказывают разностороннее действие, так как влияют на большинство клеток организма, “отпирая” или “запирая” те или иные биохимические процессы в наших органах. Они влияют на обмен углеводов (в частности, повышают содержание глюкозы в крови), белков и жиров, оказывают катаболическое (способствуют распаду белков) действие, обладают противовоспалительными и иммунодепрессивными свойствами. Основной функцией минералокортикоидов в организме является участие в водно-солевом обмене, они способны задерживать ионы натрия и воду, ускоряя при этом выведение калия. Недостаточность функции надпочечников сопровождается сгущением крови, понижением артериального давления, желудочно-кишечными расстройствами, снижением жизненного тонуса (астенией), понижением температуры тела на фоне снижения содержания глюкозы в крови (гипогликемия), потерей натрия, задержкой калия и азотистых веществ.
Глюкокортикоидам отводится большая роль и в способности организма приспосабливаться к изменяющимся условиям внешней среды.
Стресс! Кому не знакомо это слово. Его появлению мы обязаны Гансу Селье – Нобелевскому лауреату. Еще, будучи студентом, Г. Селье задался вопросом – почему самые разные болезнетворные агенты (микробы, вирусы, аллергены, токсины) вызывают признаки, общие для многих, если не для всех, заболеваний. Этот выдающийся ученый писал: “Я не мог понять, почему с самого зарождения медицины врачи всегда старались сосредоточить все свои усилия на распознавании индивидуальных заболеваний и на открытии специфических лекарств от них, не уделяя никакого внимания значительно более очевидному ”синдрому недомогания" как таковому". Ученый установил, что чужеродный фактор (стрессор) усиливает функцию гипоталамуса и выработку кортикостероидов. Впервые Г. Селье показал, что в основе патологических и адаптационных процессов лежат одинаковые механизмы, какими бы факторами (стрессорами) они не вызывались. Основные мишени стресса – сердце, мозг и желудочно-кишечный тракт. Г. Селье удалось показать, что стресс определяет скорость изнашивания нашего организма. А наиболее важными факторами защиты от стресса являются глюкокортикоиды и минералокортикоиды.
Г. Селье считал, что по способу реагирования на стресс люди делятся на две группы. Первые – “скаковые лошади” – прекрасно чувствуют себя в стрессовых ситуациях, они ощущают счастье только при быстром, динамичном темпе жизни. Вторым – “черепахам” – для счастья нужны покой, тишина, то есть то, что на людей первой группы наводило бы скуку.
В дальнейшем Г. Селье установил, что синдром стресса или общий адаптационный синдром можно подразделить на три стадии:
1) “реакция тревоги” – мобилизация защитных сил;
2) “стадия устойчивости” – полная адаптация (приспособление) к стрессору;
3) “стадия истощения”, которая наступает, если стрессор очень сильный или долго действует.
В то время ученый считал, что запасы “адаптационной энергии”, или приспособляемость организма, всегда ограничены. Это убеждение Г. Селье сформулировал как “wear and tear” (“сносить и выбросить”). В последние годы жизни Г. Селье поставил задачу управления стрессом, изучая возможности повышения устойчивости к стрессору.
В 30-е годы нашего столетия в одной из известнейших клиник мира – Мейо (Рочестер, США) работал молодой врач Филип Хенч. Он обратил внимание на то, что состояние больных ревматическими заболеваниями значительно улучшается при беременности или возникновении желтухи. Возникло предположение, что это облегчение состояния как-то связано с появлением в организме больных неких стероидных веществ, близких по строению к половым гормонам (они выделяются при беременности в повышенных количествах) или к желчным кислотам (накапливаются при желтухе). Только через 20 лет это предположение удалось проверить. Именно в это время независимо друг от друга швейцарский химик Тадеуш Рейхштейн и американский биохимик Эдвард Кендэлл выделили кортикостероиды из коркового вещества надпочечников. Кендэлл работал в той же больнице, что и Хенч. В сентябре 1948 года они впервые ввели кортизон больному ревматизмом. Вся больница затаила дыхание. И чудо произошло. Больной, шесть лет пролежавший неподвижно из-за сильнейших болей при попытках двигаться, самостоятельно встал. Так, в 1948 году началась эра кортикостероидной терапии, спасшая миллионы жизней. В 1950 году Кендэлл, Хенч и Рейхштейн были удостоены Нобелевской премии.
 Еще один случай, свидетельствующий о силе и глубине воздействия глюкокортикоидов. Девушке, страдающей ревматоидным полиартритом, стали вводить адренокортикотропный гормон гипофиза (мы уже знаем, что он стимулирует выработку глюкокортикоидов корой надпочечников). Девушка не только стала быстро поправляться, но и обнаружила у себя способность виртуозно играть на пианино, хотя лишь в детстве немного этому обучалась. Теперь она почти каждый вечер проводила за инструментом, и около дома, где она жила, собирались люди, чтобы послушать великолепное исполнение. Однако, наряду с этим, появилась и все усиливалась чрезмерная психическая возбудимость, со временем перешедшая в психическое расстройство. Лечение пришлось прекратить. Вскоре пропала и обретенная было способность играть на фортепиано.
Еще один случай, свидетельствующий о силе и глубине воздействия глюкокортикоидов. Девушке, страдающей ревматоидным полиартритом, стали вводить адренокортикотропный гормон гипофиза (мы уже знаем, что он стимулирует выработку глюкокортикоидов корой надпочечников). Девушка не только стала быстро поправляться, но и обнаружила у себя способность виртуозно играть на пианино, хотя лишь в детстве немного этому обучалась. Теперь она почти каждый вечер проводила за инструментом, и около дома, где она жила, собирались люди, чтобы послушать великолепное исполнение. Однако, наряду с этим, появилась и все усиливалась чрезмерная психическая возбудимость, со временем перешедшая в психическое расстройство. Лечение пришлось прекратить. Вскоре пропала и обретенная было способность играть на фортепиано.
С тех пор для медицинских целей было создано большое число синтетических кортикостероидов, имитирующих эффекты природных гормонов и обладающих гораздо более высокой активностью. Наряду с природными, их применяют для диагностики и терапии нарушений функции надпочечников, но гораздо чаще (и в более высоких дозах) при различных воспалительных процессах и заболеваниях иммунной системы. При этом используются их противовоспалительные, противоаллергические, противошоковые, антитоксические и иммунодепрессивные свойства.
| Глюкокортикоиды – стероидные противовоспалительные средства, в отличие от нестероидных – ненаркотических анальгетиков (аспирин, индометацин и другие). | 
| |
Основными показаниями к применению глюкокортикоидов являются: коллагенозы, ревматизм, ревматоидный артрит, бронхиальная астма, острый лимфобластный и миелобластный лейкозы, инфекционный мононуклеоз, нейродермит, экзема и другие кожные болезни, различные аллергические заболевания, гемолитическая анемия, гломерулонефрит, острый панкреатит, вирусный гепатит, профилактика и лечение шока. Способность глюкокортикоидов подавлять иммунитет (иммунодепрессивное действие) используется при пересадке (трансплантации) органов и тканей для подавления реакции отторжения, а также при различных аутоиммунных заболеваниях. Минералокортикоиды находят применение при лечении болезни Аддисона, миастении, общей мышечной слабости, адинамии, гипохлоремии и других заболеваний, связанных с нарушением минерального обмена.
| Противовоспалительный эффект и способность угнетать иммунитет – основные свойства глюкокортикоидов, использующиеся при лечении большого числа заболеваний. | 
| |
Для местного применения созданы специальные препараты, обладающие меньшей всасываемостью и, следовательно, слабым системным действием. Кортикостероиды входят в состав многих комбинированных препаратов для местного применения при лечении кожных болезней. Такие препараты, наряду с глюкокортикоидами, содержат противогрибковые и противомикробные компоненты или вещества, способствующие регенерации тканей.
Препараты кортикостероидов во многом расширили возможности медицины, но вместе с тем они принесли и немало бед. Разнообразие фармакологических эффектов глюкокортикоидов обусловливает не только их высокую терапевтическую ценность, но и возможность появления нежелательных реакций. При этом, чтобы избежать серьезных осложнений, требуются четкий диагноз и тщательное врачебное наблюдение. Наиболее часто встречающимися побочными действиями глюкокортикоидов являются: задержка натрия и воды с возможным появлением отеков, потеря калия, повышение артериального давления, повышение уровня глюкозы в крови (вплоть до сахарного диабета – его называют стероидным), усиление выделения кальция и остеопороз, замедление процессов регенерации тканей, обострение язвенной болезни, понижение сопротивляемости инфекциям, повышение свертываемости крови с риском тромбоза, появление угрей, лунообразное лицо, ожирение, нарушение менструального цикла, неврологические расстройства и другие. Помните девушку с ревматоидным полиартритом и приобретенной способностью игры на фортепиано? Так вот, возникшее у нее психическое расстройство заставило отказаться от лечения. А такие нарушения отмечаются в среднем у 5% больных, которых лечат кортикостероидами. Эти препараты вызывают изъязвление желудка, пористость костной ткани, что ведет к переломам, даже позвоночника, они также могут разбудить дремавшую в человеке инфекцию или обострить гнойный процесс. Об этом всегда следует помнить при назначении кортикостероидной терапии.
| Учитывая большое число побочных эффектов, в том числе тяжелых, использование глюкокортикоидных препаратов (даже местное!) требует осторожности. | 
| |
Кроме того, длительное употребление (а это необходимо при лечении тяжелых хронических недугов) кортикостероидных препаратов подавляет образование глюкокортикоидов в коре надпочечников. При этом способность вырабатывать собственные кортикостероиды не восстанавливается несколько месяцев, а иногда даже и полтора-два года. Правильный подбор дозы и постоянное наблюдение за больным, как правило, позволяют свести к минимуму, или вовсе исключить подобные побочные реакции.
Ниже перечислены основные кортикостероидные препараты. Более подробно о них можно узнать на сайте www.rlsnet.ru.
[ Торговое название (состав или характеристика) фармакологическое действие лекарственные формы фирма ]
Адвантан (метилпреднизолона ацепонат) противовоспалительное, противоаллергическое, противозудное крем; мазь; мазь жирн.; эмульс.наружн. Schering (Германия)
Акридерм СК (бетаметазон+салициловая кислота) глюкокортикоидное, антисептическое, кератолитическое мазь Акрихин (Россия)
Альдецин (беклометазон) противовоспалительное, противоаллергическое аэроз.доз. Schering-Plough (США)
Амбене (дексаметазон+лидокаин+фенилбутазон+цианокобаламин) противовоспалительное, анальгезирующее, жаропонижающее, урикозурическое р-р д/ин. ratiopharm (Германия)
Ауробин (лидокаин+пантенол+преднизолон+триклозан) противовоспалительное, противоаллергическое, антиэкссудативное, анальгезирующее, регенерирующее, антисептическое, местноанестезирующее мазь Gedeon Richter (Венгрия)
Афлодерм (алклометазон) противопсориатическое, противовоспалительное, противоаллергическое, противозудное, сосудосуживающее, антипролиферативное крем; мазь Belupo (Хорватия)
Беклазон (беклометазон) противовоспалительное, противоаллергическое, антиэкссудативное аэроз.ингал.доз. Galena a.s./Norton Healthcare Ltd. (Чехия /Великобритания)
Беклазон Легкое Дыхание (беклометазон) противовоспалительное, противоаллергическое, антиэкссудативное аэроз.ингал.доз. Galena a.s./Norton Healthcare Ltd. (Чехия /Великобритания)
Беклофорте (беклометазон) противовоспалительное, глюкокортикоидное аэроз.ингал.доз. GlaxoSmithKline (Великобритания)
Бекодиск (беклометазон) противовоспалительное, глюкокортикоидное пор.д/ингал. GlaxoSmithKline (Великобритания)
Бекотид (беклометазон) противовоспалительное, глюкокортикоидное аэроз.ингал.доз. GlaxoSmithKline (Великобритания)
Белогент (бетаметазон+гентамицин) противовоспалительное, противозудное, противоаллергическое, антибактериальное крем; мазь Belupo (Хорватия)
Белодерм (бетаметазон) противовоспалительное, противозудное, противоаллергическое крем; мазь Belupo (Хорватия)
Белосалик (бетаметазон+салициловая кислота) противовоспалительное, противозудное, противоаллергическое, кератолитическое, противомикробное лосьон; мазь Belupo (Хорватия)
Бенакорт (будезонид) противовоспалительное пор.д/ингал.доз. Пульмомед (Россия)
Буденофальк (будезонид) противовоспалительное капс. Dr. Falk (Германия)
Будесонид (будезонид) противовоспалительное, противоаллергическое аэроз.доз.мите; аэроз.доз.форте GlaxoSmithKline (Великобритания)
Гаразон (бетаметазон+гентамицин) противовоспалительное, противозудное, противоаллергическое, антибактериальное капли глазн./ушн. Schering-Plough (США)
Гепатромбин Г (гепарин+полидоканол+преднизолон) антитромботическое, противовоспалительное, противозудное, противоотечное, веносклерозирующее, местноанестезирующее мазь; супп.рект. Hemofarm (Югославия)
Гидрокортизон (гидрокортизон) противовоспалительное, противоаллергическое, противоотечное, противозудное мазь глазн. Jelfa S.A. (Польша)
Гидрокортизон-ПОС N (гидрокортизон) глюкокортикоидное, противовоспалительное, противоаллергическое мазь глазн. ICN Pharmaceuticals (США), произв.: Ursapharm Arzneimittel (Германия)
Декса-Гентамицин (гентамицин+дексаметазон) глюкокортикоидное, противовоспалительное, противоаллергическое, антибактериальное (бактерицидное) капли глазн.; мазь глазн. ICN Pharmaceuticals (США), произв.: Ursapharm Arzneimittel (Германия)
Дексавен (дексаметазон) противоаллергическое, противовоспалительное, противошоковое р-р д/ин. Jelfa S.A. (Польша)
Дексаметазон (дексаметазон) противовоспалительное, противоаллергическое, противозудное сусп.глазн. Warszawskie Zaklady Farmaceutyczne Polfa (Польша)
Дексапос (дексаметазон) глюкокортикоидное, противовоспалительное, противоаллергическое капли глазн. ICN Pharmaceuticals (США), произв.: Ursapharm Arzneimittel (Германия)
Дексона (дексаметазон) противовоспалительное капли глазн./ушн.; р-р д/ин.; табл. Cadila Healthcare (Индия)
Дермовейт (клобетазол) противовоспалительное крем; мазь GlaxoSmithKline (Великобритания)
Дермозолон (клиохинол+преднизолон) противовоспалительное, противоаллергическое, противозудное, антисептическое, противогрибковое мазь Gedeon Richter (Венгрия)
Дипросалик (бетаметазон+салициловая кислота) противовоспалительное, противозудное, противоаллергическое, кератолитическое, противомикробное лосьон; мазь Schering-Plough (США)
Дипроспан (бетаметазон) противовоспалительное, противоаллергическое р-р д/ин. Schering-Plough (США)
Кортинефф (флудрокортизон) минералокортикоидное, глюкокортикоидное табл. Pabianickie Zaklady Farmaceutyczne Polfa (Польша)
Кутивейт (флутиказон) противовоспалительное, противоаллергическое, противозудное крем; мазь GlaxoSmithKline (Великобритания)
Латикорт (гидрокортизон) противовоспалительное, противоаллергическое, антиэкссудативное, противозудное крем; лосьон; мазь Jelfa S.A. (Польша)
Локоид (гидрокортизона 17-бутират) противовоспалительное местное, противоотечное, противозудное мазь Yamanouchi (Нидерланды)
Макситрол (дексаметазон+неомицин+полимиксин В) противовоспалительное местное, антибактериальное капли глазн.; мазь глазн. Alcon (Швейцария)
Назонекс (мометазон) противовоспалительное, противоаллергическое спрей наз.доз. Schering-Plough (США)
Насобек (беклометазон) противовоспалительное, глюкокортикоидное, противоаллергическое спрей наз.доз. Galena a.s./Norton Healthcare Ltd. (Чехия /Великобритания)
Оксикорт (гидрокортизон+окситетрациклин) противовоспалительное, противоаллергическое, антибактериальное аэроз.наружн. Tarchominskie Zaklady Farmaceutyczne “Polfa” (Польша)
Оксикорт (гидрокортизон+окситетрациклин) противовоспалительное, противоаллергическое, противозудное, антибактериальное мазь Jelfa S.A. (Польша)
Офтан Дексаметазон (дексаметазон) противовоспалительное, противоаллергическое капли глазн. Santen (Финляндия)
Пимафукорт (гидрокортизон+натамицин+неомицин) противогрибковое, противовоспалительное, антибактериальное крем; мазь Yamanouchi (Нидерланды)
Полькортолон (триамцинолон) противовоспалительное, противоаллергическое, антиэкссудативное, противозудное табл. Pabianickie Zaklady Farmaceutyczne Polfa (Польша)
Полькортолон ТС (тетрациклин+триамцинолон) противовоспалительное, противоаллергическое, противозудное, противомикробное аэроз. Tarchominskie Zaklady Farmaceutyczne “Polfa” (Польша)
Постеризан форте (иммунобиологическое средство) иммуностимулирующее, противовоспалительное, противоаллергическое, противозудное, регенерирующее мазь; супп.рект. Dr. Kade (Германия)
Преднизолон (преднизолон) противовоспалительное, противоаллергическое, антиэкссудативное табл. Pabianickie Zaklady Farmaceutyczne Polfa (Польша)
Пульмикорт (будезонид) противовоспалительное, противоаллергическое, антиэкссудативное сусп.д/ингал. AstraZeneca (Великобритания)
Пульмикорт Турбухалер (будезонид) противовоспалительное, противоаллергическое, антиэкссудативное пор.д/ингал.доз. AstraZeneca (Великобритания)
Серетид Мультидиск (салметерол+флутиказон) противоастматическое, бронходилатирующее, противовоспалительное пор.д/ингал.доз. GlaxoSmithKline (Великобритания)
Тобрадекс (дексаметазон+тобрамицин) антибактериальное широкого спектра, противовоспалительное местное мазь глазн.; сусп.глазн. Alcon (Швейцария)
Травокорт (дифлукортолон+изоконазол) противогрибковое, противовоспалительное, противоаллергическое крем Schering (Германия)
Тридерм (бетаметазон+гентамицин+клотримазол) противовоспалительное, сосудосуживающее, противозудное, антибактериальное, противогрибковое крем; мазь Schering-Plough (США)
Ультрапрокт (флуокортолон+цинхокаин) анальгезирующее, противовоспалительное, противоотечное мазь; супп. Schering (Германия)
Фликсоназе (флутиказон) противовоспалительное, противоаллергическое спрей наз.доз. GlaxoSmithKline (Великобритания)
Фликсотид (флутиказон) противовоспалительное, противоаллергическое аэроз.доз.; аэроз.ингал.доз.; пор.д/ингал.доз. GlaxoSmithKline (Великобритания)
Фторокорт (триамцинолон) противоаллергическое, противовоспалительное, антиэкссудативное, противозудное мазь Gedeon Richter (Венгрия)
Фуцидин Г (гидрокортизон+фузидиевая кислота) антибактериальное, противовоспалительное, противозудное крем Leo Pharmaceutical Products (Дания)
Целестодерм-В (бетаметазон) противовоспалительное, противозудное, противоаллергическое крем; мазь Schering-Plough (США)
Целестодерм-В с гарамицином (бетаметазон+гентамицин) противовоспалительное, противозудное, противоаллергическое, антибактериальное крем; мазь Schering-Plough (США)
Элоком (мометазон) противовоспалительное, противозудное крем; лосьон; мазь Schering-Plough (США)
Элопсор (мометазон+салициловая кислота) противовоспалительное местное, сосудосуживающее, противозудное мазь Schering-Plough (США)
Бенакорт®
| Листать назад | Оглавление | Листать вперед |
Действующее вещество: будезонид
Пульмомед (Россия)
 Состав и форма выпуска. 1 доза порошка для ингаляций содержит будезонида 200 мкг, а также натрия бензоата 9, 8 мг; в ингаляторах циклохалер по 100 или 200 доз, в картонной коробке 1 ингалятор.
Состав и форма выпуска. 1 доза порошка для ингаляций содержит будезонида 200 мкг, а также натрия бензоата 9, 8 мг; в ингаляторах циклохалер по 100 или 200 доз, в картонной коробке 1 ингалятор.
 Фармакологическое действие. Противовоспалительное. Угнетает синтез биологически активных веществ (лейкотриенов, простагландинов, цитокинов). Подавляет воспалительный процесс в стенках бронхов, опосредованный клетками иммунной системы – Т-лимфоцитами.
Фармакологическое действие. Противовоспалительное. Угнетает синтез биологически активных веществ (лейкотриенов, простагландинов, цитокинов). Подавляет воспалительный процесс в стенках бронхов, опосредованный клетками иммунной системы – Т-лимфоцитами.
 Особенности и отличия от других препаратов группы или других лекарственных форм. Бенакорт, кроме выраженного местного противовоспалительного действия, обладает противогрибковой активностью. Натрия бензоат, входящий в состав препарата, способствует отхождению мокроты.
Особенности и отличия от других препаратов группы или других лекарственных форм. Бенакорт, кроме выраженного местного противовоспалительного действия, обладает противогрибковой активностью. Натрия бензоат, входящий в состав препарата, способствует отхождению мокроты.
 Показания. Бронхиальная астма (профилактика и лечение), в т.ч. на фоне грибковых поражений слизистой оболочки полости рта и бронхов.
Показания. Бронхиальная астма (профилактика и лечение), в т.ч. на фоне грибковых поражений слизистой оболочки полости рта и бронхов.
 Предупреждения и меры предосторожности. Не следует использовать Бенакорт, если при его применении в прошлом отмечались аллергические реакции, т.е. имеется гиперчувствительность к препарату. С осторожностью назначают пациентам с туберкулезом легких и ветрянкой.
Предупреждения и меры предосторожности. Не следует использовать Бенакорт, если при его применении в прошлом отмечались аллергические реакции, т.е. имеется гиперчувствительность к препарату. С осторожностью назначают пациентам с туберкулезом легких и ветрянкой.
Не следует после достижения эффекта резко прекращать лечение! Дозу Бенакорта в таких случаях уменьшают постепенно, отмену препарата осуществляет врач.
 Способ применения и дозы. Ингаляционно, с помощью индивидуального портативного ингалятора циклохалер. Разовая доза – 200 мкг, суточная – подбирается индивидуально с учетом тяжести заболевания и поддерживающей дозы таблетированных глюкокортикоидов; кратность приема – 2-4 ингаляции в сутки. Начальная суточная доза – 2-8 разовых доз в сутки (400-1600 мкг), поддерживающее лечение – 1-4 дозы в сутки (200-800 мкг), в период обострения – 4-8 доз (800-1600 мкг) в сутки. На фоне приема кортикостероидов внутрь переходить на лечение Бенакортом следует в стабильной фазе заболевания, сочетая ингаляции с пероральной терапией в течение 14-20 дней, затем постепенно снижать дозы для приема внутрь до отмены препарата (если возможно).
Способ применения и дозы. Ингаляционно, с помощью индивидуального портативного ингалятора циклохалер. Разовая доза – 200 мкг, суточная – подбирается индивидуально с учетом тяжести заболевания и поддерживающей дозы таблетированных глюкокортикоидов; кратность приема – 2-4 ингаляции в сутки. Начальная суточная доза – 2-8 разовых доз в сутки (400-1600 мкг), поддерживающее лечение – 1-4 дозы в сутки (200-800 мкг), в период обострения – 4-8 доз (800-1600 мкг) в сутки. На фоне приема кортикостероидов внутрь переходить на лечение Бенакортом следует в стабильной фазе заболевания, сочетая ингаляции с пероральной терапией в течение 14-20 дней, затем постепенно снижать дозы для приема внутрь до отмены препарата (если возможно).
 Побочные эффекты и возможные осложнения. Местные: изредка наблюдается охриплость голоса. Иногда вследствие неправильной техники ингаляции отмечается кашель, что не требует отмены или снижения дозы препарата.
Побочные эффекты и возможные осложнения. Местные: изредка наблюдается охриплость голоса. Иногда вследствие неправильной техники ингаляции отмечается кашель, что не требует отмены или снижения дозы препарата.
 Взаимодействие с другими препаратами, веществами, напитками, продуктами. Адренергические средства (сальбутамол, беротек и др.) усиливают противовоспалительный эффект Бенакорта.
Взаимодействие с другими препаратами, веществами, напитками, продуктами. Адренергические средства (сальбутамол, беротек и др.) усиливают противовоспалительный эффект Бенакорта.
 Как хранить препарат дома. В сухом, защищенном от света месте, при температуре не выше 25 °C.
Как хранить препарат дома. В сухом, защищенном от света месте, при температуре не выше 25 °C.
 Дополнительная информация. Бенакорт не используется для купирования астматического статуса.
Дополнительная информация. Бенакорт не используется для купирования астматического статуса.
3.3.3. Инсулин и лекарства его замещающие*
| Листать назад | Оглавление | Листать вперед |
|
Инсулин – уникальный гормон, дефицит которого ведет к развитию тяжелого и угрожающего жизни заболевания – сахарного диабета. Один из учредителей Лондонского королевского общества врач Т. Виллис, кстати, весьма почтенного возраста, предположил, что диабет сопровождается нарастанием содержания глюкозы в крови, так как моча больных, которую он попробовал, оказалась сладкой. Но этот факт не стал достоянием общественности, поскольку медики ему не поверили, сочли его причудой старого врача. Впоследствии английский врач П. Добсон обнаружил в моче диабетиков глюкозу (уже не на вкус), и с тех пор повышенный уровень сахара в крови и его выделение с мочой стали главными симптомами сахарного диабета. Заболевание характеризуется хроническим течением, нарушением всех видов обмена веществ и тонуса кровеносных сосудов. Характерными для него являются жажда, сухость во рту, снижение массы тела (или ожирение), слабость, повышенное выделение мочи, сухость слизистых оболочек и кожи. Количество мочи, выделенное за сутки больным, может достигать 6 л и более; в моче обнаруживается наряду с глюкозой и белок. В результате нарушения всех обменных процессов могут развиться катаракта, диабетическая ангиопатия, ретинопатия, нейро- и нефропатия, атеросклероз, ацидоз (в результате закисления внутренней среды организма) и в наиболее тяжелых случаях – диабетическая кома. При определенной форме сахарного диабета, которую называют инсулинзависимой, единственным лекарством является инсулин.
Это удивительное вещество подарило открывшим его ученым две Нобелевские премии.
В 1916 году работавший в Англии физиолог Э. Шарпи-Шефер предположил, что группы клеток, располагающиеся в поджелудочной железе островками, вырабатывают гормон, регулирующий уровень сахара в крови (смотри рисунок 1.5.15, вид Г). Эти островки были впервые описаны немецким патологом П. Лангергансом в 1869 году и получили его имя. Шарпи-Шефер предложил назвать такой гормон инсулином, от латинского слова insula – островок.
Теперь известно, что поджелудочная железа служит, в основном, для выработки панкреатического сока, содержащего ферменты, необходимые для переваривания белков, жиров и углеводов. Инсулин же вырабатывается островковыми клетками из неактивного предшественника – проинсулина. Кроме инсулина эти клетки вырабатывают также глюкагон, являющийся физиологическим антагонистом инсулина и стимулятором его секреции (аналог – препарат ГлюкаГен ® 1 мг ГипоКит ® фирмы “Novo Nordosk”), и соматостатин, подавляющий выделение гормона роста и ряда других гормонов.
| Инсулин понижает, а глюкагон повышает уровень глюкозы в крови. | 
| |
Когда 29-летний Фредерик Бантинг вернулся с военной службы после первой мировой войны, он решил заняться медицинской практикой. В один из дней 1920 года он прочитал журнальную статью об изменениях в поджелудочной железе, если ее проток закупоривается камнями. У него возникла смутная догадка, что расстройства функции поджелудочной железы могут спровоцировать развитие диабета, а значит и лечение последнего должно быть связано с продуктами ее деятельности. Эта идея, реализация которой впоследствии увенчалась Нобелевской премией, осенила его в 2 ч ночи. 16 мая 1921 года началась работа, в которой участвовал кроме Ф. Бантинга профессор университета Торонто Дж. Маклеод и студент Чарльз Бест. Уже через 3 месяца из поджелудочной железы были получены препараты (как позже выяснилось, содержащие инсулин), которые снижали уровень глюкозы в крови у животных с экспериментальным диабетом. Вскоре ученые научились выделять инсулин из поджелудочных желез телят и коров. К январю 1922 года первые пациенты одной из больниц Торонто уже лечились от сахарного диабета инсулином. Это была победа! В 1923 году Ф. Бантинг и Дж. Маклеод получили Нобелевскую премию. Свою часть премии Бантинг поделил с Бестом, а Маклеод – с Колином, разработавшим наиболее эффективный метод выделения инсулина. Этот поступок принес ученым огромное уважение и признание коллег.
Только много лет спустя Фредерик Сенгер установил структуру инсулина, что сделало возможным его синтез, и получил за это Нобелевскую премию (1958 год). Он, кстати, является первым среди химиков дважды лауреатом премии Нобеля; вторая была присуждена ему за расшифровку строения нуклеиновых кислот.
Инсулин, вместе с другим гормоном поджелудочной железы – глюкагоном, регулируют углеводный обмен, то есть усвоение организмом углеводов и содержащих их веществ с целью обеспечения энергетической потребности человека. Одним из основных и легкодоступных источников энергии в организме человека является глюкоза, образующаяся после переваривания углеводов (главным образом, крахмала и сахара), поступающих с пищей. Например, головной мозг может работать только за счет глюкозы; скелетные мышцы и сердце, наряду с глюкозой, могут вырабатывать энергию из жиров. Инсулин обеспечивает утилизацию глюкозы, разносимой кровью, способствуя ее проникновению в клетки. Таким образом, он снижает содержание глюкозы в крови, оказывая сахароснижающее (гипогликемическое) действие. Глюкагон же, наоборот, вызывает увеличение уровня глюкозы в крови (гипергликемию).
Активность инсулина выражают в единицах действия (ЕД) или в международных единицах действия (МЕ). 1 единица соответствует активности 0, 04082 мг кристаллического инсулина. Человеческая поджелудочная железа содержит до 8 мг инсулина (200 ЕД).
Степень биосинтеза и выделения в кровь инсулина зависят от содержания глюкозы в плазме: при повышении ее содержания секреция усиливается, при снижении – уменьшается (положительная обратная связь).
Функции инсулина не ограничиваются только помощью в проникновении глюкозы внутрь клетки. Они разнообразны. Инсулин влияет на многие звенья обмена энергии и веществ в организме человека, способствуя созданию запасов гликогена и жиров в клетках печени, скелетных мышц, жировой ткани.
Нарушение синтеза инсулина в организме связано, как правило, с саморазрушением (аутоиммунной деструкцией) вырабатывающих его клеток. Считается, что такая реакция происходит у генетически предрасположенных к этому людей под действием инфекции или токсического воздействия внешней среды, запускающих механизм саморазрушения (аутоагрессии). В результате содержание инсулина в крови резко снижается (вплоть до полного его исчезновения), и клетки не получают достаточного количества глюкозы. Глюкоза накапливается в крови и происходит так называемое “засахаривание” организма.
Такое заболевание, обусловленное дефицитом или низкой биологической активностью инсулина, и называется сахарным диабетом.
Различают два типа диабета – инсулинзависимый (или диабет I типа) и инсулиннезависимый (или диабет II типа). В новой классификации, предложенной Всемирной организацией здравоохранения в 1999 году, для указания типа сахарного диабета рекомендуют использовать арабские, а не римские цифры и исключить из названия заболевания прилагательные “инсулинзависимый” или инсулиннезависимый". В дальнейшем мы также будем придерживаться этой классификации.
При сахарном диабете типа 1 инсулин фактически не вырабатывается в организме (отсутствует в крови). Эту форму еще называют “диабетом молодых и тощих”, потому что она поражает детей и подростков, а также взрослых, у которых нет признаков ожирения. Она встречается примерно в 15% случаев сахарного диабета. Основным специфическим средством ее лечения является инсулин. Вводить инсулин приходится инъекционно (причем в течение всей жизни!), так как он разрушается пищеварительными ферментами.
Остальные 85% больных страдают более легкой формой сахарного диабета типа 2, которая встречается, главным образом, у взрослых и, как правило (70%), у тучных людей. При этой форме диабета собственный (эндогенный) инсулин вырабатывается, но либо из-за недостаточного его количества, либо вследствие снижения его биологического эффекта (что происходит по разным причинам), все равно развивается гипергликемия. Иногда больным помогают диета и физические упражнения, снижающие массу тела. В других случаях требуется применение медицинских препаратов, корректирующих гипергликемию. Различные подходы в лечении диабета типа 2 должны применяться для пациентов с ожирением или без ожирения (рисунок 3.3.1, рисунок 3.3.2). Если не удается достичь удовлетворительного контроля сахарного диабета с помощью положительных изменений в образе жизни пациента в течение 8-12 недель, назначается лекарственная терапия. Для оценки эффективности каждого шага в лечении необходимо также 8-12 недель, после чего переходят к следующему этапу лечения.
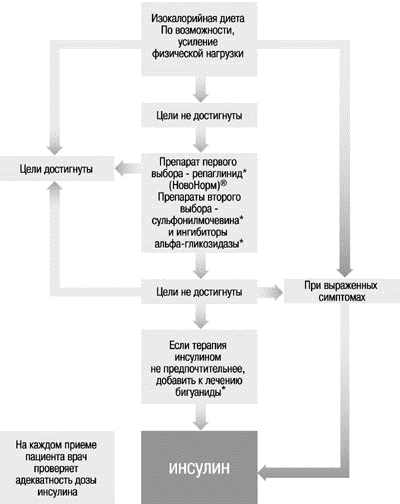
Рисунок 3.3.1. Тактика лечения пациентов с диабетом типа 2 без ожирения
* препараты группы пероральных противодиабетических средств (рассматриваются подробнее в следующем разделе).

Рисунок 3.3.2. Тактика лечения пациентов с диабетом 2-го типа с ожирением
* препараты группы пероральных противодиабетических средств.
Примерно у 30-40% всех пациентов с диабетом типа 2 не отмечается положительной динамики при лечении пероральными противодиабетическими сахароснижающими средствами (препараты этой группы подробнее рассмотрены в следующем разделе). Из тех пациентов, которые вначале хорошо реагировали на лечение этими препаратами, 5-10% в год перестают отвечать на терапию. Инсулин является самым эффективным гипогликемическим препаратом, способным помочь таким пациентам.
Лечение инсулином следует начинать в следующих ситуациях:
– пациентам с нормальной или сниженной массой тела, у которых высокий уровень глюкозы крови, кетонурия и потеря веса (диабет типа 1);
– пациентам, у которых не достигнут положительный эффект, несмотря на соблюдение диеты и прием пероральных противодиабетических сахароснижающих средств;
– пациентам с сопутствующими заболеваниями (например, с тяжелыми инфекциями, острым инфарктом миокарда или с инсультом), а также на время оперативного лечения;
– пациентам, которым противопоказаны пероральные противодиабетические сахароснижающие средства.
В некоторых случаях, при недостаточном эффекте пероральных сахароснижающих препаратов, может понадобиться введение инсулина перед сном в сочетании с таблетированными формами этих препаратов.
Таким образом, инсулин эффективен при диабете любого типа. Конечно, ни один из имеющихся препаратов не может в полной мере заменить человеку гормон, вырабатываемый собственной поджелудочной железой, которая выделяет его в соответствии с потребностью в зависимости от плазменного уровня сахара. Однако заместительная терапия препаратами инсулина позволяет значительно улучшить качество жизни больных диабетом, а во многих случаях – спасти им жизнь.
Однако инсулин применяют не только при сахарном диабете. Он полезен и при таких патологических процессах, как общее истощение – в качестве стимулятора выработки белка (анаболического средства, способствующего усвоению и накоплению энергии и жиров), а также при фурункулезе, тиреотоксикозе, некоторых заболеваниях желудка (атонии, гастроптозе – опущении желудка), хроническом гепатите, начальных формах цирроза печени. Иногда инсулин используют в комплексной терапии при лечении острой коронарной недостаточности.
До недавнего времени инсулин для медицинского применения получали из поджелудочных желез крупного рогатого скота и свиней. Учитывая то, что свиной инсулин ближе по химическому строению к человеческому (они отличаются только двумя аминокислотами), именно он получил наибольшее распространение. Препараты инсулина, которые выпускает для лечебных целей фармацевтическая промышленность, различаются не только тем, из органов каких животных они получены, но и по чистоте, концентрации и растворимости, скорости наступления и длительности эффекта. Современные технологии позволяют получать препараты, свободные от примесей. Для очистки инсулина используют разные способы, но лучшие результаты дают хроматографические методы разделения.
Как бы хорошо ни был очищен животный инсулин, все же он для человеческого организма “неродной”, и поэтому иногда при его введении могут проявляться аллергические реакции, связанные с ответом иммунной системы на чужеродный белок. Безусловно, более безопасным является использование человеческого инсулина. С середины 80-х годов стало возможным получение человеческого инсулина, полностью идентичного эндогенному гормону, с помощью генно-инженерной технологии. В настоящее время выпускают различные формы человеческого инсулина, позволяющие подобрать для каждого больного необходимую дозировку и продолжительность действия. Основных требований при этом два: эффект должен развиваться быстро и сохраняться достаточно долго (чтобы уменьшить число инъекций).
Многообразие лекарственных форм достигается добавлением различных компонентов, позволяющих, главным образом, удлинить (пролонгировать) действие инсулина. Как правило, используют цинк, образующий растворимый комплекс с кристаллическим инсулином, различные стабилизирующие кислотность (буферные) смеси – фосфатный или ацетатный буфер, и протамин (белок из молок форели), позволяющие увеличить длительность действия за счет замедленного высвобождения инсулина. Независимо от вида исходного сырья и степени очистки, все препараты инсулина выпускают с активностью 40 или 100 ЕД/мл. По времени наступления и продолжительности действия их можно разделить на четыре группы.
1. Препараты инсулина быстрого действия: применяют 2-4 раза в сутки, эффект проявляется через 30 мин, достигает максимума через 1, 5-2 ч и продолжается 4-6 ч.
2. Препараты инсулина средней продолжительности действия: назначают 2 раза в сутки, начало действия через 1, 5-2 ч, пик – в интервале 3-12 ч и длительность – 8-12 ч.
3. Препараты инсулина длительного действия: применяют, как правило, 1-2 раза в сутки, начало действия через 4-8 ч, максимум – в интервале 8-18 ч и продолжительность – 20-30 ч.
4. Смешанные препараты инсулинов короткой и средней продолжительности действия позволяют получить быстрый и достаточно продолжительный эффект.
Все препараты инсулина вводятся инъекционно: подкожно, реже – внутримышечно и внутривенно (только растворы). Выпускаются они, главным образом, во флаконах с резиновой пробкой и алюминиевой обкаткой. Каждый флакон содержит по 10 мл раствора или суспензии для инъекций с активностью 40 или 100 ЕД/мл.
Для того чтобы упростить терапию инсулином, необходимо сделать введение препарата максимально легким, удобным и, по возможности, наименее болезненным. Это позволяет сделать так называемая шприц-ручка: инъекционная система, внешне напоминающая обычную авторучку, с заменяемым контейнером (картриджем), содержащим инсулин определенного вида. Шприц-ручки НовоПен®3 и НовоПен®3 Деми, выпускаемые компанией “Novo Nordisk”, представляют собой удобные дозирующие устройства, с которыми используются сменные картриджи Пенфилл®3 мл, заполненные соответствующим инсулином. Картридж содержит достаточное количество инсулина для использования в течение 1 недели и более, в зависимости от суточной потребности в инсулине. С помощью шприц-ручки очень легко вводить точную дозу инсулина, а НовоПен®3 Деми позволяет установить дозу от 1 до 35 ЕД с шагом набора в половину единицы. Кроме того, маленькие (8 мм) и ультратонкие иглы с силиконовым покрытием такой шприц-ручки позволяют делать инъекции практически безболезненно. Еще более облегчает эту задачу дополнительное устройство для введения иглы НовоПен®3 ПенМейт®, которое позволяет сделать инъекцию быстро и безболезненно.
Существует ряд препаратов инсулина для лечения пациентов с сахарным диабетом, включая человеческие инсулины Протафан®НМ и Микстард®30 НМ компании “Novo Nordisk”, которые наиболее часто назначают пациентам для начала инсулинотерапии. Протафан HM является человеческим инсулином промежуточного действия (рисунок 3.3.3).
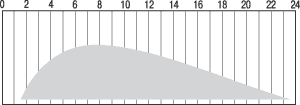
Рисунок 3.3.3. Схема действия инсулина Протафан НМ
Микстард 30 НМ (двухфазный человеческий инсулин) представляет собой смесь из 30% короткодействующего растворимого инсулина и 70% инсулина промежуточной продолжительности действия (рисунок 3.3.4).

Рисунок 3.3.4. Схема действия инсулина Микстард 30 НМ
Выбор конкретного препарата инсулина и режим его введения определяются врачом, с учетом индивидуальных особенностей пациента. Пожилым пациентам, для которых жесткий гликемический контроль не всегда желателен, чаще рекомендуется введение инсулина один раз в день. Пациентам более молодого возраста инсулин обычно вводится дважды в день, этим обеспечивается более строгий контроль над ночной и утренней гипергликемией (рисунок 3.3.5).

Рисунок 3.3.5. Двукратный режим введения смешанного инсулина
Современные препараты позволяют пациенту при самоконтроле уровня глюкозы регулировать количество вводимого инсулина. Однако не следует забывать о том, что уровень глюкозы крови подвержен суточным колебаниям, тесно связан с пищевым рационом и психоэмоциональным состоянием больного. Поэтому не стоит полагаться “на авось” – постоянными спутниками таких больных должны быть дополнительная доза инсулина (на случай злоупотребления сладостями) и кусочек сахара (в случае передозировки инсулина). Отправляясь в длительную поездку, пациенту следует иметь дополнительное количество инсулина, достаточное для использования в течение одной недели. Это позволит избежать неприятностей, если какое-то количество инсулина было потеряно или испорчено. Пациенты на борту самолета должны всегда держать инсулин как ручную кладь на случай, если они по каким-то причинам окажутся без багажа.
О препаратах инсулина, некоторые из которых перечислены ниже, вы можете получить подробную информацию на сайтеwww.rlsnet.ru.
[ Торговое название (состав или характеристика) фармакологическое действие лекарственные формы фирма ]
Актрапид HM (инсулин человеческий) гипогликемическое р-р д/ин. Novo Nordisk (Дания)
Актрапид HM Пенфилл (инсулин человеческий) гипогликемическое р-р д/ин. Novo Nordisk (Дания)
Актрапид МС (инсулин нейтрал для инъекций) гипогликемическое р-р д/ин. Novo Nordisk (Дания)
Бринсулмиди МК 40 ЕД/мл (инсулин цинк суспензия составная) гипогликемическое сусп.д/ин. Брынцалов-А (Россия)
Бринсулмиди Ч 40 ЕД/мл (инсулин человеческий) гипогликемическое сусп.д/ин. Брынцалов-А (Россия)
Бринсулмиди ЧСП 40 ЕД/мл (инсулин человеческий) гипогликемическое сусп.д/ин. Брынцалов-А (Россия)
Бринсулрапи МК 40 ЕД/мл (инсулин нейтрал для инъекций) гипогликемическое р-р д/ин. Брынцалов-А (Россия)
Бринсулрапи Ч 40 ЕД/мл (инсулин человеческий) гипогликемическое р-р д/ин. Брынцалов-А (Россия)
Инсулин Лт ВО-С (инсулин цинк суспензия составная) гипогликемическое сусп.д/ин. Tarchominskie Zaklady Farmaceutyczne “Polfa” (Польша)
Инсулин Максирапид ВО-С (инсулин нейтрал для инъекций) гипогликемическое р-р д/ин. Tarchominskie Zaklady Farmaceutyczne “Polfa” (Польша)
Инсулин-лонг СМК гипогликемическое сусп.д/ин. Белмедпрепараты (Беларусь)
Инсулин-ультралонг СМК гипогликемическое сусп.д/ин. Белмедпрепараты (Беларусь)
Инсуман Базал ГТ (инсулин человеческий) гипогликемическое сусп.д/ин. Aventis (Франция /Германия), произв.: Hoechst (Германия)
Инсуман Комб 15 ГТ (инсулин человеческий) гипогликемическое сусп.д/ин. Aventis (Франция /Германия), произв.: Hoechst (Германия)
Инсуман Комб 25 ГТ (инсулин человеческий) гипогликемическое сусп.д/ин. Aventis (Франция /Германия), произв.: Hoechst (Германия)
Инсуман Комб 50 ГТ (инсулин человеческий) гипогликемическое сусп.д/ин. Aventis (Франция /Германия), произв.: Hoechst (Германия)
Инсуман Рапид ГТ (инсулин человеческий) гипогликемическое р-р д/ин. Aventis (Франция /Германия)
Микстард 10 HM Пенфилл (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Микстард 20 HM Пенфилл (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Микстард 30 HM (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Микстард 30 НМ Пенфилл (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Микстард 40 HM Пенфилл (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Микстард 50 HM Пенфилл (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Моносуинсулин МК (инсулин нейтрал для инъекций) гипогликемическое р-р д/ин. Белмедпрепараты (Беларусь)
НовоРапид Пенфилл (инсулин аспарт) гипогликемическое р-р д/ин. Novo Nordisk (Дания)
Пенсулин СР 100 ЕД/мл (инсулин нейтрал для инъекций) гипогликемическое р-р д/ин. Брынцалов-А (Россия)
Пенсулин СС 100 ЕД/мл (инсулин протамин) гипогликемическое сусп.д/ин. Брынцалов-А (Россия)
Пенсулин ЧР 100 ЕД/мл (инсулин человеческий) гипогликемическое р-р д/ин. Брынцалов-А (Россия)
Пенсулин ЧС 100 ЕД/мл (инсулин человеческий) гипогликемическое сусп.д/ин. Брынцалов-А (Россия)
Протамин-инсулин СМК гипогликемическое сусп.д/ин. Белмедпрепараты (Беларусь)
Протафан HM (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Протафан HM Пенфилл (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Протафан МС (инсулин изофан) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
Ультратард НМ (инсулин человеческий) гипогликемическое сусп.д/ин. Novo Nordisk (Дания)
[ Торговое название (состав или характеристика) фармакологическое действие лекарственные формы фирма ]
ГлюкаГен 1 мг ГипоКит (глюкагон) гипергликемическое пор.лиоф. д/ин. Novo Nordisk (Дания)
3.3.4. Пероральные противодиабетические средства*
| Листать назад | Оглавление | Листать вперед |
В предыдущем разделе “Инсулин и лекарства его замещающие” мы уже говорили об одном из наиболее распространенных эндокринных заболеваний человека – сахарном диабете.
Напомним, что различают сахарный диабет типа 1 и типа 2.
При диабете типа 1 инсулин в организме практически не вырабатывается (и отсутствует в крови) из-за разрушения бета-клеток поджелудочной железы.
Ведущую роль в развитии диабета типа 2 играют два фактора: нарушение секреции инсулина бета-клетками (в результате чего вырабатывается недостаточное количество гормона) и инсулинорезистентность, или понижение чувствительности тканей к инсулину – состояние, при котором для достижения нормального биологического эффекта инсулина требуется значительно больше. Инсулинорезистентность может развиться в результате уменьшения физической активности и прогрессирования ожирения. Соотношение этих факторов у каждого больного может быть различным, однако оба они приводят к нарушению нормальной регуляции содержания глюкозы в крови.
Сахарный диабет типа 2 чаще возникает у людей старше 40 лет (особенно у женщин), более подвержены заболеванию этой формой диабета тучные люди. Болезнь развивается постепенно, в течение нескольких месяцев и даже лет, и нередко долгое время остается недиагносцированной. Основными факторами риска возникновения сахарного диабета типа 2 являются наследственная предрасположенность (которая проявляется более отчетливо, чем при диабете типа 1), малоподвижный образ жизни, избыточная масса тела. К группе повышенного риска относят также женщин, у которых в период беременности было выявлено нарушение толерантности (устойчивости) к глюкозе, или родивших ребенка массой тела более 4, 5 кг.
Выраженному диабету предшествует период так называемой нарушенной толерантности к глюкозе, во время которого клинические проявления заболевания отсутствуют, концентрация глюкозы в крови натощак соответствует норме, но повышена через 2 ч после так называемой нагрузочной пробы (введение в организм значительных количеств глюкозы натощак). Повышение концентрации глюкозы в плазме крови через 2 ч после нагрузки более 7, 8 ммоль/л свидетельствует о нарушенной толерантности к глюкозе. При повышении уровня глюкозы в крови выше 8, 88 ммоль/л появляется глюкозурия (наличие глюкозы в моче).
Несмотря на умеренную выраженность клинических проявлений болезни сахарный диабет типа 2 представляет собой не меньшую опасность, чем диабет типа 1. Поэтому при малейшем подозрении на наличие заболевания необходимо обратиться к врачу. Своевременно начатая терапия – не только залог хорошего эффекта лечения, но и гарантия предупреждения осложнений (сосудистые, диабетическая ретинопатия, нефропатия, кардиопатия), поскольку развитие осложнений – закономерный результат динамики заболевания.
Пациент с диагнозом “сахарный диабет” и его лечащий врач должны хорошо понимать, что для достижения положительного результата при лечении необходим комплексный подход, включающий обязательное соблюдение диеты, адекватную физическую нагрузку, медикаментозную терапию (индивидуальный подбор сахароснижающего препарата и контроль за адекватностью его доз), профилактику и лечение осложнений заболевания. Важно также учитывать, что правильное лечение возникшей болезни требует изменения привычного ритма жизни, питания, то есть необходима и психологическая адаптация больного. Большую помощь в психологической и социальной адаптации, а также в обучении больного с целью самоконтроля могут оказать Школы для больных диабетом.
Состояние углеводного обмена при сахарном диабете характеризуется компенсацией или декомпенсацией.
| Компенсация – это такое течение диабета, при котором в результате лечения достигнуты нормогликемия (нормальный уровень глюкозы в крови) и аглюкозурия (отсутствие глюкозы в моче). | 
| |
При субкомпенсации наблюдается умеренная гипергликемия (содержание глюкозы в сыворотке крови не более 13, 9 ммоль/л, или 250 мг%) и глюкозурия (не превышающая 50 г/сутки).
| При декомпенсации развивается выраженная гипергликемия (содержание глюкозы в сыворотке крови превышает 13, 9 ммоль/л, в моче – более 50 г/сутки) и кетоацидоз (появление кетоновых тел в крови). | 
| |
В отличие от сахарного диабета типа 1, когда инсулин практически не вырабатывается в организме и поэтому препараты инсулина являются основным лекарством у таких пациентов, при сахарном диабете типа 2 возможны различные подходы к терапии в зависимости от стадии развития заболевания и тяжести его течения.
Необходимо помнить, что первичным, и очень существенным методом в терапии сахарного диабета является диетотерапия. Следует подчеркнуть, что строгое соблюдение диеты является непременным условием эффективного лечения больных, независимо от давности и характера течения заболевания.
Диета может оказаться достаточным средством для компенсации диабета типа 2, а периоды повышения уровня глюкозы в крови во время диетотерапии требуют кратковременного курса коррекции лекарственными средствами.
Не менее важным аспектом лечения является физическая нагрузка. В различных исследованиях показано, что дозированная физическая нагрузка способствует понижению уровня глюкозы в крови, повышает чувствительность тканей к инсулину; кроме того, она способствует нормализации массы тела при ожирении.
| Пероральные гипогликемические средства назначают для лечения сахарного диабета типа 2 при неэффективности диетотерапии и физической нагрузки. | 
| |
Если диетотерапия и адекватная физическая нагрузка оказываются неэффективными, то в качестве медикаментозной терапии обычно применяют пероральные гипогликемические (сахароснижающие) средства. В некоторых случаях, однако, полной компенсации углеводного обмена можно достичь лишь дополняя проводимую терапию препаратами инсулина. При лихорадке, инфекции, травме, хирургическом вмешательстве необходим перевод больных на терапию инсулином.
Существует несколько групп синтетических соединений, оказывающих гипогликемическое действие при пероральном приеме и применяемых для лечения сахарного диабета. Это производные сульфонилмочевины, бигуаниды, ингибиторы альфа-гликозидазы и другие.
Основное значение в лечении сахарного диабета типа 2 имеют производные сульфонилмочевины, которые начали применять в клинической практике с 1955 года. Способность соединений этой группы оказывать гипогликемическое действие была обнаружена в 50-х годах, когда у больных, получавших антибактериальные сульфаниламидные препараты для лечения инфекционных заболеваний, было отмечено понижение содержания глюкозы в крови. Это неожиданное открытие в последующем привело к синтезу ряда соединений, нашедших широкое применение в качестве пероральных гипогликемических средств для лечения сахарного диабета.
Действие производных сульфонилмочевины связано, главным образом, со стимуляцией бета-клеток поджелудочной железы и усилением высвобождения вырабатываемого ими эндогенного инсулина. Основным условием для проявления эффекта этих препаратов является сохранение в поджелудочной железе функционально активных бета-клеток. При взаимодействии препаратов с рецепторами бета-клеток запускается цепь внутриклеточных превращений, результатом которой является высвобождение готового инсулина.
Кроме того, препараты сульфонилмочевины оказывают внепанкреатическое действие: они способствуют увеличению числа инсулинчувствительных рецепторов на клетках-мишенях, тем самым повышая чувствительность тканей и органов к инсулину.
Различают два поколения производных сульфонилмочевины. В настоящее время из препаратов I поколения в клинической практике применяют только хлорпропамид. К производным II поколения относят глибенкламид, глипизид, гликлазид, гликвидон. Основное отличие препаратов II поколения состоит в том, что они в 50-100 раз более активны, чем препараты I поколения, что позволяет использовать их в значительно более низких дозах. Так, суточная доза хлорпропамида достигает 0, 75 г, тогда как для препаратов II поколения: глибенкламида – 0, 015-0, 02 г, гликвидона – до 0, 12 г. Снижение дозы сопровождается уменьшением выраженности побочных эффектов (как правило, препараты II поколения лучше переносятся больными).
С середины 80-х годов стали применять так называемые микронизированные (особым образом измельченные) формы глибенкламида (Манинил 1, 75, Манинил 3, 5). Эти препараты, благодаря особой технологии изготовления таблеток, быстрее и эффективнее всасываются, вызывая гипогликемический эффект при значительно более низкой дозе.
Недавно (в России с 1998 года) начали применять новый препарат сульфонилмочевины – глимепирид, характеризующийся высокой активностью, быстрым развитием эффекта и большой продолжительностью действия (начальная доза – 1-2 мг, максимальная суточная – 6 мг, прием – 1 раз в сутки).
Препараты на основе производных сульфонилмочевины назначают обычно больным старше 35 лет без кетоацидоза, дефицита питания, осложнений или сопутствующих заболеваний, требующих немедленной инсулинотерапии. Они не рекомендуются больным, у которых при правильной диете суточная потребность в инсулине превышает 40 ЕД. Также их не назначают больным тяжелыми формами сахарного диабета (при выраженной недостаточности бета-клеток), при наличии кетоацидоза или диабетической комы в анамнезе, при гипергликемии выше 13, 9 ммоль/л (250 мг%) натощак и высокой глюкозурии на фоне диетотерапии.
Перевод на лечение препаратами сульфонилмочевины больных, находящихся на инсулинотерапии, возможен, если нарушения углеводного обмена компенсируются при дозах инсулина менее 40 ЕД/сутки. При дозах инсулина до 10 ЕД/сутки можно сразу перейти на лечение производными сульфонилмочевины.
Длительное применение производных сульфонилмочевины может вызвать развитие резистентности, сопровождающейся снижением клинического эффекта. Частой причиной этого явления является несоблюдение диеты. Преодолеть резистентность позволяет комбинированная терапия с препаратами инсулина.
При сахарном диабете типа 1 сочетание препаратов инсулина с производными сульфонилмочевины позволяет уменьшить суточную дозу инсулина и замедлить прогрессирование ретинопатии, что обусловлено ангиопротективной активностью производных сульфонилмочевины (особенно II поколения).
При использовании гипогликемических препаратов группы сульфонилмочевины следует учитывать, что антибактериальные сульфанил
|
|