
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Расширенные методы реанимации и интенсивной терапии
|
|
Дефибрилляция. Одним из наиболее важных мероприятий данного этапа является ранняя дефибрилляция при остановке сердца, обусловленной ФЖ или ЖТ. Именно при этом варианте внезапной остановки сердца шансы на опасение жизни больного наибольшие при своевременном и правильном проведении СЛР. Чем раньше проводится дефибрилляция, тем больше шансов на прерывание ФЖ и восстановление нормального ритма. Необходимым условием эффективности ЭИТ является одновременная деполяризация значительной части миокарда (" Критической массы"). Это достигается при прохождении тока достаточной величины, поскольку именно величина тока является определяющим моментом в достижении эффекта дефибрилляции. Величина тока зависит, в основном, от двух факторов: подаваемого на электроды напряжения и сопротивления между электродами. Факторы, влияющие на сопротивление — это расстояние между электродами. плотность их контакта с поверхностью кожи, количество нанесенных разрядов И временные интервалы между ними, фазы дыхательного цикла. Для уменьшения сопротивления в местах контакта электродов с кожей пациента необходимо использовать специальную пасту или прокладки смоченные изотоническим раствором натрия хлорида. Также надо учитывать, что сопротивление минимально на высоте выдоха, а каждый последующий разряд снижает сопротивление в среднем на 8%. При ФЖ обычно применяют последовательно наносимые разряды с энергией 200, 300, 360 Дж. Для максимального контакта во время разряда электроды следует плотно прижать к грудной клетке пациента. Стандартным является размещение электродов на грудной клетке пациента следующим образом: один электрод у верхней части правого края грудины, под правой ключицей; второй — под левым соском, по левой передне-аксиллярной линии. Обязательно соблюдение техники безопасности
— контроль за отсутствием контакта между пациентом и медицинским персоналом.
Интурбация трахеи. Интубация трахеи является одним из важнейших мероприятий расширенной СЛР и интенсивной терапии. Ее применение обеспечивает решение нескольких задач. Во-первых, это надежный способ восстановления проходимости дыхательных путей.
Во-вторых, интубация трахеи позволяет проводить одновременное сжатие грудной клетки и вдувание воздуха в легкие, что значительно усиливает искусственный кровоток при СЛР.
И, в третьих, интубация трахеи — это путь для введения лекарственных препаратов во время СЛР.
Наружная ЭКС. Использование этого метода может быть эффективно при раннем применении, одновременно с лекарственной терапией при асистолии у больных с ОИМ. Однако пока нет достаточно оснований для рутинного использования этого метода.,
Пути введения медикаментов. При СЛР оптимальными являются два пути
— внутривенный и внутрилегочный, через эндотрахеальную трубку или пункцией перстневидно-щитовидной мембраны. При внутрилегочном введении доза медикамента должна быть увеличена в 2 раза, по сравнению с внутривенной и разведена на 10 мл изотонического раствора натрия хлорида. При внутривенном пути,
-8-
после струйного болюсного введения препарата, следует ввести 20 мл изотонического раствора натрия хлорида. Для внутривенного введения должны использоваться периферические вены локтевого сгиба (лучше медиальная вена) и наружная яремная вена. Внутрисердечное введение медикаментов сегодня считается дающим много осложнений и неоправданным.
Медикаментозная терапия. При расширенной СЛР и интенсивной терапии используются ряд медикаментов, из них, через интубационную трубку можно вводить: адреналин, атропин, лидокаин. Остальные медикаменты вводятся только внутривенно.
Адреналин. Является обязательным препаратом при СЛР. В основе его действия мощная стимуляция а—адренорецепторов, что сопровождается повышением сосудистого тонуса и перфузионного давления в жизненно важных органах, прежде всего в сердце и головном мозге. Рекомендуемая доза 1 мг в/в каждые 3—5 минут реанимации. Возможно применение альтернативных доз адреналина:
увеличенные дозы 2—5 мг в/в каждые 3—5 минут или нарастающие 1—3 — 5 мг в/ в с 3-х минутным перерывом.
Атропин. Показан при асистолии и ЭАБП в дозе 1 мг в/в с одним повторным введением через 3—5 минут. Блокада холинергических рецепторов миокарда, вызываемая атропином, способствует ускорению атриовентрикулярного проведения, учащению ритма и повышению артериального давления. Более 2 раз вводить атропин не следует. Не рекомендуются дозы менее 0, 5 мг, т.к. они могут вызвать парадоксальную парасимпатическую реакцию.
Лидокаин. Является препаратом выбора при рефракторной к ЭИТ фибрил-ляции желудочков. Применяется в дозе 1, 5 мг/кг массы тела в/в до суммарной дозы 3 мг/кг. (Ампулы по 2 мл 2% р-ра, в 1 мл — 20 мг, человеку с массой 80 кг надо вводить 120 мг, т.е. 3 амп. 2% р-ра.)
Магния сульфат. Дефицит магния является одной из причин способствующих развитию опасных для жизни желудочковых нарушений ритма, в частности, ФЖ и ЖТ. Доказано, что в ряде случаев именно дефицит магния является причиной рефракторной к терапии ФЖ и " веретенообразной" ЖТ. Рекомендуемая доза 1 — 2 г в/в за 1 -2 минуты, можно развести в 5% растворе глюкозы. (Ампулы по 10 мл 25% р-ра, в 10 мл — 2, 5 г. надо вводить 5-в мл).
Брегилия тосилат(орнид). Применяется при устойчивой ФЖ. рефрактер-^ ной к применению ЭИТ и лидокаина. Рекомендуемая доза 5 мг/кг массы тела в/в t» болюсно без разведения, повторное введение 1 раз через 5 минут. (Ампулы по 1 1У мл 5% р-ра, в 1 мл — 50 мг. человеку с массой 80 кг надо вводить 8 мл 5% р-ра).
Новокаинамид. При рефракторной к терапии ФЖ и ЖТ используется в последнюю очередь. Рекомендуется введение новокаинамида со скоростью 100 мг/ мин внутривенно до достижения общей дозы 17 мг/кг (1—1, 2 г). Ампулы по 5 мл 10% р-ра, в 1 мл — 100 мг. в 10 мл — 1 г.
Препараты кальция. При СЛР применять препараты кальция не следует. Исследования последних лет показали, что положительного влияния кальция на миокард нет, а отрицательное действие на мозг — есть. Кальций усиливает ре-перфузионные поражения через спазм сосудов и др. механизмы. Введение пре-^ паратов кальция при СЛР может быть показано только при установленной гипер-ЧВ?. калиемии. гипокальциемии и передозировке антагонистов кальция.
-9
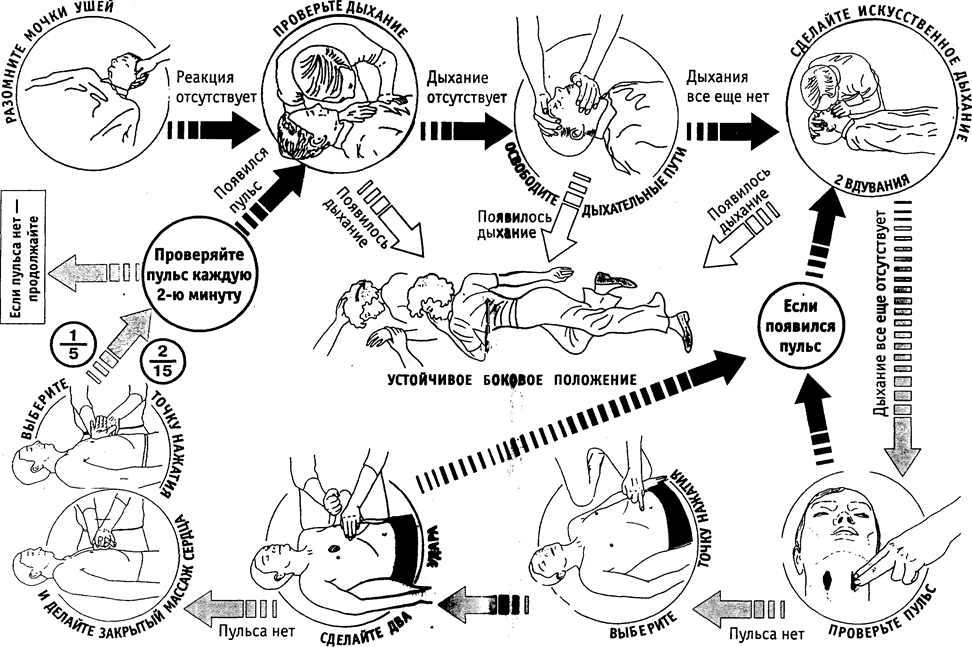
Алгоритм 1. Базовая СЛР
Натрия гидрокарбонат. Роль натрия гидрокарбоната при СЛР как обязательного и необходимого компонента терапии в настоящее время пересмотрена. Так как в течение первых 10-15 минут СЛР преобладает дыхательный ацидоз, наиболее важным компонентом его коррекции является ИВЛ. Введение натрия гидрокарбоната на этой стадии СЛР не улучшает исход и может вызвать ряд побочных эффектов (увеличение внутриклеточного ацидоза, осмолярности, искажение кривой диссоциации оксигемоглобина, инактивацию катехоламинов). В связи с этим введение натрия гидрокарбоната признается целесообразным только при затяжной реанимации (более 15 минут). Обычно доза при этом должна составлять 1 ммоль/кг (2 мл 4, 2% раствора на кг массы больного).
Трисамин. Этот препарат не имеет тех недостатков, которые есть у натрия гидрокарбоната при СЛР, однако трисамин расширяет артерии и снижает диасто-лическое давление а, следовательно, и коронарный кровоток, т.к. коронарные артерии получают кровь в диастоле. Поэтому применение этого препарата при СЛР не рекомендуется.
|
|