
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
HELLP-синдром. Определение. Диагностика. Принципы интенсивной терапии. 1 страница
|
|
HELLP-синдром — редкая и опасная патология в акушерстве. Первые буквы сокращённого названия синдрома обозначают следующее: Н — hemolysis (гемолиз); ЕL — еlеvated liver enzymes (повышение активности ферментов печени); LP — 1оw рlаtelet соunt (тромбоцитопения). Впервые этот синдром был описан в 1954 году Дж.А. Притчардом, а Р.С. Гудлин и соавт. (1978) связали проявление этого синдрома с преэклампсией. В 1982 году Л. Вейнштейн впервые объединил триаду симптомов c особой патологией — HELLP-синдромом.
ДИАГНОСТИКА HELLP-СИНДРОМА
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Довольно часто лабораторные изменения возникают гораздо раньше клинических проявлений.
• Одним из основных лабораторных симптомов HELLP-синдрома служит гемолиз, который проявляется наличием в мазке крови сморщенных и деформированных эритроцитов, полихромазией. Разрушение эритроцитов ведёт к освобождению фосфолипидов и к внутрисосудистому свёртыванию, т.е. хроническому ДВС-синдрому, который бывает причиной смертельных акушерских кровотечений.
• При подозрении на HELLP-синдром необходимо немедленно провести лабораторные исследования, включающие определение активности АЛТ, АСТ, лактатдегидрогензы, концентрации билирубина, гаптоглобина, мочевой кислоты, количества тромбоцитов в крови и оценку состояния свёртывающей системы крови. Основополагающими критериями диагностики HELLP-синдрома служат лабораторные показатели (табл. 34-2).
ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ
• Для раннего обнаружения субкапсульной гематомы печени показано УЗИ верхней части живота. При УЗИ печени у беременных с тяжёлым гестозом, осложнённым HELLP-синдромом, также обнаруживают множественные гипоэхогенные участки, которые расценивают как признаки перипортальных некрозов и кровоизлияний (геморрагического инфаркта печени).
• Для дифференциальной диагностики HELLP-синдрома используют КТ и МРТ.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Несмотря на трудности диагностики HELLP-синдрома, выделяют ряд характерных для данной нозологии признаков: тромбоцитопения и нарушение функций печени. Выраженность этих нарушений достигает максимума спустя 24–48 ч после родов, в то время как при тяжёлом гестозе, наоборот, наблюдают регресс этих показателей в течение первых суток послеродового периода.
Признаки HELLP-синдрома могут быть и при других патологических состояниях помимо гестоза. Необходима дифференциальная диагностика данного состояния с гемолизом эритроцитов, повышением активности печёночных ферментов в крови и тромбоцитопенией, развившихся при следующих заболеваниях.
• Кокаиновая наркомания.
• Системная красная волчанка.
• Тромбоцитопеническая пурпура.
• Гемолитический уремический синдром.
• Острый жировой гепатоз беременных.
• Вирусные гепатиты A, B, C, E.
• ЦМВИ и инфекционный мононуклеоз.
Клиническая картина поражения печени при беременности часто бывает стёртой и вышеописанные симптомы врачи иногда рассматривают в качестве проявления иной патологии.
Интенсивная терапия HELLP-синдрома у женщин с преэклампсией
Проводится базисная терапия тяжелой преэклампсии.
Инфузионная терапия в объеме 20-30 мл / кг массы тела: сбалансированные
растворы кристаллоидов (Стерофундин), СЗП- до 20 мл/кг массы, Альбумин.
При тромбоцитах менее 50х 10*9/л тромбоконцентрат не менее двух доз.
При диурезе менее 30 мл/ч проводится форсированный диурез.
Диурез стимулируется салуретиками с поддержанием темпа 200-250 мл/ч.
Глюкокортикоиды – бетаметазон, дексаметазон- 32-64 мг/сутки.
Ингибиторы протеаз - контрикал 200000-500000 ЕД в/в, транексам
Антибактериальная терапия (цефалоспорины VI поколения)
В случае развития анурии сокращение объема инфузионной терапии до 600
мл / сутки, проведение плазмафереза, гемодиафильтрации, гемодиализа.
51. Понятие о сегментах головки плода.
Череп плода состоит из двух лобных, двух теменных, двух височных, одной затылочной, клиновидной и решетчатой костей (рис. 3.15).
Наибольшее значение в акушерской практике имеют следующие швы:
сагиттальный (стреловидный) шов соединяет правую и левую теменные кости; спереди шов переходит в передний (большой) родничок, сзади — в малый (задний);
лобный шов находится между лобными костями (у новорожденного лобные кости еще не срослись между собой);
венечный шов соединяет лобные кости с теменными и располагается перпендикулярно к стреловидному и лобному швам. Венечный шов соединяет лобные кости с теменными и проходит перпендикулярно к стреловидному и лобному швам;
ламбдовидный (затылочный) шов соединяет затылочную кость с теменными.
В местах соединения швов располагаются роднички. Практическое значение имеют передний и задний роднички.
Передний (большой) родничок располагается на месте соединения сагиттального, лобного и венечного швов. Он имеет ромбовидную форму и от него отходят четыре шва: кпереди — лобный, кзади — сагиттальный, вправо и влево — венечные швы.
Задний (малый) родничок представляет собой небольшое углубление, в котором сходятся сагиттальный и ламбдовидный швы. Он имеет треугольную форму. От заднего родничка отходят три шва: кпереди — сагиттальный, вправо и влево — соответствующие отделы ламбдовидного шва.
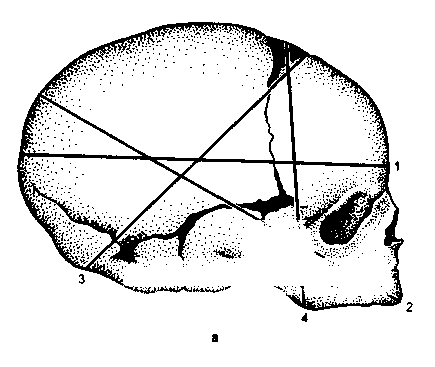
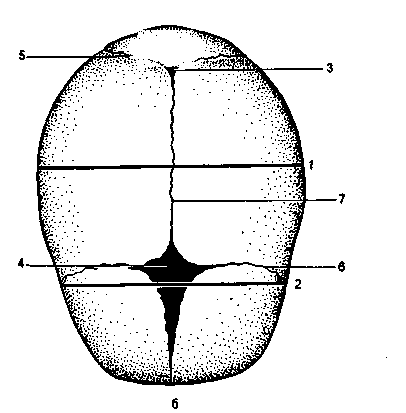
Рис. 3.15. Череп новорожденного.
а — вид сбоку: 1 — прямой размер, 2 — большой косой размер, 3 — малый косой размер, 4 — вертикальный размер; б — вид сверху: 1 — большой поперечный размер, 2 — малый поперечный размер, 3 — задний (малый) родничок, 4 — передний (большой) родничок, 5 — ламбдовидный шов, 6 — венечный шов, 7 — сагиттальный шов.
Для практического акушерства также важно знать буфы, которые располагаются на головке: затылочный, два теменных и два лобных.
• Знание топографоанатомических особенностей костной головки плода очень важно для практического акушерства, так как на эти опознавательные пункты врач ориентируется при производстве влагалищного исследования в родах.
Не меньшее значение, чем швы и роднички, имеют размеры головки зрелого и доношенного плода — каждому моменту механизма родов соответствует определенный размер головки плода, при котором она проходит родовые пути.
Малый косой размер идет от подзатылочной ямки (эта ямка располагается под затылочным бугром) до переднего угла большого родничка и равен 9, 5 см. Окружность головки, соответствующая этому размеру, наименьшая из всех окружностей головки — 32 см.
Средний косой размер — от подзатылочной ямки до передней границы волосистой части головы — равен 10, 5 см, окружность головки по этому размеру 33 см.
Прямой размер — от переносья (glabella) до затылочного бугра — равен 12 см, окружность головки по прямому размеру 34 см.
Большой косой размер — от подбородка до наиболее выступающей части головки на затылке — равен 13—13, 5 см, окружность головки по большому косому размеру 38—42 см.
Вертикальный размер — от верхушки темени (макушки) до подъязычной кости — равен 9, 5 см. Окружность, соответствующая этому размеру, 32 см.
Большой поперечный размер — наибольшее расстояние между теменными буграми — равен 9, 25 см.
Малый поперечный размер — расстояние между наиболее отдаленными точками венечного шва — равен 8 см.
Обычно после рождения ребенка наряду с размерами головки измеряют также размеры плечевого пояса. В среднем размер плечиков (поперечник плечевого пояса) равен 12 см, а их окружность составляет 35 см.
Сегменты головки. В акушерстве принято различать сегменты головки — большой и малый.
Большим сегментом головки называется та ее наибольшая окружность, которой она в процессе родов проходит через различные плоскости малого таза. Само понятие " большой сегмент" является условным и относительным. Условность его обусловлена тем, что наибольшая окружность головки, строго говоря, является не сегментом, а окружностью плоскости, условно рассекающей головку на два сегмента (большой и малый). Относительность понятия состоит в том, что в зависимости от предлежания плода наибольшая окружность головки, проходящая через плоскости малого таза, различна. Так, при согнутом положении головки (затылочноепредлежание) большим ее сегментом является окружность, проходящая в плоскости малого косого размера. При умеренном разгибании (переднеголовноепредлежание) окружность головки проходит в плоскости прямого размера, при максимальном разгибании (лицевое предлежание) — в плоскости вертикального размера.
Любой сегмент головки, меньший по своему объему, чем большой, является малым сегментом головки.
52. Адаптация плода в родах. Газообмен и гомеостаз плода в процессе родов. Мышечная система развита сравнительно слабо. Мышечная масса у новорожденного составляет 23 % от общей массы тела, в то время как у взрослых — 42 %. Непродолжительная общая мышечная гипотония, отмечаемая сразу же после рождения ребенка, сменяется гипертонией. Столь быстрая динамика обусловлена особенностями нервной системы новорожденных и в первую очередь поздним развитием пирамидных путей наряду с достаточной функцией экстрапирамидных путей, в связи с чем раздражения не достигают коры головного мозга, задерживаются в более низко расположенных центрах.
Костная система новорожденных содержит меньше плотных веществ (солей) и больше воды.
Кости мягкие, эластичные. В большей своей части по строению они близки к хрящевой ткани, вместе с тем отдельные кости не проходят хрящевую стадию — кости свода черепа, лица, ключиц и др.
Лицевые кости у новорожденных соединены прочно, а между черепными костями прощупываются щелевидные сагиттальный и венечный швы, ромбовидный передний (большой) родничок и треугольный задний (малый) родничок.
Наличие или отсутствие некоторых точек окостенения, определяемых рентгенологически, позволяет судить о зрелости новорожденных.
Грудная клетка представляет собой усеченный конус. Ребра мягкие, располагаются перпендикулярно к грудной кости. Межреберные мышцы развиты слабо.
Диафрагма располагается высоко, на уровне ТЬущ справа и Тгцх слева.
Позвоночник не имеет изгибов и постепенно при перемене положения тела приобретает характерную для взрослых форму.
Органы дыхания. На момент рождения органы дыхания не достигают полного развития. Дыхание новорожденных характеризуется большим диапазоном колебаний частоты, глубины и продолжительности дыхательных циклов.
Частота дыхания у здоровых доношенных детей от 40 до 70 в 1 мин, у недоношенных — от 30 до 70 в 1 мин. Преобладающим является брюшной тип дыхания. Характерно наличие пауз в дыхании, причем если у доношенных детей их продолжительность от 1 до 5—7 с, а в 1 мин их наблюдается 1—2, то у недоношенных она достигает 10—12 с, а количество — от 2 до 5. Соотношение фазы вдоха и выдоха от 1: 1, 3 до 1: 4.
Объемы легочной и альвеолярной вентиляции особенно низки в первые 2—3 сут жизни, в связи с чем высокая потребность организма новорожденного в кислороде покрывается за счет большей частоты дыхания. Минутный дыхательный объем в значительной степени зависит от зрелости детей и составляет в первые часы 500—600 мл в 1 мин с тенденцией к увеличению и нормализации к концу 1-х суток жизни.
Сердечно-сосудистая система. После рождения ребенка характер кровообращения меняется, что обусловлено прекращением плацентарного кровообращения и началом легочного дыхания. Артериальный (боталлов) и венозный (аранциев) протоки, овальное отверстие и остатки пупочных сосудов постепенно закрываются, а позднее облитерируются.
При гипоксии плода и асфиксии новорожденного закрытие эмбриональных протоков задерживается на 2—3 нед.
В таких случаях отмечается симптом шунта со сбросом крови справа налево через открытое овальное отверстие или слева направо через артериальный проток в легочную артерию.
Клинически это проявляется цианозом, систолическим шумом.
Сердце новорожденного относительно больших размеров, его масса составляет 0, 84 % от массы тела (у взрослого 0, 48 %). Оно занимает более высокое и почти горизонтальное положение. Сердечный толчок определяется на уровне четвертого межреберья, на 0, 5—1 см кнаружи от средней ключичной линии.
Сердечная деятельность ускорена, частота сердечных сокращений 120— 140 в 1 мин. Тахикардия обусловлена сравнительно малым ударным объемом, который устанавливается только к концу первого года жизни.
При рождении систолическое артериальное давление равно 45 ммрт.ст., в последующие дни оно достигает 60—80 мм рт.ст. Разница между артериальным и венозным давлением невелика (диастолическое давление при рождении 36 ммрт.ст., на 7—8-е сутки жизни — 46 ммрт.ст.).
Особенности ЭКГ новорожденного проявляются в виде правограммы, так как мышечная масса правого желудочка преобладает над таковой левого, зубец Р в стандартных отведениях высокий, в правых может быть отрицательным, зубец R в /отведении низкий, а зубец ^выражен хорошо. Интервал PQ составляет 0, 09—0, 12 с.
Органы кроветворения. Главным органом кроветворения является костный мозг. Кроме того, дополнительные очаги кроветворения выявляются в печени, селезенке, лимфатических узлах и др. В период новорожденности кроветворение сохраняет в определенной степени эмбриональный характер. Наряду со зрелыми клетками крови в костном мозге находят и молодые форменные элементы. Общее количество крови по отношению к массе тела новорожденного составляет 11 — 19%.
Концентрация гемоглобина повышена до 180—230 г/л, причем 3/4 его представлено фетальным гемоглобином. Число эритроцитов обычно более 5-1012/л, цветовой показатель более 1.
Перечисленные свойства крови компенсируют гипоксемию, возникающую в родах. В течение постнатального периода отмечаются изменения в содержании эритроцитов и НЬ в периферической крови. На 4—7-е сутки жизни число эритроцитов составляет 5, Ы012/л и НЬ 186 г/л, а на 10-е сутки жизни 4, 98-10'2/л и 175 г/л соответственно.
Общее количество лейкоцитов в пуповинной крови составляет 14-109/л с постепенным уменьшением в последующем. К 8-м суткам жизни число лейкоцитов составляет 10, 47'109/л.
Характерный для первого дня жизни ребенка нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы крови влево постепенно снижается и на 4—6-е сутки отмечается " перекрест" кривых нейтрофилов и лимфоцитов.
Свертываемость крови у новорожденных не отличается от нормальных показателей у взрослых (до 5 мин), то же самое относится и к длительности кровотечения (до 4 мин).
Пищеварительная система. Как в функциональном, так и в морфологическом отношении пищеварительная система у новорожденного в значительной степени незрелая.
Полость рта мала, слюнные железы функционируют слабо. Слюна не оказывает должного влияния на начальном этапе пищеварения из-за низкого содержания амилазы и полного отсутствия муцина и мальтазы. Строение полости рта приспособлено к акту сосания. Глотательное движение происходит через каждые 3—4 сосательных движения.
Во время сосания не исключено заглатывание воздуха — аэрофагия. Длина пищевода составляет 10—12 см, мышечный слой развит слабо, эластическая ткань тоже, что может быть причиной обратного движения в ротовую полость проглоченной пищи.
Вместимость желудка в 1-й день 20 мл, но к 5-м суткам уже 50 мл, а на 10—14-е сутки — 70—80 мл.
Слизистая оболочка желудка нежная. Желудочная секреция начинается с момента поступления пищи в рот или прямо в желудок. Желудочный секрет содержит птиалин, пепсин, соляную кислоту, но активность их недостаточна.
Опорожнение желудка происходит через 2—2, 5 ч. В двенадцатиперстной кишке пища подвергается воздействию панкреатического сока, в составе которого имеется трипсин, липаза, амилаза, панкреатин и др. Длина кишечника составляет 3, 5 м, слизистая оболочка богато васкуляризирована. Железы кишечника и мышечный слой недоразвиты.
В первые 3 дня после рождения наблюдается отхождение мекония, образование которого в кишечнике плода начинается с 3—4-го месяца внутриутробной жизни. Затем меконий заменяется коричневыми или зеленовато-желтыми, а позднее золотисто-желтыми кашицеобразными испражнениями.
В первые 2 нед частота стула у ребенка 6—8 раз, а затем постепенно урежается до 2 раз в сутки.
Мочеполовая система. Почки новорожденного относительно велики, однако корковый слой и извитые канальцы недоразвиты, концентрационная способность их выражена слабо и составляет около 50 % таковой взрослого человека, выявлена слабая элиминационная способность солей. Мочевой пузырь располагается высоко, его объем 50—80 мл. В первые три дня число мочеиспусканий 5—7, к концу 1-й недели оно увеличивается до 12—20 раз в сутки. Реакция мочи кислая, относительная плотность 1, 006—1, 012.
Обмен веществ и энергия. Основной обмен у новорожденных, как правило, в два раза выше, чем у детей старшего возраста. Неустойчивость обменных процессов обусловливается в значительной степени недостаточным регулирующим действием нервной системы, а также недостаточной активностью некоторых ферментов.
Суточный основной объем в первые сутки жизни 40—50 кал/г массы тела, в последующие до 55 кал/кг (у взрослых 24 кал/кг массы тела).
Потребность новорожденного в жидкости в связи с высоким уровнем обменных процессов составляет 150—165 мл на 1 кг массы тела в сутки.
Водно-солевой обмен лабилен и нарушается при изменениях условий ухода.
Потребность в белках 2—2, 5 г на 1 кг массы, углеводов 12—15 г/кг массы, жиров 5—6, 5 г/кг массы тела.
Эндокринная система. В первые дни жизни происходит катаболизм материнских гормонов в организме ребенка, в связи с чем количество корти-зола снижается, однако уже к 6—7-м суткам жизни его концентрация вновь повышается и на 10—12-е сутки жизни достигает уровня взрослых.
Во время родов содержание ТТГ в крови плода повышено в 3—5 раз. Концентрация гормона продолжает нарастать и в первые часы жизни ребенка, но к концу 1-х суток жизни наблюдается ее снижение до исходного уровня.
Повышение концентрации ТТГ в 1-е сутки жизни сопровождается стимуляцией функции щитовидной железы с увеличением количества Т4 за счет биологически активной формы гормона.
Недостаток функциональной активности целого ряда эндокринных желез новорожденного ребенка компенсируется за счет материнских гормонов, поступивших в организм плода через плаценту.
Нервная система. Головной мозг новорожденных недостаточно развит. Кора большого мозга и пирамидные пути не имеют законченнойдиффе-ренцировки, серое вещество мозга недостаточно ограничено от белого. Намечены большие борозды мозга, но они не всегда ясно выражены.
Некоторые малые борозды отсутствуют. Отмечается недостаточная возбудимость и быстрая утомляемость коры. Нижележащие отделы мозга частично замещают функции коры. Мозжечок развит слабо. В то же время к моменту рождения продолговатый мозг развит очень хорошо.
Вследствие незаконченного развития ЦНС у новорожденного наблюдаются такие рефлексы, которые у взрослых отмечаются только при патологических состояниях. В период новорожденности у ребенка можно наблюдать рефлексы, вызываемые путем раздражения губ и околоротовой области: поисковый, сосательный, хоботковый; при раздражении ладони ребенка вызываются хватательный рефлекс и рефлекс открывания рта, сопровождающийся поворотом головы (ладонно-ротоголовной рефлекс), рефлекс Робинсона — хватательный рефлекс. У новорожденного имеются рефлексы опоры и ползания, а также рефлекс ходьбы.
Помимо безусловных рефлексов, вскоре после рождения появляются условные рефлексы. Самые ранние из них формируются на основе пищевых безусловных рефлексов.
Иммунная система у новорожденного еще недостаточно зрелая. Специфические иммунные факторы он получает от матери. Неспецифическая иммунная защита осуществляется клеточными и гуморальными факторами (IgA, IgM, IgG). В первые недели жизни уровень IgG у ребенка соответствует таковому у матери. Уровень IgA и IgM у новорожденных в норме очень низкий. IgA попадают в кишечник ребенка с молоком матери, особенно богато IgA молозиво. Материнский иммуноглобулин постепенно разрушается от 1-го к 6-му месяцу жизни, а синтез собственного IgG у ребенка достигает уровня взрослых только к 5 годам.
53. Ведение родов согласно рекомендации ВОЗ. 1. беременная и роженица имеет право на выбор места родов и способ их проведения
Эта рекомендация обозначает, что женщина имеет право рожать не только в стационаре, но и в домашних условиях (если в ее стране эта услуга лицензирована). Кроме того, при отсутствии противопоказаний и наличии соответствующих условий роженица может выбирать позу во втором периоде родов.
2. если существуют неофициальные структуры, обслуживающие беременных, рожениц и родильниц, то они должны работать в тесном сотрудничестве с официальными службами
В данном случае имеются ввидуальтернативные формы ведения беременности и родов, в том числе доулы, домашние акушерки и так далее. Однако речь идет именно о взаимодействии их со стационарными и амбулаторными учреждениями в условиях официальной сертификации и лицензирования подобных услуг.
На сегодняшний день в странах постсоветского пространства услуга приема родов на дому официально не лицензируется. Соответственно «домашних акушерок» никто не проверяет ни на готовность к непредвиденным ситуациям, ни на наличие профессиональных знаний и навыков. Поддержка же беременных и уже состоявшихся мамочек действует в полном соответствии с этой рекомендацией.
3. женщина имеет право ознакомиться с статистикой родов в выбранном ею медицинском заведении, а также с методами, которые там практикуются
Согласно этой рекомендации любой родильный дом или родильное отделение многопрофильного стационара обязаны предоставлять в открытом доступе (например, на интернет-сайте больницы) статистические данные по количеству осложненных родов, детской смертности и так далее, а также об услугах, предоставляемых в родильном отделении.
Сегодня большинство лечебных заведений в РФ, а также многие украинские стационары имеют собственные интернет-сайты. Как правило, подобная информация там представлена довольно подробно.
4. с целью обеспечения психологического комфорта роженицы и родильницы должно обеспечиваться свободное посещение родственников в послеродовом периоде и их присутствие во время родов (при наличии желания самой женщины)
Следует сказать, что совместные роды сегодня стали довольно-таки обыденным понятием. Присутствие близких людей (чаще всего мужа) на родах активно пропагандируется среди будущих мам.
Свободное посещение молодых мам также разрешено в большинстве роддомов.
Важно, что большинство постсоветстких государств относятся к территориям с высоким уровнем туберкулеза. По этой причине любой человек, присутствующий на родах или посещающий роддом обязан пройти флюрографическое обследование.
Для защиты новорожденных посещения могут ограничиваться или временно запрещаться на период эпидемии гриппа. Ни под каким предлогом в роддом не допускаются посетители с любыми признаками инфекционных заболеваний.
5. при отсутствии противопоказаний новорожденный должен находиться вместе с матерью
В современных реалиях здоровые доношенные дети находятся вместе со своими мамами. Если малыш требует наблюдения или лечения в условиях палаты интенсивной терапии, то доступ мамы к нему не ограничивается.
Данный принцип полностью реализуется в условиях роддомов, носящих звание «Больницы, доброжелательной к ребенку» и практически полностью реализуется в других родовспомогательных учреждениях.
В случае тяжелого состояния мамы обеспечивается контакт ребенка с отцом или другими родственниками. То же самое делается, если состояние матери может представлять собой угрозу для ребенка (некоторые инфекционные заболевания, изменения психики и так далее).
6. при отсутствии противопоказаний первое прикладывание новорожденного к груди должно происходить не позднее получаса после рождения
Если состояние ребенка не позволяет приложить его к груди, то новорожденному дают сцеженное материнское молоко.
Отказ от раннего прикладывания к груди возможен только при наличии четких противопоказаний к этому.
7. операцией кесарева сечения должны заканчиваться примерно каждые десятые роды (не чаще).
За прошедшие с момента создания этих рекомендаций годы появились новые анестетики, новые операционные техники, новые методы выхаживания новорожденных и многое другое.
Сегодня оптимальным количеством операций кесарева сечения считается 14-15%. Исключение составляют специализированные перинатальные центры и роддома, в которых изначально концентрируются женщины с осложненным течением беременности, сопутствующими заболеваниями и так далее.
8.наблюдение за течением родов при помощи электронных средств должно применяться только в исключительных случаях
Эта рекомендация потеряла свою актуальность с развитием специализированной медицинской аппаратуры и методов оценки состояния плода и матери.
В современном мире большинство родов ведутся под постоянным или периодическим кардиомониторным контролем, что ассоциируется со своевременной диагностикой нарушения состояния плода и течения родов. Соответственно этому неуклонно снижается количество осложнений родов.
9. совершенно необязательно очищать кишечник при помощи клизмы перед родами, а так же брить волосы на лобке
Данная рекомендация выполняется практически повсеместно.
Тем не менее, заполненная каловыми массами прямая кишка может приносить дискомфорт самой женщине или несколько затруднять течение родов. Сегодня большинство женщин предпочитает использовать так называемые «микроклизмы» - естественно только после осмотра врача.
Что касается бритья волос на лобке, роженице следует помнить: излишне густая растительность может принести вам значительные неудобства, когда акушерка будет проводить «защиту промежности». Если же понадобиться сделать наружный разрез или произойдет самопроизвольный разрыв промежности, то ушивание раны при наличии большого количества волос будет значительно затруднена. Соответственно заживать такая рана тоже будет несколько дольше. Помимо всего прочего, в послеродовом периоде соблюдать правила интимной гигиены будет несколько проще при незначительном оволосении.
10. в первом периоде родов женщина должна иметь возможность выбирать любую удобную для себя позу, а также при желании двигаться
На сегодняшний день в первом периоде родов (во время схваток) подавляющее большинство женщин самостоятельно выбирают удобную для себя позу.
Многие предродовые (или индивидуальные родзалы) оборудованы шведскими стенками, фитболами, душевыми кабинами.
Активность женщины не ограничивается до тех пор, пока этого не требует ее состояние, состояние плода или особенности течения родов.
11. родовызывание должно применяться только по строгим показаниям и не более чем в 10% родов
12. следует ограничить использование анальгетиков и анестетиков во время родов без особых к тому показаний
Этот принцип постоянно нарушается вследствие значительных успехов фармакологов и анестезиологов.
На сегодняшний день существуют методы обезболивания родов, считающиеся безопасными для ребенка. Иногда основным показанием к обезболиванию становится желание женщины не испытывать боль.
13. очень важно, чтобы роженица ощущала полноценную поддержку в родах — психологическую и эмоциональную:
при наличии соответствующей возможности женщина может выбирать место рождения ребенка и кандидатуру врача и акушерки, ведущих роды
роды следует вести в индивидуальном родильном зале, а после родов крайне желательно совместное пребывание матери с новорожденным в отдельной палате
в первый месяц жизни новорожденный должен быть обеспечен грудным вскармливанием, теплом и соответствующими условиями жизни
новорожденному должно быть доступно дальнейшее медицинское обслуживание
любые обычаи и традиции, связанные с рождением ребенка, должны поддерживаться — при условии их полной безопасности
если домашние роды в данном государстве лицензируются, то уровень оказания медицинской помощи должен быть максимально приближен к возможностям стационара
14. выписка из роддома должна производиться в как можно более ранние сроки при условии удовлетворительного состояния матери и ребенка
15. оба родителя должны иметь право и возможность ухаживать за своим ребенком с первых его дней; с этой целью максимально широко должны быть доступны разнообразные школы и курсы, а также лекции и тематические занятия по уходу за новорожденным
|
|