
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
III. Стадия длительного поддержания жизни
|
|
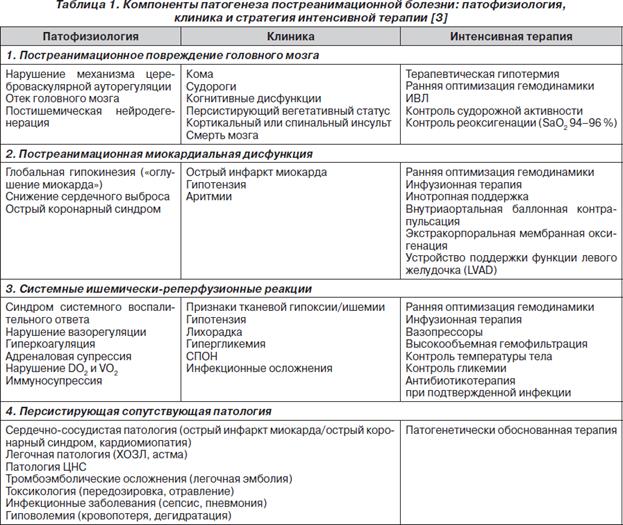
В течении клинической картины ПРБ выделяют 5 стадий:
I стадия (6–8 часов постреанимационного периода) характеризуется нестабильностью основных функций организма. Характерно снижение в 4–5 раз перфузии тканей, несмотря на стабилизацию артериального давления на безопасном уровне, наличие циркуляторной гипоксемии — снижения PvO2 при относительно нормальных показателях PaO2 и SaO2 с одновременным снижением CaO2 и CvO2 за счет анемии; лактоацидоза; повышения урквня продуктов деградации фибриногена (ПДФ) и растворимых комплексов фибрин-мономеров (РКФМ), отсутствущих в норме.
II стадия (10–12 часов постреанимационного периода) характеризуется стабилизацией основных функций организма и улучшением состояния больных, часто только временным. Сохраняются выраженные нарушения перфузии тканей, лактоацидоз, имеется дальнейшая тенденции к повышению уровня ПФФ и достоверно возрастает уровень РКФМ, замедляется фибринолитическая активность плазмы — признаки гиперкоагуляции. Это стадия «метаболических бурь» с явлениями выраженной гиперферментемии.Гиперкоагуляционный синдром.
III стадия (конец 1-х — 2-е сутки постреанимационного периода) характеризуется повторным ухудшением состояния больных по динамике клинических и лабораторных данных. Прежде всего развивается гипоксемия со снижением PaO2 до 60–70 мм рт.ст., одышка до 30/мин, тахикардия, повышение АД до 150/90–160/90 мм рт.ст. у лиц молодого и среднего возраста — признаки синдрома острого легочного повреждения или острого респираторного дистресс-синдрома (СОЛП/ОРДС) с возрастающим шунтированием крови. Максимально выражены признаки ДВС-синдрома: тромбинемия, гиперкоагуляция, нарастание уровня ПДФ на фоне прогрессирующего снижения фибринолитической активности плазмы крови, ведущие к развитию микротромбозов и блокированию органной микроциркуляции.
Превалируют повреждения почек (36, 8 %), легких (24, 6 %) и печени (5, 5%), однако все эти нарушения еще носят функциональный характер и, следовательно, при проведении адекватной терапии имеют обратимый характер.
IV стадия (3-и — 4-е сутки постреанимационного периода) имеет различное течение: либо это период стабилизации и последующего улучшения функций организма с выздоровлением без осложнений; либо период дальнейшего ухудшения состояния больных с нарастанием синdрома полиорганной недостаточности (СПОН) в связи с прогрессированием синдрома системного воспалительного ответа (ССBО). Характеризуется гиперкатаболизмом, развитием интерстициального отека ткани легких а мозга, (углублением гипоксии и гиперкоагуляции с развитием признаков полиорганной недостаточности: кровотечений из органов ЖКТ, психозов с галлюцинаторным синдромом, вторичной сердечной недостаточности, панкреатитов и нарушении функций печени.
V стадия (5–7-е сутки и более постреанимационного периода) развивается только при неблагоприятном течении ПРБ: прогрессирование воспалительных гнойных процессов (массивные пневмонии, нередко абсцедирующие, нагноение ран, перитониты у оперированных больных и пр.), генерализация инфекции — развитие септического синдрома, несмотря на раннее проведение адекватной антибиотикотерапии. На этом этапе развивается новая волна поражения паренхиматозных органов, при этом имеют место уже дегенеративные и деструктивные изменения. Так, в легких развивается фиброз, резко сокращающий дыхательную поверхность, что ведет к необратимости критического состояния.

|
|