
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Дифференциальная диагностика форм ВЗРП
|
|
| Симметричная | Асиммметричная | |
| Данные УЗИ: | ||
| БПР | снижен | норма |
| ОГ | снижена | норма |
| ОЖ | снижена | снижена |
| ДБ | снижена | норма |
| Действие причинного фактора: | ранние сроки беременности | поздние сроки беременности |
| Этиология: | Заболевание плода (генетические нарушения, инфекции, аномалии) | Воздействие через плаценту(гипертензия, голодание, курение) |
| Количество АЖ: | нормальное | часто снижено |
VII. Акушерская тактика при ВЗРП.
Определяется следующими принципами:
- лечение сопутствующих заболеваний матери, приводящих к ВЗРП;
- динамический контроль за состоянием матери и плода;
- cвоевременное изменение акушерской тактики и досрочное родоразрешение по показаниям;
- динамическое наблюдение за состоянием плода в родах.
Cамым первым правилом акушерской тактики при ВЗРП должна быть постановка точного диагноза. Высокая частота ложноположительных диагнозов приводит к резкому увеличению числа пренатальных исследований, к необоснованному медикаментозному лечению и к опасной активизации акушерской тактики.
Тактика ведения беременности:
- Как можно раньше установить точный срок беременности, используя менструальный анамнез, бимануальное исследование.
- Измерение ВСДМ при каждом осмотре в женской консультации.
- Контроль массы беременной.
- Скрининг по УЗИ во II триместре (18-21 нед.) для контроля роста плода, его анатомической и функциональной оценки. Фетометрия и определение соответствия размеров плода сроку беременности.
- При подозрении на ВЗРП, подтвержденное данными УЗИ показано регулярное наблюдение, включающее КТГ (дважды в неделю), оценку БП плода, динамики темпов его роста, индекса амниотической жидкости. Чтобы оценить темпы роста плода и отношение его массы к сроку гестации в перцентилях проводится серия УЗИ с интервалом в 2- 3 недели.
- Провести оценку кровотока в фето-плацентарном русле и в маточных артериях методом Допплера. Доказано, что плоды с признаками ВЗРП и патологическими показателями кровотока имеют больший риск в отношении неблагоприятного перинатального исхода.
- При интерпретации показателей допплерометрии основное внимание должно уделяться показателям пульсационного индекса (ПИ), с обязательным учетом перцентильных кривых в зависимости от гестационного возраста плода. Эти показатели в диапазоне от 10-го до 90-го перцентиля должны трактоваться как вариант нормы.
Номограммы по допплерометрии (ПИ маточных артерий, аорты плода, артерии пуповины, средней мозговой артерии плода, отношение ПИ средней мозговой к ПИ артерии пуповины) разработанные нами при нормальном течении беременности представлены на рис.3-10.

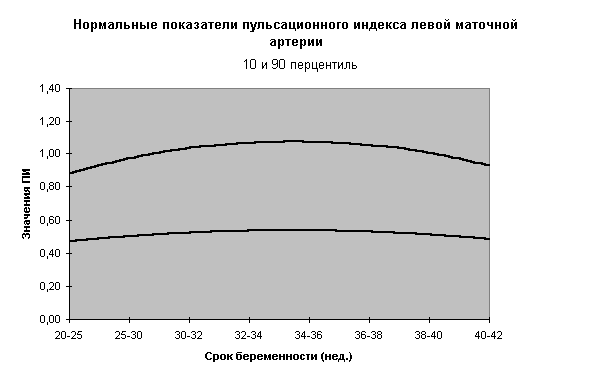
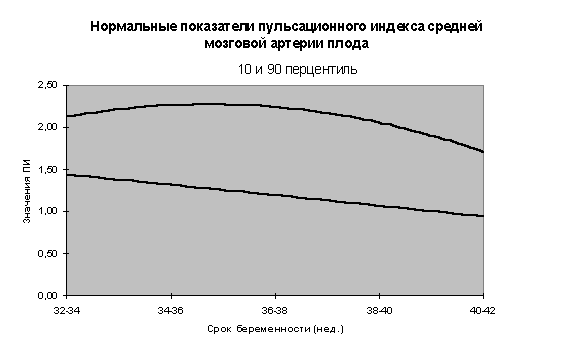
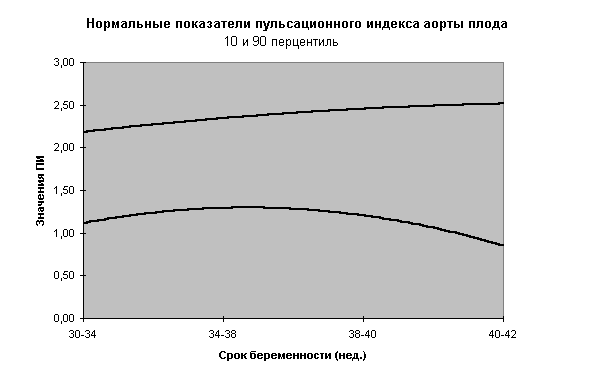
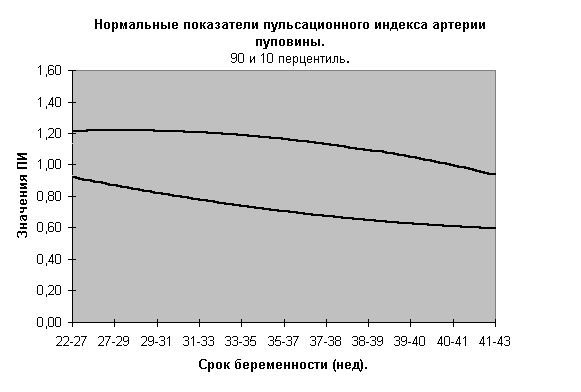
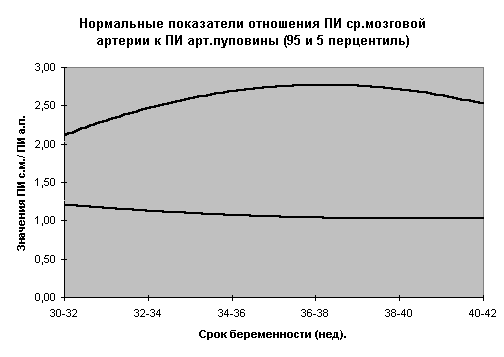
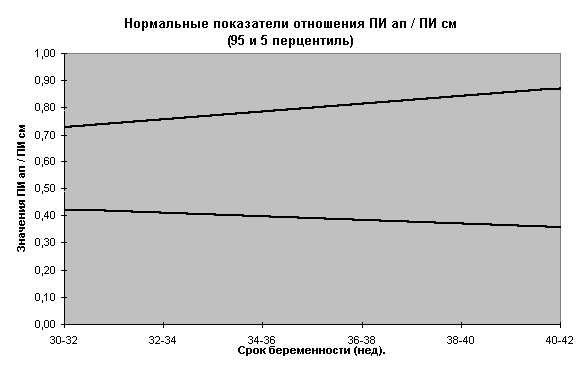
Не существует научных данных, подтверждающих целесообразность досрочного родоразрешения при ВЗРП в отсутствии явных признаков плацентарной недостаточности (маловодие). Срокродоразрешения зависит от состояния плода.
- Если параметры БП и КТГ остаются в пределах нормы, отмечается рост плода, родоразрешение проводят не ранее 37-й недели, после подтверждения зрелости легких плода.
- Досрочное родоразрешение показано, если тяжесть заболевания матери с течением беременности нарастает (преэклампсия/эклампсия), а рост плода незначителен или отсутствует, развивается маловодие или появляются признаки дистресса в виде выраженного нарушения вариабельности сердечного ритма по данным КТГ, критические значения ПИ артерии пуповины (нулевой или отрицательный кровоток). В таких ситуациях, при отсутствии зрелости легких плода, показана антенатальная профилактика СДР глюкокортикоидами.
- Индивидуальный подход к ведению беременной является важным условием благоприятного исхода при ВЗРП.
VIII. Лечение.
Можно выделить два основных подхода к терапии этого состояния:
1) улучшение кровотока в системе мать-плацента-плод (воздействие на периферическую и органную гемодинамику, коррекция сосудистого тонуса, реологических и гемостазиологических нарушений);
2) патогенетическое лечение сопутствующих заболеваний, усугубляющих плацентарную недостаточность.
Широкое распространение получила схема лечения плацентарной недостаточности и ВЗРП, разработанная Г.М. Савельевой. Она предусматривает комплексную терапию как в условиях женской консультации, так и в акушерском стационаре.
1. Диета, богатая белком и витаминами (отварное мясо, рыба, творог).
2. Чередование диатермии околопочечной области (10 сеансов) с УФО (10 сеансов).
3. Внутривенное введение глюкозы (40% 20 мл) с коркликоном (0, 06% - 0, 5 мл) ежедневно или через день (10 инъекций).
4. Внутримышечные инъекции кокарбоксилазы по 50-100 мг ежедневно в течение 10-14 дней.
5. Эуфиллин по 0, 1 5 г внутрь 2 раза в день и по 0, 2 г в свечах на ночь в течение 14 дней.
6. Трентал по 1 таблетке 3 раза или изадрин по 0, 005 г 3 раза в день в сочетании с феноптином (изоптином).
Эффективность указанного лечения не доказана в последующих исследованиях, в т. ч. и отечественных авторов, не отмечено нормализации кровотока в маточных артериях и артерии пуповины. При критическом состоянии плода частота тяжелой гипоксии не менялась, несмотря на проводимое лечение. При выраженных нарушениях кровотока, но без критических показателей, лечение не давало эффекта и не препятствовало в значительном проценте наблюдений (36, 5%) переходу в критическое состояние.
В начале 90-х гг. были предприняты попытки разработать новые методы лечения плацентарной недостаточности и ВЗРП. Внимание привлекла идея использования постоянной гипероксигенаиии матери. Однако, результаты исследований позволили сделать вывод об отсутствии явных преимуществ постоянной оксигенотерапии в качестве метода лечения ВЗРП.
В целом, данные по терапии ВЗРП, накопленные в мире на сегодняшний день, позволяют констатировать достаточно печальный факт: на сегодняшний день нигде в мире не разработана эффективная схема профилактики и лечения ВЗРП.
Все предлагаемые методы:
- b - адреномиметики;
- кровезаменители;
- гепарин;
- трентал;
- гормональная терапия;
- аспирин;
- солкосерил;
- актовегил;
- гидроксиэтилированный крахмал;
- пищевые добавки;
- витамины;
- абдоминальная декомпрессия;
- чрескожная электростимуляция
оказались неэффективными.
Большое внимание уделялось питанию беременной, однако последние исследования показали, что недоедание редко служит причиной ВЗРП, а различные биологические и пищевые добавки не влияют на перинатальные исходы при ВЗРП.
При ВЗРП, вызванной инфекцией лечение не разработано.
Таким образом, при ВЗРП не установленной этиологии единственный метод лечения - постельный режим в положении на левом боку.
Не существует и единой тактики ведения беременности и родов при этой патологии. Каждое клиническое наблюдение имеет свою специфику и часто не вписывается в рамки стандартных рекомендаций.
IX. Ведение родов.
Метод родоразрешения зависит от:
- положения и предлежания плода
- зрелости шейки матки,
- определяющим является оценка состояния плода.
При ВЗРП, сопровождающейся выраженным маловодием, положительном стрессовом и отрицательном нестрессовом тесте с возможным нарушением пуповинного кровотока по данным допплерометрии, в родах часто развивается дистресс плода. Поэтому, во избежании тяжелой гипоксии - показано кесарево сечение.
При отсутствии указанных признаков нарушения состояния плода, возможно вагинальное родоразрешение под постоянным мониторным контролеми (КТГ), а так же, по- возможности, с определением рН крови плода.
Эффективность профилактического использования сигетина и глюкозы с аскарбиновой кислотой не доказана. Сочетание глюкозы с кокарбоксилазой и аскорбиновой кислотой не оказывало значимого влияния на показатели сердечной деятельности плода при ВЗРП.
Сразу после рождения необходимо определить в крови пуповины КОС или концентрацию лактата, чтобы установить степень гипоксии.
X. Особенности раннего неонатального периода.
Асфиксия при рождении у детей с ВЗРП отмечается в 4 раза чаше, чем при нормальной массе тела. Учитывая угрозу аспирации мекониальными околоплодными водами с развитием в последующем аспирационной пневмонии, при наличии зеленых околоплодных вод показано отсасывание содержимого из верхних дыхательных путей сразу после рождения головки и интубация трахеи с санацией ее содержимого до первого вдоха. Отсасывание из трахеи следует проводить катетером через интубационную трубку, что позволяет провести эту процедуру быстрее и качественнее.
Поскольку дети с ВЗРП быстро охлаждаются, следует предпринимать все меры для профилактики гипотермии: температура в родильном зале должна быть 24-25°С. Первичную реанимацию и процедуры ухода следует проводить под источником лучистого тепла.
Гипогликемия. Регистрируется при концентрации глюкозы крови менее 2, 2 ммоль/л. Частота гипогликемии у детей с ВЗРП составляет 12-30%, а у недоношенных доходит до 40-60%. Следует помнить, что далеко не все случаи имеют клиническую симптоматику, поэтому важен скрининг среди всех детей с ВЗРП. Начинается гипогликемия в течение первых 24 ч жизни, продолжаться может несколько дней. Почти половина детей с гипогликемическими судорогами в дальнейшем имеют нарушения неврологического развития.
Парентеральное введение глюкозы при гипогликемии начинают с дозы 2-4мл 20% раствора глюкозы на кг массы тела (скорость введения 1 мл/мин), затем переходят на введение 10% глюкозы в дозе 60-80 мл/кг/сут, равномерно распределив это количество на сутки. Профилактика гипогликемии заключается в раннем (в возрасте одного часа) начале кормления через рот. При невозможности этого показано парентеральное введение глюкозы, а в тяжелых случаях-парентеральное питание. После окончания периода ранней адаптации в питании детей следует предусмотреть повышение энергообеспечения на 10-15% по сравнению с детьми с нормальной массой тела.
Гипокальциемия. Также нередко развивается у детей с ВЗРП, обуславливая повышение возбудимости и судорожный синдром. Корригируется внутривенным введением 10% глюконата кальция в дозе 1-2 мл/кг.
Полицитемия диагностируется при венозном гематокрите более 64%. Частота ее при задержке внутриутробного развития составляет 12-50%.
Комплексные лечебно-диагностические мероприятия в раннем неонатальном периоде:
До рождения: оценка вероятной причины задержки внутриутробного развития подготовка к проведению первичной реанимации, обеспечение температурного комфорта в родильном зале.
Непосредственно после рождения: забор материала при подозрении на внутриутробную инфекцию (плацента, пуповинная кровь, мазок из зева и ануса) для бактериологического и вирусологического исследования. Оценка гестационного возраста, массы, роста, окружности головы, клинический осмотр.
В возрасте 1-3 часов: провести первое исследование крови на глюкозу, определить гематокрит, начать энтеральное питание (с глюкозы) или парентеральное введение глюкозы. Показано назначение витамина К в возрастной дозировке.
В течение первых трех суток жизни: при нормальном уровне глюкозы при первом исследовании-повторять его каждые 6 часов или при появлении клинической симптоматики гипогликемии. При сниженном уровне гликемии- контролировать эффективность лечения, определяя концентрацию глюкозы каждые 3-6 часов. Определить концентрацию кальция при повышении нервно-рефлекторной возбудимости или появлении судорожного синдрома. Провести клинический анализ крови. При появлении даже небольшой желтушности кожных покровов показано лабораторное определение концентрации общего и прямого билирубина (возможность несоответствия степени иктеричности кожи и уровня билирубина плазмы).
В течение раннего неонатального периода рекомендуется ультразвуковое исследование головного мозга и внутренних органов для исключения врожденных аномалий развития, скриннинг на наиболее распространенные наследственные нарушения обмена веществ.
Эти дети в большинстве случаев требуют повышенного внимания педиатров, невропатологов, психоневрологов и других специалистов не только в момент появления на свет, но и спустя много лет. Каждый этап жизни таких детей имеет особенности течения и медицинского наблюдения:
- У 30 % детей, с ВЗРП, в возрасте одного года сохраняются отклонения в физическом развитии.
- Кроме задержки физического развития у детей с признаками ВЗРП отмечаются особенности становления функций многих органов и систем.
- В связи с нарушениями иммунологического статуса на первом году у них отмечается склонность к повышенной заболеваемости острыми респираторными и кишечными инфекциями, пневмониями, экссудативным диатезом, анемией, рахитом.
- У многих детей с ВЗРП выявляются изменения со стороны центральной нервной системы. Частота минимальных неврологических нарушений, по данным различных исследователей, варьирует от 10 до 45 %. Выраженными неврологическими расстройствами страдают 7 - 9 % таких детей.
- Доказано, что даже к 7 годам жизни у значительного количества детей с ВЗРП, сохраняются изменения неврологического статуса.
Однако, следует запомнить, что при исключении хромосомных нарушений, врождённых аномалий и перинатальных инфекций, новорожденные с признаками ВЗРП имеют в целом хороший прогноз в отношении дальнейшего физического и неврологического развития.
|
|