
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Исследование функционального состояния суставов.
|
|
В норме объем (амплитуда) движений в суставе зависит от формы суставных поверхностей, ограничивающего действия связок и функции мышц. Так как ограниченная подвижность в суставе может служить признаком его заболевания, то важно знать нормальную амплитуду движений суставов.
Исследование начинают с изучения объема активных, а затем пассивных движений. Активные движения производит сам больной. Пассивные движения в суставе осуществляет врач на фоне полного мышечного расслабления пациента. Следует избегать компенсаторных движений в соседних суставах, для чего одну руку фиксируют на проксимальной, а другую — на дистальной части сустава. Определение амплитуды активных и пассивных движений позволяет определить характер ограничений движений, а также выявить резервные возможности двигательной функции сустава. При этом следует иметь в виду, что нарушение функции сустава не всегда соответствует его анатомическому изменению (могут быть психогенные контрактуры). Иногда нарушение подвижности в суставах симулирует изменение длины конечности. Для определения длины конечности проводится измерение сантиметровой лентой, обязательно с двух сторон. Длину руки определяют от акромиального угла лопатки до шиловидного отростка лучевой кости, при этом рука свободно свисает вдоль туловища. Чтобы уточнить, за счет какого звена имеется укорочение руки, измеряют длину отдельных звеньев. Длина плеча определяется от акромиального отростка лопатки до наружного надмыщелка плечевой кости, длина предплечъя — от локтевого отростка до шиловидного отростка локтевой кости.
Длина ноги измеряется от передней верхней ости до внутренней лодыжки, длина бедра — от вершины большого вертела до суставной щели коленного сустава, а голени — от суставной щели коленного сустава до края наружной лодыжки. Различают истинное (анатомическое) укорочение конечности и кажущееся, обусловленное порочным положением конечности (при анкилозе, контрактуре, ригидности). Относительное укорочение наблюдается при смещении суставных концов (при вывихе).
Нарушение подвижности суставов проявляется в ее ограничении, увеличении и патологической подвижности. Наиболее легкой формой нарушения подвижности в суставах является преходящая скованность (тугоподвижность).
Стойкое ограничение подвижности сустава обусловлено контрактурами, которые могут быть внесуставными (неврогенной, миогенной, дерматогенной, смешанной этиологии или возникшими в результате уплотнения суставной капсулы, фасций и сухожилий) и суставными (фиброзный и костный анкилоз, разрушение суставных поверхностей и соприкосновение костных шпор). Ранним признаком артрогенной контрактуры служит отсутствие резервных движений в суставе. Полная утрата движений в суставе характеризует анкилоз, который бывает костным и фиброзным.
При фиброзном анкилозе на фоне некоторой подвижности в суставе возникает резкая боль при движении, при костном анкилозе подвижность в суставе и боль отсутствуют. Наличие не свойственных суставу движений свидетельствует о его патологической подвижности.
Амплитуду движений в суставе определяют угломером на твердой плоскости. Одно плечо угломера устанавливают по одной оси проксимальной части сустава, другое — параллельно его дистальной часта. Ось сустава должна совпадать с осью шарнира.
Учет величины подвижности в суставе производят из исходного положения, известного как анатомическое, или нейтральное. Для большинства суставов в исходном положении продольные оси сочленяющихся сегментов составляют прямую продольную линию при вертикальном свободном положении тела. При определении названия суставных движений целесообразно руководствоваться направлением движений, совершаемых в суставе в соответствии с осью их вращения. Движения в сагиттальной плоскости обозначаются как сгибание и разгибание, во фронтальной — отведение и приведение, вокруг продольной оси — наружная и внутренняя ротация. Объем движений легко определяется в одноосном и двуосном суставах (локтевых, коленных, межфаланговых). Сложнее определить его в многоосных суставах (голеностопных, тазобедренных, плечевых, лучезапястных).
План исследования подвижности суставов:
1. зрительное восприятие функции суставного аппарата и отдельных суставов;
2. косвенные методики (проба Отта, Шобера, симптом Форестье и др.);
3. гониометрические методы определения объема движений — прибором;
4. графические методы — графическая запись объема движений сустава.
Зрительное восприятие функции суставного аппарата и отдельных суставов врач получает, видя движения больного и его походку. При этом он может ориентировочно оценить функциональную способность суставов пациента. Приблизительную оценку функции суставов можно сделать при проведении проб, характеризующих функцию нескольких суставов. Так, если больной не может в полной мере сжать кисть в кулак, то врач может косвенно определить степень нарушения функции в пястно-фаланговых суставах.
Точную объективную оценку подвижности суставов можно получить с помощью гониометрического измерения и графической записи движений (используются угломеры и гониометры).
Частные методики исследования суставов. Строение скелета человека и названия суставов представлены на рисунке.
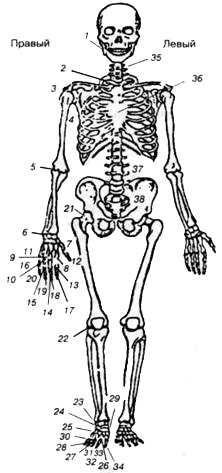
Строение скелета человека и названия суставов:
1— височно-челюстной; 2 — грудиноключичный; 3 — ключично-акромиальный; 4 — плечевой; 5 — локтевой; 6 — лучезапястный; 7 — пястно-фаланговый I; 8 — пястно-фаланговый II; 9 — пястно-фаланговый III; 10 — пястно-фаланговый IV; 11 — пястно-фаланговый V; 12 — проксимальный межфаланговый I; 13 — проксимальный межфаланговый II; 14 — проксимальный межфаланговый III; 15 — проксимальный межфаланговый IV; 16 — проксимальный межфаланговый V; 17 — дистальный межфаланговый II; 18 — дистальный межфаланговый III; 19 — дистальный межфаланговый IV; 20 — дистальный межфаланговый V; 21 — тазобедренный; 22 — коленный; 23 — голеностопный; 24 — таранно-пяточный; 25 — плюснефаланговый I; 26 — плюснефаланговый II; 27 — плюснефаланговый III; 28 — плюснефаланговый IV; 29 — плюснефаланговый V; 30 — межфаланговый сустав стопы I; 31 — межфаланговый сустав стопы II; 32 — межфаланговый сустав стопы III; 33 - межфаланговый сустав стопы IV; 34 — межфаланговый сустав стопы V; 35 — шейный отдел позвоночника; 36 — грудной отдел позвоночника; 37 — поясничный отдел позвоночника; 38 — крестцово-подвздошное сочленение
При осмотре височно-челюстного сустава (ВЧС) можно обнаружить наличие экссудата в суставе в виде припухлости округлой формы над суставом, впереди от наружного слухового прохода. Артрит ВЧС у молодых часто приводит к замедлению роста и недоразвитию нижней челюсти (микрогнатия). Пальпация проводится кпереди от наружного слухового прохода при закрытом, полуоткрытом и открытом рте больного. При этом определяют положение и степень смещения головки нижней челюсти, наличие хруста и щелканья (могут быть и без артрита), болезненности сустава и синовита.
В каждом ВЧС происходит 3 вида движений: в вертикальной плоскости — открывание (на 3-6 см) и закрывание рта, во фронтальной — боковые движения из стороны в сторону (их проверяют при полуоткрытом рте и выдвинутой нижней челюсти) и выдвижение нижней челюсти вперед (при этом отмечаем, не сдвигается ли она в сторону). Нарушение бокового движения наступает раньше, чем вертикального.
|
|