
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Види патологій черепно-мозкових нервів і методи їх дослідження
|
|
При ураженні окорухового (III пара), блокового (IV пара) і відвідного (VI пара) нервів виникають косоокість і диплопія. Патологія III пари в основному супроводжується опущеними верхньої повіки (птоз), розбіжним косоокістю і двоїнням предметів при погляді в сторону ураженого нерва, меншою мірою при погляді вгору і вниз, розширенням зіниці (мідріазом). При ураженні IV пари з одного боку відзначається легке косоокість при погляді вгору, більш постійним симптомом є двоїння в очах при погляді вниз, убік. При ураженні відвідного нерва спостерігаються сходяться косоокість, двоїння в очах при погляді в сторону ураженого нерва, рідше при погляді прямо.
При ураженні чутливої?? частини V пари (трійчастого нерва) виявляється зниження чутливості на відповідній половині обличчя, межі якого залежать від рівня ураження самого трійчастого нерва або висхідних проекційних шляхів до кори великих півкуль. При ураженні периферичних гілок нерва чутливість випадає в зонах їх іннервації: очного нерва - в області чола, верхньої повіки; верхньощелепного нерва - в області скронь, скул, нижньої повіки, крил носа і верхньої губи (крім того, ця гілка бере участь в іннервації слизової оболонки носа, рота і глотки - частково спільно з нижньої гілкою); нижньощелепного нерва - в області нижньої частини щоки, нижньої губи і підборіддя. При залученні в патологічний процес середньої та нижньої гілок порушується чутливість зубів, відповідно верхньої та нижньої щелеп. При ураженні вузла трійчастого нерва розвивається надзвичайно тяжкий больовий синдром, на стороні ураження з'являються герпетичні висипання, вегетативно-трофічні зміни у вигляді кератиту, порушень потовиділення, вазомоторних реакцій в зоні іннервації. Поразка чутливого ядра трійчастого нерва, що має сегментарно будову, супроводжується випаданням чутливості на обличчі по сегментарному типу: в області носа і губ при патології передніх відділів ядра і, навпаки, в скроневій і привушної областях при патології задніх відділів (так звані сегментарні зони Зельдера). Больовий синдром при невралгії трійчастого нерва може поширюватися на всю половину особи, зуби, порожнину носа і рота або виникати тільки в зоні іннервації однієї з периферичних гілок. Для діагностики невралгії трійчастого нерва досліджують больові точки на обличчі (точки виходу верхньої, середньої та нижньої гілок). При ураженні висхідних проекційних шляхів настає випадання чутливості на всій половині особи на стороні, протилежної осередку. Іноді анестезія на обличчі поєднується з випаданням чутливості на тілі - на тій же стороні (при ураженні загальних висхідних чутливих шляхів на рівні середнього мозку) або на протилежній стороні (при поєднанні ураження ядер трійчастого нерва і спиноталамического шляху, несучого поверхневу чутливість від протилежної половини тіла). Залучення в патологічний процес рухових волокон трійчастого нерва викликає параліч і атрофію жувальних м'язів, внаслідок чого ускладнюється акт жування, нижня щелепа при відкриванні рота відхиляється убік уражених м'язів, знижується нижньощелепний рефлекс. Неврит чи невралгія трійчастого нерва можуть бути пов'язані з різними процесами в порожнині черепа, а також із запальними, судинними і дистрофічними ураженнями в області очниці, порожнини носа, рота, зубів і т.п.
Складність анатомічної будови і розташування VII пари (лицьового нерва), численність його анатомічних зв'язків визначають різноманітність патологічних проявів, що виникають при ураженні нерва на різних рівнях. Найбільше значення має синдром периферичного ураження лицьового нерва в порожнині черепа, кістковому каналі або в місці його виходу з каналу скроневої кістки, який може бути обумовлений невриноми слухового нерва, арахноїдитом, пухлиною або абсцесом в області задньої черепної ямки, вродженим або запальним ураженням ядра лицьового нерва, порушеннями мозкового кровообігу в басейні вертебробазилярной системи, захворюваннями внутрішнього або середнього вуха, черепно-мозковою травмою з переломом скроневої кістки та ін При цьому синдромі розвивається різка асиметрія обличчя: на ураженій стороні складки лоба і носогубних складка згладжені, очна щілина розширена, око не закривається, кут рота опущений, зникають надбрівний і рогівковий рефлекси, посилюється сльозотеча. Залежно від рівня ураження стовбура нерва в каналі скроневої кістки можуть крім цих симптомів з'являтися гиперакузия (неприємне різке посилення сприйняття звуків на стороні ураження), сухість ока замість сльозотечі, а також порушення смаку на передніх двох третинах мови. Яскраві зовнішні прояви периферичного паралічу мімічної мускулатури легко розпізнаються, складніше диференціальної діагноз у тих випадках, коли патологічний процес локалізується на рівні ядра або стовбура лицьового нерва. Певну допомогу в таких ситуаціях може надати електроміографія: при ураженні ядра реєструється ритм частоколу, характерний для патології сегментарних мотонейронів, а при ураженні нервового стовбура на стороні вогнища знижується швидкість проведення імпульсу по нерву. Центральний параліч мімічної мускулатури виникає при ураженні корково-ядерного шляху на протилежній паралічу стороні, при цьому страждає лише нижня половина м'язів обличчя, функція м'язів ока і надбрів'я зберігається, що і визначає диференціальну діагностику з периферичним ураженням лицьового нерва.
При ураженні слухового нерва від рецепторів до слухових ядер в стовбурі мозку знижується слух на тій же стороні. Вищерозміщені слухові волокна направляються на свою і протилежну сторону, у зв'язку з чим одностороннє ураження цих волокон і центрів, до яких вони направляються, не супроводжується порушенням слуху.
Поразка відділів скроневої частки, що відносяться до слухового гнозису, супроводжується слуховий агнозією. Патологічний процес в скроневій частці може виявлятися також слуховими галюцинаціями. При ураженні вестибулярного нерва спостерігаються запаморочення, похитування при ходьбі (вестибулярна атаксія), ністагм, вестибулярні порушення, розлади м'язового тонусу. Патологія преддверно-улиткового нерва виникає при невриномі слухового нерва, а також інших запальних, пухлинних, судинних ураженнях і травмах в області мостомозжечкового кута і задньої черепної ямки в цілому, а також при захворюваннях внутрішнього і середнього вуха, скроневої кістки.
При ураженні IX пари (язикоглоткового нерва) спостерігаються порушення чутливості в області середнього вуха і глотки, смакової чутливості на задній третині мови та небі, розлади ковтання, припинення слиновиділення з привушної залози на стороні поразки, що викликає сухість у роті. Ізольоване одностороннє ураження нерва клінічно виявляється переважно при спеціальних дослідженнях смаку та чутливості. Практичне значення має в основному одночасне ураження IX і Х пар нервів.
При односторонньому ураженні Х пари (блукаючого нерва) відзначаються односторонній параліч м'якого піднебіння (воно звисає на стороні ураження), параліч голосової складки (хрипкий голос), знижується глотковий рефлекс на ураженій стороні. При двосторонньому неповному ураженні блукаючих нервів порушуються серцевий ритм, дихання, інші вегетативно-вісцеральні функції; повне двостороннє випадання функцій блукаючих нервів не сумісне з життям. При залученні в процес чутливих гілок нерва поряд з розладами чутливості виникають больові синдроми в області гортані та вуха.
При ураженні XI пари (додаткового нерва) розвиваються параліч і атрофія трапецієподібної і грудинно-ключично-соскоподібного м'язів: голова повернута в здоровий бік і кілька закинута назад, плечовий пояс на стороні паралічу опущений, піднімання руки вище горизонтального рівня обмежено. Електроміографічне дослідження дозволяє досліджувати біоелектричну активність паралізованих м'язів з метою диференціації ядерного і неврального ураження, а також визначити швидкість проведення імпульсу по добавочному нерву (при його ураженні швидкість проведення знижується).
При ураженні Х пари (під'язикового нерва) спостерігаються обмеження рухів мови вперед і відхилення його в уражену сторону, атрофія м'язів половини мови, фібрилярніпосмикування, рідше болі в корені мови. Однобічне ураження під'язикового нерва не викликає виражених функціональних порушень, двостороннє супроводжується порушенням мови (дизартрія), утрудненням прийому їжі. Швидкість проведення імпульсу по під'язикової нерва при невральної ураженні знижується.
Поряд з синдромами ізольованого розрізняють симптомокомплекси поєднаного ураження черепно-мозкових нервів обумовленого природженою дисплазією їх ядер і внутрішньомозкових волокон в стовбурі мозку, а також різними патологічними процесами на основі мозку, що викликають поєднану патологію декількох корінців або стовбурів черепно-мозкових нервів, що знаходяться в анатомічній близькості.
Поразка всіх черепно-мозкових нервів на одній половині основи черепа (синдром Гарсія) пов'язано із залученням до патологічного процесу корінців черепно-мозкових нервів, вираженість і послідовність розвитку якого залежать від початкової локалізації процесу (пухлина, судинна мальформація, арахноїдит та ін), а також від подальшого його поширення. При цьому поступово розвиваються рухові, чутливі і вегетативні розлади у послідовності, що відповідає залученню в процес нервів. Симптоми підвищення внутрішньочерепного тиску, застійні явища на очному дні, як правило, відсутні.
Синдром верхньої очноямкову щілини найчастіше зумовлений пухлинами м'яких тканин і кісток очниці. При цьому синдромі спостерігається одностороннє поєднане ураження окорухового, блокового, відвідного нервів і першої гілки трійчастого нерва, що виходять в порожнину очниці через верхню очну щілину. Проявляється птозом і повним паралічем м'язів, що обертають очне яблуко, відсутністю реакції зіниць на світло, болями і зниженням чутливості в зоні іннервації першої гілки.
Синдром передньої черепної ямки (синдром Кеннеді) характеризується поєднаним ураженням нюхового та зорового нервів і проявляється зниженням нюху і зору, первинною атрофією зорового нерва. Оскільки синдром частіше розвивається при внутрішньочерепних пухлинах на рівні передньої черепної ямки, нерідко приєднуються симптоми ураження лобової частки у вигляді порушень психіки (дурашливость, неохайність тощо), рідше - ознаки більш обширного ураження лобової частки.
Синдром кавернозного синуса звичайно обумовлений пухлинами, менінгіомою, Гумма і іншими об'ємними утвореннями в області кавернозного синуса, що викликають його здавлення і порушення кровообігу в очноямкових і лицьових венах, а також тромбозом кавернозного синуса або його запаленням. Синдром проявляється повною офтальмоплегией, болями і зниженням чутливості в зоні іннервації першої гілки трійчастого нерва, одностороннім екзофтальмом з набряком століття, гіперемією і набряком кон'юнктиви ока. Залучення нервів пов'язано з тим, що вони проходять у бічній стінці синуса - III, IV і VI пари і перша гілка V пари.
Синдром мостомозжечкового кута частіше виникає внаслідок невриноми улиткового корінця преддверно-улиткового нерва, холестеатоми, арахноидита, судинних мальформацій. Симптомокомплекс включає одностороннє ураження корінців лицьового і преддверно-улиткового нервів, волокон проміжного нерва, при більш великому ураженні в процес втягуються V і VI пари, а також мозочок і пірамідні шляху. Проявляється зниженням слуху і шумом у вусі, запамороченням, периферичним паралічем мімічної мускулатури, зниженням чутливості і болями в половині обличчя, зниженням смакової чутливості на передніх двох третинах мови, сходящимся косоокістю, рідше мозочковими порушеннями на боці вогнища та пирамидной недостатністю на стороні, протилежної осередку.
У дитячому віці важливе значення мають також синдроми поєднаного ураження черепно-мозкових нервів, пов'язані з вадами їх розвитку. Сінкінезія Маркуса Гуна, обумовлена?? збереженням ембріональної зв'язку між руховими ядрами V і III пар нервів, проявляється асоціацією рухів століття з рухами нижньої щелепи, мимовільним підніманням опущеного в результаті птозу століття при відкриванні, закриванні рота або русі щелепи убік. Синдром Мебіуса - вроджена аплазія ядер відвідного і лицьового нервів супроводжується периферичним паралічем мімічної мускулатури і сходяться косоокістю (рідше поєднується з аплазією ядер V, VIII, IX, Х і XII пар).
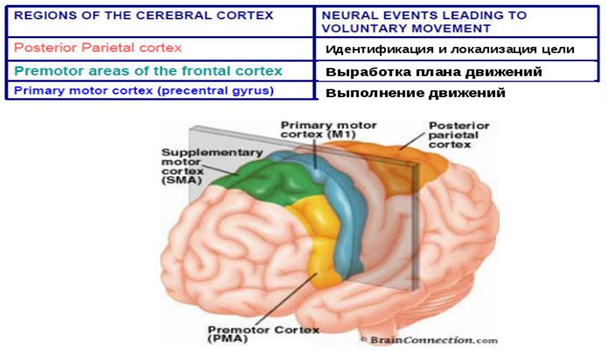
Тема: «Роль коры головного мозга, мозжечка и ствола мозга (презентация: «Произвольные движения»)»
Деятельность ее включает следующие процессы:
1) обработка всех сигналов, поступающих из внешней и внутренней среды организма – так называемый афферентный синтез;
2) принятие решения о цели и задачах действия;
3) создание представления об ожидаемом результате и формирование конкретной программы движений;
4) анализ полученного результата и внесение в программу поправок – сенсорных коррекций.


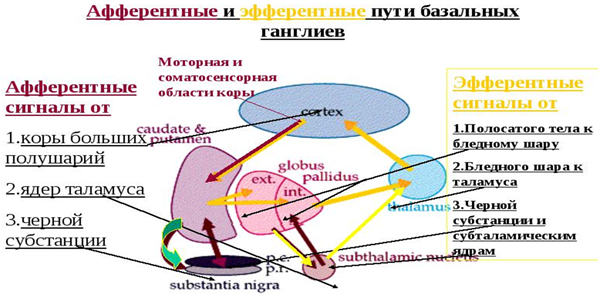




Нисходящие эфферентные пути от коры больших полушарий:
- Пирамидальный (кортикоспинальный) путь идет без синаптических переключений коры головного мозга к мотонейронам спинного мозга.
Функция – в контроле целенаправленных движений
- Ретикулоспинальный путь (экстрапирамидальный).






Паркинсонизм
|
 (акинетико-ригидный синдром)
(акинетико-ригидный синдром)
Пароксизмальные дискинезии
– это неврологические состояния с разнообразной клинической картиной, характеризующиеся внезапными атаками патологической непроизвольной двигательной активности (т. е. сопровождающиеся приступами гиперкинезов) в мышцах конечностей, туловища, лица, шеи. Приступы гиперкинезов мы называем здесь «атаками гиперкинезов», чтобы не смешивать с термином «эпилептические приступы».
П. д.: рассеянный склероз, детский церебральный паралич, черепно-мозговая травма, сосудистое поражение таламуса или базальных ганглиев, энцефалит, опухоли, перинатальное поражение головного мозга.
Принципы классификации гиперкинетических состояний

Принципы классификации гиперкинетических состояний

Принципы классификации гиперкинетических состояний

Принципы классификации гиперкинетических состояний 
Тема: «Отделы головного мозга (презентация: «Ствол»)»

Ствол мозга
Ствол головного мозга служит для передачи сигналов из высших отделов мозга в спинной мозг и обратно, а также является ответственным за регуляцию базовых витальных функций: дыхание, кровяное давление, частота сердечных сокращений, а также рефлексов — например, глазодвигательных, рвотного и др.

В ствол входят три основные части: продолговатый мозг, задний мозг (Варолиев мост и мозжечок), средний мозг.
Продолговатый мозг
Продолговатый мозг — непосредственное продолжение спинного мозга. Продолговатый мозг имеет длину 2, 5—3 см, по форме он похож на опрокинутый усеченный конус
Серое вещество располагается отдельными скоплениями ядер

Через ядра проходят рефлекторные дуги: рефлекса кашля, рефлекса чихания, рефлекса слезоотделения и т.д.
В ядрах располагаются центры, отвечающие за акт глотания, работу пищеварительных желез, регуляцию дыхания, деятельность сердца и сосудов. Ядра продолговатого мозга:
· языкоглоточный (9 пара)
· блуждающий (10 пара)
· добавочный (11 пара)
· подъязычный (12 пара)
· одно ядро тройничного нерва (5 пара).
Варолиев мост
(от имени Констанзо Варолия), часть СТВОЛА МОЗГА у человека, входящая в состав заднего мозга. Содержит нервные волокна, соединяющие две половины МОЗЖЕЧКА. Под Варолиевым мостом расположен ПРОДОЛГОВАТЫЙ МОЗГ, через который проходят восходящие и нисходящие нервные волокна из спинного в головной мозг и наоборот. Ядра:
· тройничный (5пара)
· отводящий (6пара)
· лицевой (7 пара)
· преддверно – улитковый (8 пара)
· ядра верхней оливы и РФ.

Проводят импульс в кору головного мозга, к мозжечку, продолговатому и спинному мозгу.
Мозжечок
Мозжечок напоминает мозг в миниатюре, так как он также поделен на два покрытые извилинами полушария, имеющие тот же цвет, что и большой мозг. По-латыни - «маленький мозг». Он расположен в задней части мозга и является частью центральной нервной системы. Мозжечок получает информацию как от тела, так и от полушарий. Он ответственен за координацию движения делая их точными и целенаправленными и равновесие тела.
|

Средний мозг
Средний мозг – отдел головного мозга, древний зрительный центр. Включен в ствол головного мозга.
Функции среднего мозга
1. Двигательные функции.
2. Сенсорные функции (например зрение).
3. Регулировка актов жевания и глотания (продолжительности)
4. Обеспечения точных движений рук (например, при письме).

Ядра ЧМН:
· глазодвигательный (3 пара)
· блоковой (4пара)
· добавочное парасимпатическое ядро глазодвигательного нерва – ядро Якубовича
· промежуточное ядро РФ.

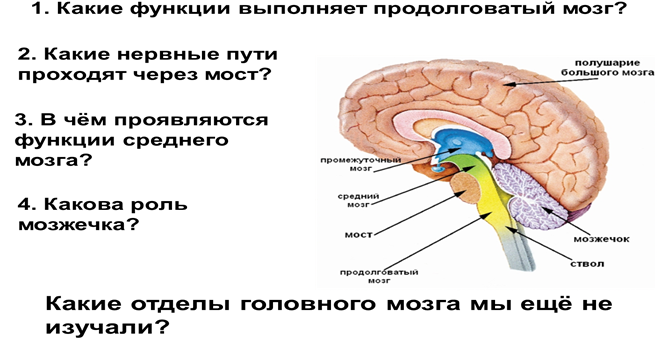

ТОПОГРАФИЯ ПРОМЕЖУТОЧНОГО МОЗГА
|

ЧАСТИ ПРОМЕЖУТОЧНОГО МОЗГА

Таламус – зрительный бугор
Таламус (thalamus, зрительный бугор) — структура, в которой происходит обработка и интеграция практически всех сигналов, идущих в кору большого мозга от спинного, среднего мозга, мозжечка, базальных ганглиев головного мозга.

|
ГИПОТАЛАМУС - ПОДБУГОРЬЕ
Гипоталамус (hypothalamus) или подбугорье — отдел головного мозга, расположенный ниже таламуса, или «зрительных бугров», за что и получил своё название.
Высший подкорковый центр вегетативной нервной системы и всех жизненно важных функций.
|
ГИПОТАЛАМО - ГИПОФИЗАРНАЯ СИСТЕМА

|
|
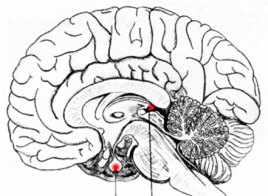 ЭПИФИЗ – ШИШКОВИДНАЯ ЖЕЛЕЗА
ЭПИФИЗ – ШИШКОВИДНАЯ ЖЕЛЕЗА 
| |||
 |
ПОВТОРИ И ЗАПОМНИ




 | |||
 | |||
 |
 1 – Большие полушария
1 – Большие полушария
2 - Мозжечок
3 - Продолговатый мозг
4 – Мост
5 – Гипоталамус
6 - Промежуточный мозг
7 – Таламус
8 – Средний мозг
4. Таламус
Тема: «Симптомы центрального и периферического паралича»
8. Мозжечок
Симптоматика центрального и периферического паралича


ПАРАЛИЧ ‒ это потеря двигательной функции какой-либо мышцы или группы мышц вследствие поражения нервной системы.
ПАРЕЗ – это неполный паралич или ослабление произвольных движений.
Моноплегия -парализована одна конечность.
Гемиплегия - паралич одной половины тела.
Параплегия - паралич обеих рук или ног (верхняя и нижняя параплегия).
Тетраплегия - паралич всех четырех конечностей.
Монопарез - это слабость мышц одной из конечностей.
Гемипарез – это ослабление мышечного тонуса в одной половине тела.
Верхний парапарез – это мышечная слабость верхних конечностей.
Нижний парапарез – проявляется в виде слабости мышц нижних конечностей.
Тетрапарез - это ослабление мышечного тонуса всех четырех конечностей.

1.Описати онтогенез розвитку головного мозку.
Вже на початку 4-го місяця у зародка людини великі півкулі покривають зорові горби. Їх поверхня в цей час ще гладка. На ній є тільки вдавленіє – майбутня сильвиева борозна. До 5-м рокам борозни ще не досягають повної глибини і є відмінності в розташуванні часток мозку. Приблизно до 9-10 років борозни і звивини розташовуються так само, як у дорослого.
У онтогенезі спочатку з’являються глибокі шари кори, а потім вже поверхневі. Області, різні але філогенетичному походженню, в онтогенезі розвиваються різному. Вже на ранніх ступенях внутрішньоутробного розвитку великі півкулі перевершують за величиною інші відділи мозку. До кінця 7-го місяця вони покривають весь мозочок і в розвиненому мозку дорослої людини складають більше 80% ваги головного мозку. Розвиток нейронів кори передує в онтогенезі розвитку борозен. Після народження, особливо до 3 років, нейрони диференціюються, збільшується число дендритів і їх розгалужень, шипиків і синапсів.
На 6-му місяці утробного життя 95-96% кори великих півкуль складається з 6 шарів. У дитини 3 років нейрони кори чітко диференційовані і до 8 років мало відрізняються від нейронів дорослого. Зростання пірамідних нейронів лобових часток великих півкуль відбувається у дітей нерівномірно. Приблизно до 12 років він закінчується в нижніх шарах кори, а у верхніх її шарах деяке прискорення зростання пірамідних нейронів триває до 18 років.
З віком диференціюється і підкірковий відділ рухового аналізатора. Приблизно до 7 років кінестезичний аналізатор має таку ж будову, як у дорослого, але він продовжує розвиватися. Зоровий аналізатор формується дещо пізніше рухового і кінестезичного. Він диференціюється до 7-12 рокам, але його розвиток також триває. Будова нейронів кори і їх відростків ускладнюється приблизно до 40 років і пізніше.
Отже, розвиток головного мозку дітей, особливо його зростання, різко прискорюється в зв’язку з формуванням мови і розумової діяльності, воно взаємопов’язане з ускладненням моторики і психіки. Розвиток головного мозку, особливо диференціювання та зростання нейронів, в молодшому шкільному віці відбувається швидше, ніж у наступні роки. До 2 років немає відмінності у функціях обох великих півкуль, а потім воно починає проявлятися. У третини людей півкулі не купують чіткої функціональної спеціалізації, яка формується тільки в процесі навчання і виховання.
2.Розкрити діяльність функціональних блоків та структур мозку (за О. Р. Лурією).
Відомий російський вчений О.Р.Лурія у структурі мозку виділяв три основні, анатомічно та функціонально відносно незалежні блоки: 1. енергетичний блок – регулює тонус кори, відповідає за рівень психічної активності; до його складу входять верхні відділи мозкового стовбуру, лімбічна кора та ретикулярна формація; при його порушенні з’являється апатія, байдужість, неуважність; 2. блок прийому, обробки і зберігання інформації; сюди належать первинні, вторинні та третинні асоціаційні зони кори головного мозку в основному в задніх і скроневих її відділах; при його порушенні втрачаються різні види чутливості; 3. блок саморегуляції і самоконтролю – відповідає за утворення програм активності та контроль за їх виконанням; сюди входять передні, зокрема лобові, відділи кори головного мозку; при його порушенні страждає вольова регуляція активності та особистісна сфера людини.
3.Розкрити поняття " монопарез", " геміпарез", " парапарез", " тетрапарез", їх значення для діагностики порушень.Монопарез - (monoparesis; моно- + парез) парез однієї кінцівки.
Геміпарез — парез м'язів однієї половини тіла; спостерігається при односторонньому ураженні пірамідного шляху.
Парапарез – це стан, при якому у людини настає парализация відразу двох кінцівок, тобто — або обох рук або обох ніг. При цьому завжди присутні ураження спинного мозку на різному рівні, а в деяких випадках і захворювання головного мозку.
Тетрапарез – це рухова дисфункція верхніх і нижніх кінцівок, що виникає внаслідок різних неврологічних захворювань, таких як гостре порушення мозкового кровообігу, міастенія, тромбозу основної артерії, наслідки нейрохірургічної операції та інші.
4.Дати характеристику гіперкінезу, розкрити причини виникнення та типи.
Гиперкинезы непроизвольные движения, вызванные сокращением мышц лица, туловища, конечностей, реже гортани, мягкого неба, языка, наружных мышц глаз. Развиваются при инфекционных поражениях ц.н.с. (эпидемический энцефалит, клещевой энцефалит и др.), сосудистых, демиелинизирующих заболеваниях головного мозга, черепно-мозговой травме, опухолях мозга, интоксикациях. Гиперкинез является следствием поражения экстрапирамидной системы, а также мозжечка, таламуса, коры больших полушарий головного мозга и их сложных связей.
В зависимости от уровня поражения различают различные виды гиперкинезов:
• на уровне ствола головного мозга — тремор, миоклония, тики, лицевой гемиспазм;
• подкорковый гиперкинез проявляется в виде хореи, атетоза, торсионной дистонии;
• подкорково-корковый гиперкинез - миоклонус-эпилепсия и генерализованные судороги.
5.Розкрити функції мовленнєвих центрів.
Мовлення – це спілкування людини з іншими людьми за допомогою мови. Отже, мовлення – це психічне явище, воно завжди конкретне та суб’єктивне, оскільки відображає ставлення людини до оточуючого світу.
Фізіологічною основою мовлення є друга сигнальна система, сигналом якої виступають не предмети оточуючого світу, а слова. Мовлення є функцією кори великих півкуль головного мозку людини, поре існують певні зони кори, які відіграють особливу роль у функціонуванні мовлення. До таких зон належать:
1. моторний центр мовлення (центр Брока), який знаходяться в задній третині нижньої лобної закрутки лівої півкулі і відповідає за мовленнєву артикуляцію (за вимову слів та речень);
2. сенсорний центр мовлення (центр Верніке), який знаходиться у задній третині верхньої скроневої закрутки лівої півкулі і відповідає за розуміння мовлення.
Дані зони кори виступають не самостійними центрами, а лише компонентами складного нервового апарату, який лежить в основі формування мовлення. При ураженні центру Брока, людина зберігає здатність розуміти звернене до неї мовлення інших, але не здатна до вимови мовних зв’язків
Ураження центру Верніке приводить до мовних розладів, при яких людина втрачає здатність розуміти звернене до неї мовлення інших, але здатна до вимовлення мовних звуків.
6.Описати неврологічний симптомокомплекс різних форм дизартрії.
Клиническая классификация форм дизартрий
Мозжечковая; Бульбарная; Псевдобульбарная; Корковая; Экстрапирамидная (подкорковая).
Бульбарная дизартрия
Очаг поражения: передние та задние рога спинного мозга, нервные сплетения, нервные узлы та периферические нервы. Характерными признаками есть: патологическая гиперрифлексия, гиперсаливация. вялые параличи органов артикуляционного аппарата, гипотонус и дистония, атрофия и дистрофия мышц. Обусловлена периферическим парезом или параличом мышц, принимающих участие в артикуляции, вследствие поражения языкоглоточного, блуждающего, тройничного, лицевого и подъязычного нервов и их ядер. Механизм нарушения проявляется при вялых параличах (парезах) артикуляционного, дыхательного и голосового аппарата.
Псевдобульбарная дизартрия
Очаг поражения: предцентральная извилина и премоторная извилины, ядра черепномозговых нервов. Обусловлена центральным параличом мышц, иннервируемых языкоглоточным, тройничным, лицевым, блуждающим, добавочным и подъязычным нервами, вследствие двустороннего поражения двигательных корково-ядерных путей. Мышечный тонус наближен до спастики или ригидности. Проявляется спастическими параличами, атрофия и дистрофия отсуствуют, насильственные движения, недостаточной активностью мышц артикуляционного аппарата, монотонностью речи. Является одним из симптомов псевдобульбарного синдрома.
Подкорковая (экстрапирамидная) дизартрия
Очаг поражения: внутренняя капсула − подкорковая область и мозжечок. Симптомокомплекс: отсуствие гиперсалливации, наявность минимальных дизартрических растройств (наруш просодия стор речи, отклонение языка в сторону). Дизартрия, возникающая при поражении подкорковых узлов и их нервных связей. Механизм нарушения – нарушения мышечного тонуса. Гиперкинезы в виде тремора, атетоза, миоклонии. Речь смазанная, невнятная с носовым оттенком, резко нарушена просодика, интонационно-мелодическая структура речи, её темп.
Так же обусловлена поражением стриопаллидарной системы.
Мозжечковая дизартрия
Локализация поражения: мозжечок та его пути. Обусловлена поражением мозжечка или его проводящих путей; характеризуется расстройствами синхронной деятельности отделов артикуляционного аппарата, атаксии (дискоординация дыхательного, артикуляционного и голосового отделов), гиперсаливация. Речь растянута, скандирована, с нарушением модуляции и меняющейся громкостью, неправильная расстановка ударений.
Корковая дизартрия
Локализация: артикуляционная зона Пенфелда, которая расположена как в лобной так и теменной долях. Обусловлена поражением отделов коры головного мозга, связанных с функцией мышц, принимающих участие в артикуляции.
Имеет 2 формы:
− еферентна (неспособность, трудности во время переключения с одной артикуляционной позы к другой через ограниченную двигательную способность органов артикуляционного аппарата);
− аферентна (неспособность удерживать позу через отсутствие ощущения (недостаточная чувствительность) положения языка в ротовой полости).
7.Описати мозкову організацію та операції письма.
Операції процесу письма:
1.Фонематичний аналіз слів (аналіз звукового складу слова) - виділення з суцільного потоку дискретних фонем (з потоку мовлення) - фонематичний аналіз = слух + обговорювання (уточнення звуків і перетворення в мовні звуки). Беруть участь 2 аналізатора: мовослуховий і моворуховий.
2. Перешифровка фонеми у графему (букви). Зоровий аналізатор.
3.Перешифровка графмы в кінему (перехід конкретного образу букви в кінетичну схему послідовних рухів руки; підкріплюється кінетичним і зоровим контролем.
Мовослух. Фонеми Графеми зоров.
Моворухов. Артикул. Кінема рухов.
Мозкова організація:
1/Процес письма починається з обробки слухової інформації (зона Верніке)).
2. Сприймання на слух проговорюється - в роботу включаються вторинні відділи тім'яної частки (Пенфілда)).
3. Потиличні частки здійснюють переробку зорової інформації.
4. Тім'яно-потиличні області визначають як точно пишеться конкретна буква (початок рядка, напревление листи, нахил, висота літер).
5. Далі включається премоторная зона, це командне кінетичне ланку, яка відповідає за програмування графічних рухів, їх плавність.
6.Лобові частки здійснюють контроль за всією письмовій діяльністю. Цей відділ відповідає за правильність листа.
7. Мозочок + підкірка - блок тонусу, щоб весь мозок міг працювати.
Письмо - списування (то, як пишуть). Письмова мова - те, що пишуть (виклад).
8.Описати мозкову організацію та операції читання.
У тім'яно-потиличній зоні лівої півкулі (домінантної) відбувається збереження буквеного образу з його аккустичниими і артикуляторними ознаками.
У скроневій частці обробляється аккустичне сприйняття (всі слухові зони + Верніке) звуку.
У моторному центрі Брока відбувається динаміка (відтворення слів) мовного процесу.
Лобова доля контролює весь процес читання.
Операції процесу читання:
1. Впізнавання літери та співвідношення з аккустическими і артикуляторными ознаками.
2. Переклад графеми (літери) в фонему (звуки) і злиття їх у склади і слова.
3. Переклад фонеми в артикулему. Розуміння прочитаного.
9.Описати неврологічний симптомокомплекс заїкання.
Заїкання - це порушення темпу, ритму і плавності мовлення, обумовлене судорожним станом м'язів мовного апарату.
Я промовляю Я чую
Я будую фразу (асоціативний центр)
Логоневроз - медичний синонім заїкання. Пов'язаний з порушенням мовленнєвого кола (смлтри выше).
У момент промови центр Брока веде себе агресивно: збудження захоплює прилеглу рухову кору і відділи, відповідальні за емоції. Звідси спазми, страх, роздратування.
Природна робота центру Брока: Управління м'язами язика і губ, Управління гортанню і голосовими зв'язками, Управління дихальної мускулатурою.
Перезбудження центру Брока: Спазм м'язів обличчя і ньоба, Спазм м'язів шиї і горла, Спазм м'язів грудної клітки, утруднення дихання.
Вищі контролюючі гальмівні центри не справляються з активністю рухового центру Брока і він виходить з-під контролю.
А вивести з під контролю центр Брока може будь-яка природна емоція. Отже, лікувати треба не " психологію", а підвищений тонус центру Брока.
Несприятливі умови, при яких може виникнути заїкання:
- соматичні (фізіологічна ослабленість);
- вікові особливості дозрівання Р. М.;
- прискорений розвиток мовлення;
- прихована психічна ущемлення (почуття неповноцінності);
- недостатньо позитивних емоцій і контактів.
Типи перебігу:
1. Постійний.
2. Хвилеподібний (то вщухає, то наростає).
3. Рецедивирующий тип (після подолання заїкання недуга повертається).
Ступені фіксації на дефекті: нульовий (відсутній), помірна (соромиться), важка(сильно концентрує увагу).
10.Описати види апраксій, атаксій та агнозій.
Атаксія— порушення координації рухів; одне з часто спостерігаються розлади моторики. Генетичне, нервово-м'язове захворювання. Сила в кінцівках може бути збережена повністю, проте рухи стають незграбними, неточними.
Афферентна (кинестетична) виникає при ураженні задніх відділів коркового ядра рухового аналізатора, що приводить до порушення схем рухових актів, складного аналізу рухових імпульсів, а також кінестетичного синтезу рухів. У хворого настає розпад потрібного набору рухів, він не може застебнути гудзик, запалити сірник. Еферентна (кінетична) виникає при ушкодженні премоторних зон кори, тобто вторинних полів коркового кінця рухового аналізатора. Характеризується порушенням складно побудованих рухів, навичок, виникненням рухових персеверацій.
Конструктивна виникає при ураженні тім'яно-потиличної області кори, характеризується порушенням тих рухів, які вимагають збереження просторового орієнтування. Хворі плутаються в напрямку руху (йдуть наліво, якщо потрібно направо, і т. п.), не можуть правильно одягнутися, плутаючи правий і лівий рукав, правий і лівий черевик.
Агнозія - порушення впізнавання подразників, сигналів, що надходять із зовнішнього середовища.
Агнозия поверхневої і глибокої чутливості спостерігається при ураженні постцентральної звивини і прилеглих до неї відділів тім'яної частки. При цьому порушуються складні види чутливості - відчуття локалізації, дискримінації, двумерно-просторове або штрихове. Втрачається можливість визначати предмети на дотик (астереогнозія). При ураженні нижніх відділів частки виникає своєрідне гностичне розлад, яке увійшло в літературу під назвою порушення схеми тіла. Цей синдром майже завжди пов'язаний з локалізацією патологічного вогнища в правій півкулі мозку (у праворуких). Порушення схеми тіла може виявлятися в клініці по-різному.
Слухова агнозія виникає при ураженні скроневих часток. Вона полягає у втраті здатності впізнавати предмети за характерними для них звукам (години - по цокання, машину - по гулу мотора і т. п.). Пошкодження внутрішньої поверхні скроневої частки викликає нюхову і смакову агнозію.
Зорова агнозія може виникнути при ураженні зовнішньої поверхні потиличної частки. Хворі втрачають можливість дізнаватися і розуміти видиме, що приводить їх до повної дезорієнтація. Одним з видів зорової агнозии є алексия - порушення здатності читати і розуміти написане. При цьому зазвичай розбудовується і лист, хоча повної аграфії не спостерігається. Алексія виникає при процесах в кутовий звивині.
Апраксія— порушення довільних рухів та дій з предметами, що виникають при локальних порушеннях вторинних та третинних полів рухового аналізатора та не супроводжуються елементарними руховими розладами (паралічі, парези, тремор).
Види апраксій:
Оптико-просторова апраксія спостерігається при ураженні потиличних часток головного мозку (справа), при цьому страждає просторова організація рухових актів.
Кінестетична апраксія — порушення довільних рухів та дій з предметами, що не супроводжуються чіткими елементарними руховими розладами (паралічами та парезами). Виникає при ураженні переважно лівої півкулі. При ураженні правої півкулі можлива кінестетична апраксія тільки у лівій руці.
Конструктивна апраксія виникає при ураженні правої півкулі та проявляється у порушеннях орієнтування у просторі: не орієнтуються у знайомих маршрутах, плані власної квартири, мають труднощі при малюванні планів, географічної карти, розташуванні стрілок на годинниках без цифр.
Кінетична апраксія виникає при ураженні верхніх відділів премоторної ділянки. Вогнища лівої півкулі зумовлюють появу патологічних симптомів в обох руках, правої півкулі — тільки у лівій руці. Центральним симптомом є наявність рухових персерверацій — безконтрольних, погано усвідомлюваних циклічних елементів рухів, що являють собою повторення рухового акту, що заважає переходу до наступної ланки програми.
|
|