
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Дифференциальная диагностика болезни Гиршпрунга с долихосигмой и хроническим запором
|
|
| Симптоми | Болезнь Гиршпрунга | Долихосигма | Хронический запор |
| Врожденный характер патологии | Да | Да | В зависимости от патологии |
| Начало болезни. Более систематизировано классификация запоров по О. И. Ленюшкину и их причина: | С рождения | Чаще всего после перехода на общее питание | Связано с перенесенной патологией или полученным лечением |
| Наличие признаков острой или частичной низкой кишечной непроходимости с рождения | Да | Нет | Нет |
| Характерны ранние проявления энтероколита | Да | Нет | Нет |
| Изменения общего состояния | Да | Да | Так |
| Нарушение отхождения мекония | Да | Нет | Нет |
| Отставание в физическом развитии | Да\Нет | Да | Нет |
| Проявления кишечного дисбактериоза | Да | Да | Да\Нет |
| Наличие на ирригограмме суженного, дистального отдела подвздошной кишки | Да | Нет | Нет |
Лечение. Болезнь Гиршпрунга лечат только хирургическим методом. Возможные два варианта хирургического лечения:
1) одномоментное радикальное оперативное вмешательство;
2) наложение временной колостомы с последующей радикальной операцией.
Консервативное лечение запора проводят до клинического подтверждения о небходимости радикальной операции.
По мнению большинства ведущих хирургов мира, наиболее оправданной является тактика консервативного ведения больного до тех пор, пока не подготовят его к радикальной операции, и только в случае безуспешной консервативной терапии прибегают к декомпрессионной колостомии (S. Kleіnhaus, О.И. Ленюшкин). Возраст 12-18 мес. оптимальный для проведения радикальной операции. В случае субкомпенсованого и декомпенсованого течения болезни показанно оперативное вмешательство в указанные сроки. В случае стойкой компенсации заболевания можно отложить оперативное вмешательство к 4- летнего возрасту ребенка. Выполнение операции в более поздние сроки может привести к развитию осложнений - дисбактериоза, дистрофии печени, нарушений белкового и электролитного обмена (М.Л. Куш, Г.А. Баиров, О.И. Ленюшкин).
Консервативное лечение запора позволяет отложить оперативное лечение до возраста, когда риск радикальной операции будет минимален (Ю.Ф. Исаков).
До настоящего времени нет единого мнения относительно необходимости наложения колостомы. Хирурги могут применять ее только при неоходимо в неотложных ситуациях: в случае осложнения, которое возникло после постановки сифонной клизмы (перфорация толстой кишки), острой формы заболевания у новорожденного, обострение хронической декомпенсации, тяжелого общего состояния ребенка. Концевую колостому накладывают по возможности дистальнее, сразу над переходной зоной, на кишку с нормальной нейромиоструктурной стенкой. Во время наложения колостоми проводят биопсию стенки подвздошной кишки для подтверждения диагноза. Во время наложения колостомы необходимо подшить подвздошную кишку к брюшине и боковой фасции, чтобы предотвратить эвентрации толстой кишки возле колостомы в послеоперационном периоде.
Классификация осложнений кишечных стом разработана Ю.В.Пащенко (2007):
І. Ранние осложнения:
1) отек стомы;
2) кровотечения;
3) нагноение раны;
4) абсцессы брюшной полости в зоне наложения стомы;
5) некроз выведенной кишки (с перитонитом и без него);
6) рефракция стомы (с перитонитом и без него);
7) парастомическая эвентрация;
8) эксудативная энтеропатия;
9) кишечная непроходимость;
10) перфорация приводящей петли кишки.
ІІ. Поздние осложнения:
1) перистомальный дерматид;
2) эвагинация (свободная или фиксированная);
3) стеноз (суб- и некомпенсированный);
4) грыжи (над- и парастомальные);
5) ретракция стомы; парастомальные свищи;
6) внутренние свищи в зоне наложения стомы;
7) престомический илеид;
8) престомический колит;
9) метаплазия слизистой;
10) синдром длительного выключнения кишки.
ІІІ. Осложнение общего характера:
1) сепсис;
2) инфицирование мочевых путей у детей со свищами в мочевыдилительную систему;
3) дисбактериоз;
4) истощение;
5) синдром короткой кишки.
Перечисленные осложнения существенно влияют на течение основного заболевания и сроки проведения реконструктивно-восстановительных операций. Наибольшее количество осложнений (80, 2%) наблюдается у детей, которым стомы накладываются в раннем возрасте. Доказано, что наиболее значительные изменения функции выключенной кишки появляются через 6-12 месяцев. Обосновывается целесообразность проведения ранних восстановительных операций, а также необходимость целенаправленной реабилитации выключенной кишки - деконтаминация озоновым физиологическим раствором с содержимым озона 6-8 мг/л (Ю.В.Пащенко, 2007). Автором разработанны методики оперативной коррекции декомпенсованого стеноза и эвагинации с использованием эндовидеоскопических технологий. Ликвидация пролапса стомы достигается за счет клеевой адгезии париетальной брюшины и висцеральной поверхности приводящей кишки под лапароскопическим контролем.
Перед радикальной операцией без предварительного наложения колостомы большое значения предается консервативному лечению, которое сначала проводят в условиях специализированного отделения, а потом в домашних условиях. Основной задачей его является регулярное освобождение кишечника от каловых масс. Назначают диету с использованием продуктов питания, которые усиливают перистальтику кишечника (овсяная и гречневая каши, чернослив, свекла и морковь, яблока, свежий кефир). Целесообразно проводить мероприятия направленые на укрепленине мышц брюшного пресса: массаж, ЛФК, дыхательную гимнастику. Их необходимо проводить 4-5 раз в сутки по 15 мин, желательно перед кормлением ребенка.
В комплексе консервативной терапии обязательно используют разные виды клизм (очистительная, гипертоническая, сифонная). В состав сифонной клизмы входят 1 % раствор натрия хлорида, фурацилина или калия перманганата, вазелин; температура раствора - 18-20 °С.
В зависимости от возраста ребенка объем жидкости составляет от 0, 5 до 2 л в грудном возрасте, до 5-10 л в старшем возрасте. Использование слабительных средств нежелательно. Рекомендуют растительное масло (подсолнечное, оливковое) детям раннего возраста по 1 чайной ложке, дошкольного - по 1 десертной ложке, школьного - по 1 столовой ложке в день.
Огромное значение для предотвращения возникновения осложнений в послеоперационном периоде и для более быстрого восстановления нормальной функции толстой кишки имеет определение микробной флоры. Назначают препараты, которые содержат микроорганизмы - представители нормальной микрофлоры кишечника: бифидум-бактерин-форте, бактерин, бификол, хилак-форте, бифалак. Полиферментные препараты: креон, мезим-форте, фестал, панзинорм-форте, гепатопротекторы. При выявлении дисбактериоза, проводят селективную деконтаминацию направленную на угнетение условно-патогенной микрофлоры, но не влияющую на нормальную микрофлору. Широко назначают антибиотики: аминогликозиды, полимиксин, цефалоспорини, нистатин. За два дня до операции больным назначают жидкую пищу, перорально - метронидазол по 25 мг на 1 кг массы тела на прием, сифонные клизмы.
Классические методы оперативного вмешательства:
1) ректосигмоидэктомия (по Свенсону - Исакову);
2) ретроректальное трансанальное низведение толстой кишки (по Дюамелу-Баирову);
3) эндоректальное низведение толстой кишки без анастомоза (по Соаве-Ленюшкину);
4) эндоректальное низвеведение толстой кишки вниз с первичным анастомозом (по Воlej);
5) передняя резекция прямой кишки (за Rehbeіn) с анальной миэктомией.
При субтотальной резекции толстой кишки выполняется низведение оставшейся части толстой кишки по правому или левому брыжеечному синусу, или с разворотом ее на 180°. При тотальном аганглиозе выполняется низведение подвздошной кишки с замещением толстой и прямой кишек илеотрансплантатом с интраректальным его низведением и восстановлением проходимости кишки, наложением энтеро-энтероанастомоза " конец-в-бок" с инвагинационным клапаном.
Радикально и патогенетически обоснована операция брюшинно-промежностная резекция суженной (аганглионарной) зоны с участком расширенной толстой кишки (рис.1).
В случае коротких ректальных зон аганглиоза применяют ректальную миотомию (подслизистый разрез внутренней мышцы – анального сфинктера и мышечного слоя прямой кишки на 4-5 см по заднему полукругу) или пальцевое расширение анального отвертия (2-5 раз с интервалом 1 неделю).
Основной принцип операции Свенсона-Исакова состоит во внутрибрюшной мобилизации толстой кишки к уровню внутренней мышцы – анального сфинктора, при этом прямую кишку по задне-боковой поверхности выделяют немного ниже (на 1, 5-2 см). Потом мобилизованную кишку эвагинують на промежность, выполняют резекцию и накладывают анастомоз.
По методике Дюамеля-Баирова прямую кишку пересекают на уровне переходной складки брюшины. Нижний конец ее зашивают, а верхний (проксимальный) выводят на промежность за сформированным каналом между крестцовой костью и прямой кишкой к внешней мышце – анального сфиктора.
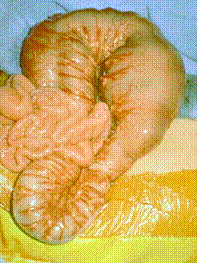 Рис.1 Суженная (аганглионарная) зона с участком расширения толстой кишки.
Рис.1 Суженная (аганглионарная) зона с участком расширения толстой кишки.
Делают резекцию аганглионарной зоны и расширенной части кишки. Задний полукруг низведенной кишки подшивают к прямой кишке, а на ее переднюю часть и задний отдел прямой кишки накладывают специальный окончастый зажим, который благодаря асептическому некрозу способствут образованию бесшовного анастомоза.
Операция по Соаве-Ленюшкину состоит в отделении серозно-мышечного слоя от слизистой оболочки прямой кишки к уровню внутренней мышцы – анального сфинктера. Толстую кишку энвагинують на промежность, проводя через серозно-мышечный цилиндр прямой кишки. Часть низводящей кишки резецируют, оставляя участок длиной 5-7 см, который (избыточную часть) отсекают во время второго этапа операции через 15-20 дней и накладывают анастомоз между слизистыми оболочками низводящей и прямой кишки (рис.2).
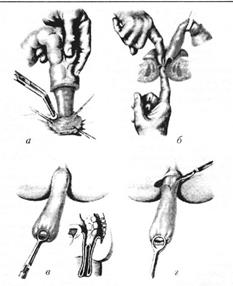
Рис.2. Операция при болезни Гиршпрунга (по Соаве-Ленюшкину):
а - выделение серозно-мышечного цилиндра;
б-проверка достаточности уровня демукозации;
в - эвагинация мобилизованной кишки;
г - разрез внешнего цилиндра
Операция Воleу подобна операции по Соаве-Ленюшкину, но проводят ее в один этап по методике Воlеу-Кривченя. Циркулярно накладывают узловые швы (vіcryl, maxon, dexon 3/0-4/0) между всеми слоями толстой кишки и слизистой оболочкой прямой кишки, формируя анастомоз вне сфинктера, дренируют межфутлярное пространство, анастомоз направляют в анальный канал. В просвет низведенной кишки вводят эластичную трубку выше линии анастомоза. Сбоку брюшной полости край серозно-мышечного футляра подшивают к серозной оболочке низеденной подвздошной кишки. Наложение первичного анастомоза возможно как ручным способом, так и с помощью циркулярных степлеров СПТУ и КЦ-28.
Операция по Rehbeіn предусматривает интраабдоминальную, или экстраперитонеальную, резекцию измененного участка и большей части прямой кишки с внутритазовым наложением прямого анастомоза. Она дополняется рассечением внутренней мышцы – анального сфиктера (ректальная миотомия) со стороны промежности к анастомозу.
Среди пересчитанных классических оперативных вмешательств оптимальным является наложение первичного колоректального анастомоза, которое может дополняться рассечением мышечного футляра и иссечением внутренней мышцы – анального сфиктера. В случае дистальных форм аганглиоза выполняют сфинктеректомию по Lynn.
Повторные операции в случае возникновения осложнений (стеноза) выполняют из заднего сагитального доступа - послойный разрез мягких тканей к прямой кишке по средней линии от копчика до внешней мышцы – анального сфиктера с обязательным интраоперационным электромиографическим контролем мышечных структур (А. Пена).
В течение послеоперационного периода возможны следующие осложнения: энтероколит, недостаточность анастомоза, нагноение междуфутлярного просторную, локальный абсцесс, гематома междуфутлярного просторную, анаэробная (клостридиальная) инфекция. Все осложнения приводят к перитониту, со следующим развитием сепсиса. Может быть рецидив запоров, редко спаечная кишечная непроходимость, энкопрез разной степени выраженности. Это связано с функциональной частичной потерей анального контроля и замедлением адаптаційно- компенсаторных процессов (М.И.Юрченко и др., 2003).
Диспансерное наблюдени за ребенком осуществляют на протяжении 2-3 лет. Курс консервативной терапии, направлен на выработку рефлекса акта дефекации, включает постановку ежедневных клизм в одино и то же время дня, электростимуляцию, тренировка внешней мышцы – заднего прохода, лечебную гимнастику. Эти мероприятия проводят 15-20 дней. Из медикаментозных средств назначают прозерин.
Летальность (по данным О. И. Ленюшкина) составляет 0, 4%, в последние годы равняется нулю.
|
|