
Главная страница Случайная страница
Разделы сайта
АвтомобилиАстрономияБиологияГеографияДом и садДругие языкиДругоеИнформатикаИсторияКультураЛитератураЛогикаМатематикаМедицинаМеталлургияМеханикаОбразованиеОхрана трудаПедагогикаПолитикаПравоПсихологияРелигияРиторикаСоциологияСпортСтроительствоТехнологияТуризмФизикаФилософияФинансыХимияЧерчениеЭкологияЭкономикаЭлектроника
Тема 1. Дифференциальная диагностика и лечение геморрагических диатезов
|
|
Государственное образовательное учреждение высшего
Профессионального образования
Ставропольская государственная медицинская академия
Министерства здравоохранения и социального развития РФ
Утверждаю
зав. кафедрой
внутренних болезней №1
с курсом поликлинической
терапии А.В. Ягода
«___» _____________ 200__
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
к практическому занятию для студентов
5 курса специальности «лечебное дело»
по учебной дисциплине «внутренние болезни»
ТЕМА №3. Дифференциальная диагностика и лечение геморрагических диатезов
ЗАНЯТИЕ №2. Клиника, диагностика и лечение геморрагических диатезов, связанных с поражением тромбоцитарного и коагуляционного звеньев гемостаза.
Обсуждена на заседании
кафедры внутренних болезней №1
с курсом поликлинической терапии
«___» _____________ 200__
Протокол №___
Методическая разработка составлена
Алёхиной И.Ю.
г. Ставрополь, 200__
Тема 1. Дифференциальная диагностика и лечение геморрагических диатезов
Занятие 2. Клиника, диагностика и лечение геморрагических диатезов, связанных с поражением тромбоцитарного и коагуляционного звеньев гемостаза.
· Этиология, патогенез и классификация тромбоцитопенической пурпуры.
· Клиника, диагностика и лечение тромбоцитопенической пурпуры.
· Симптоматические тромбоцитопении. Тромбоцитопатии.
· Этиология, патогенез и классификация гемофилии.
· Клиника, диагностика и лечение гемофилии.
Вопросы для самостоятельной работы (самоподготовки) студентов:
· Механизмы гемостаза – уточнить возможные варианты развития кровотечения взависимости от поражения звена гемостаза.
· Методы коррекции кровотечения – обратить внимание на терапевтические возможности и пути хирургической коррекции.
· Типы кровоточивости по Баркагану – уточнить роль тромбоцитов, сосудистой стенки, факторов свертывания и методов лабораторной и инструментальной диагностики.
Вопросы для самостоятельного изучения студентами:
· Гемореологические тромбофолии.
· Тромбофолии тромбоцитарного генеза.
· Транспланатционная веноокклюзивная болезнь.
· Невритические и имитационные виды кровоточивости.
· Тромбофолии, обусловленные нарушениями фибринолиза.
Перечень изучаемых заболеваний и состояний:
· Наследственные формы тромбоцитопении (обусловленные дефектами ферментов гликолиза или цикла Кребса).
· Приобретенные формы: иммунные (аллоиммунные, трансиммунные, гетероиммунные, аутоиммунные): а) симптоматические, б) идиопатические.
· Приобретенные формы: неиммунные (механическое разрушение тромбоцитов при гемангиомах, спленомегалиях различного происхождения, протезов клапанов сердца).
· Наследственные нарушения коагуляционного гемостаза: гемофилии А, В, С.
· Редкие наследственные коагулопатии.
Место проведения занятия: клиническая база кафедры внутренних болезней №1 с курсом поликлинической терапии – гематологическое отделение СККОД
Материально-лабораторное обеспечение:
· учебные таблицы;
· примеры общих анализов крови, характерных для тромбоцитопений;
· примеры общих анализов крови, характерных для коагулопатий;
· примеры биохимических анализов крови, характерных для тромбоцитопений;
· примеры биохимических анализов крови, характерных для коагулопатий;
· наборы ситуационных задач.
Учебные и воспитательные цели:
А) общая цель – студенту необходимо овладеть алгоритмом дифференциальной диагностики заболеваний, сопровождающихся геморрагическим синдромом, изучить дифференциально-диагностические признаки нозологических единиц, проявляющихся данным феноменом, и научиться применять полученные знания в своей будущей профессии.
Б) частные цели – в результате изучения учебных вопросов занятия студент должен
ЗНАТЬ:
· Основные механизмы гемостаза: сосудисто-тромбоцитарного, плазменного.
· Методы лабораторного контроля нарушений различных звеньев гемостаза.
· Типы кровоточивости: гематомный, петехиально-пятнистый, смешанный.
· Дифференциально-диагностические критерии геморрагических диатезов: наследственных форм тромбоцитопений, приобретённых форм тромбоцитопений; гемофилий А, В, С.
УМЕТЬ:
· Выявить основные клинические, объективные, лабораторные признаки изучаемых геморрагических диатезов.
· Адекватно интерпретировать показатели гемостаза и другие дополнительные данные у конкретного пациента.
· Сформулировать развернутый клинический диагноз указанных в перечне геморрагических диатезов.
· Оказать дифференцированную неотложную помощь больному с геморрагическим синдромом в зависимости от характера нарушений гемостаза.
ВЛАДЕТЬ:
· способностями, грамотно опросить и осмотреть больного с геморрагическими диатезами;
· навыками правильно перкутировать и пальпировать селезенку;
· выявлением объективных признаков дифференцируемых заболеваний;
· интерпретацией лабораторных данных общего анализа крови изучаемых геморрагических диатезов;
· навыками формулировать развернутый клинический диагноз.
ОБЛАДАТЬ НАБОРОМ КОМПЕТЕНЦИЙ:
· способностью и готовностью к осуществлению первичной и вторичной профилактики геморрагических диатезов;
· способностью и готовностью устанавливать отклонения в здоровье больного с геморрагическими диатезами с учетом законов течения патологии по системам, областям и организму в целом, используя знания фундаментальных и клинических дисциплин;
· способностью соблюдать требования врачебной этики и деонтологии при общении с пациентами, а также их родственниками и близкими;
· способностью и готовностью проводить квалифицированный диагностический поиск для выявления геморрагических диатезов на ранних стадиях, типичных, а также малосимптомных и атипичных проявлений болезни, используя клинические, лабораторные и инструментальные методы в адекватном объеме;
· способностью и готовностью правильно формулировать установленный диагноз с учетом МКБ-10, с проведением дополнительного обследования и назначения адекватного лечения;
· способностью и готовностью оценить необходимость выбора амбулаторного или стационарного режима лечения, решать вопросы экспертизы трудоспособности; оформлять первичную и текущую документацию, оценить эффективность диспансерного наблюдения;
· способностью и готовностью оценивать возможности применения лекарственных средств для лечения и профилактики геморрагических диатезов; анализировать действие лекарственных средств по совокупности их фармакологических свойств, возможных токсических эффектах лекарственных средств;
· способностью и готовностью интерпретировать результаты современных диагностических технологий, понимать стратегию нового поколения лечебных и диагностических препаратов;
· способностью и готовностью выполнять основные диагностические и лечебные мероприятия, а также осуществлять оптимальный выбор лекарственной терапии для оказания первой врачебной помощи при неотложных и угрожающих жизни состояниях, осложняющих течение геморрагических диатезов;
· способностью и готовностью к анализу показателей деятельности ЛПУ различных типов с целью оптимизации их функционирования, к использованию современных организационных технологий диагностики, лечения, реабилитации, профилактики при оказании медицинских услуг в основных типах лечебно-профилактических учреждений;
· способностью и готовностью к ведению учетно-отчетной медицинской документации;
· способностью к самостоятельной аналитической работе с различными источниками информации, готовностью анализировать результаты собственной деятельности для предотвращения профессиональных ошибок.
ИМЕТЬ ПРЕДСТАВЛЕНИЯ:
· об основных принципах методик исследования различных звеньев гемостаза.
· об индуцированном медикаментами или иными врачебными (ятрогенными) воздействиями геморрагическом синдроме.
Интегративные связи (элементы единой программы непрерывного обучения):
· Патологическая физиология: роль тромбоцитов в системе кроветворения. Механизмы коагуляционного гемостаза, механизмы гемостаза сосудистого генеза.
· Общая хирургия: терапия гемотрансфузионного шока, методы борьбы с кровотечением, определение группы крови.
· Пропедевтика внутренних болезней: методика обследования больного.
· Фармакология: фармакотерапия антигемофилических препаратов, аминокапроновой кислоты, гепарина, аскорбиновой кислоты, рутина, глюкокортикоидов, иммунодепрессантов.
Рекомендуемая литература:
основная:
1. Внутренние болезни: учебник / Под ред. С.И. Рябова, В.А. Алмазова, Е.В. Шляхтова. – СПб., 2001. [110 экз]
2. Внутренние болезни: учебник: в 2 т / Под ред. Н.Л. Мухина, В.С. Моисеева, А.И. Мартынова. – 2-е изд., испр. и доп. – М: ГЭОТАР-Медиа, 2004. [99 экз]
3. Внутренние болезни: учебник: в 2 т / Под ред. Н.Л. Мухина, В.С. Моисеева, А.И. Мартынова. – 2-е изд., испр. и доп. – М: ГЭОТАР-Медиа, 2006. [64 экз]
4. Внутренние болезни: учебник: в 2 т / Под ред. А.И. Мартынова, Н.Л. Мухина, В.С. Моисеева. – 1-е изд. – М: ГЭОТАР-Медиа, 2001. [54 экз]
5. Внутренние болезни: учебник: в 2 т / Под ред. Н.Л. Мухина, В.С. Моисеева, А.И. Мартынова. – 2-е изд., испр. и доп. – М: ГЭОТАР-Медиа, 2005. [34 экз]
6. Внутренние болезни: учебник / Под ред. В.И. Маколкина, С.И. Овчаренко. – 5-е изд. – М: Медицина, 2005. [30 экз]
дополнительная:
1. Кузник, Б.И. Общая гематология: гематология детского возраста: учеб. пособие / Б.И. Кузник, О.Г. Максимова. – Ростов н/Д: Феникс, 2007. [100 экз]
2. 2000 болезней от А до Я / Под ред. И.Н. Денисова, Ю.Л. Шевченко. – М., 2003. [79 экз]
3. Померанцев, В.П. Руководство по диагностике и лечению внутренних болезней / В. П. Померанцев. – М., 2001. [27 экз]
4. Мухин, Н.А. Избранные лекции по внутренним болезням / Н.А. Мухин. – М., 2006. [20 экз]
Методические рекомендации по выполнению программы занятия:
· ознакомьтесь с учебными (общей и частными) целями и учебными вопросами занятия;
· восстановите приобретенные знания базовых дисциплин в рамках интегративных связей по изучаемой теме занятия;
· проработайте рекомендуемую литературу по теме занятия и при необходимости воспользуйтесь аннотацией (приложение 1);
· проанализируйте проделанную работу, ответив на вопросы для самостоятельной работы (самоподготовки) и самостоятельного изучения;
· выполните тестовые задания (приложение 2) и решите ситуационные задачи (приложение 3).
Приложение 1. Аннотация (современное состояние вопроса):
Гемофилия - этиология, патогенез, формы
Гемофилия − это генетическое заболевание, наследуемое по рецессивному типу, сцепленному с полом. Ген, контролирующий образование VIII и IX факторов свертываемости, локализуется в Х-хромосоме, женщины являются кондукторами генного дефекта, а заболевают практически только мужчины. При уменьшении или отсутствии VIII, IX, XI факторов нарушается внутренний механизм свертывания крови, и развивается геморрагический синдром с гематомным типом кровоточивости. При этом тяжесть заболевания зависит от уровня антигемофилических факторов: от 0 до 1% нормального содержания этих факторов - крайне тяжелая форма; от 1 до 2% - тяжелая форма; от 2 до 5% - форма средней тяжести; выше 5% - легкая форма. В зависимости от дефицита того или иного фактора различают гемофилию. А - при дефиците VIII фактора; гемофилию В - при дефиците IX фактора; гемофилию С - при дефиците XI фактора. Для любой из трех форм гемофилии характерен гематомный тип кровоточивости. У больных развиваются внутримышечные и подкожные напряженные гематомы, кровоизлияния в крупные суставы (гемартрозы). Типичными являются обильные и длительные кровотечения при травмах, после операций. Реже возникают желудочно-кишечные кровотечения, гематурия. Гемартрозы приводят к суставной инвалидизации больных. Методы диагностики: рутинные тесты - значительно удлиняется время свертывания крови, число тромбоцитов в норме, длительность кровотечения в норме, симптом жгута отрицательный. Специальные тесты - позволяют выявить форму гемофилии. Применяется аутокоагуляционный тест по З.С.Баркагану. Он заключается в том, что плазма исследуемого больного тестируется в трех пробирках: с адсорбированной сульфатом бария плазмой, старой сывороткой и смесью адсорбированной плазмы и сыворотки. Если свертывание нормализуется с нормальной адсорбированной плазмой, в которой есть фактор VIII, но нет фактора IX, диагностируется гемофилия А. Если нормализация происходит только под воздействием старой сыворотки (источник фактор IX) - у больного гемофилия В. При нормализации свертывания под влиянием, как адсорбированной плазмы, так и старой сыворотки следует ставить диагноз гемофилии С. Применяются также " тесты смешивания", когда к плазме больных добавляются образцы плазмы с заведомо известной формой гемофилии. Лечение гемофилии патогенетическое. Больным переливают гемопрепараты, содержащие отсутствующие факторы свертывания - антигемофильную плазму, криопреципитат, концентраты VIII фактора. Особенно эффективно применение криопреципитата. В ургентных ситуациях эффективны прямые повторные переливания крови. Симптоматическая терапия применяется в основном у больных гемартрозами. Показана иммоблизация пораженных суставов, назначение нестероидных противовоспалительных средств, местное применение глюкокортикоидов.
Тромбоцитопении - общие положения, формы
Тромбоцитопении - большая группа заболеваний и синдромов, при которых снижается количество тромбоцитов (менее 100-150 х 109/л) и, как правило, удлиняется время кровотечения и бывает положительным симптом жгута. Основные причины развития тромбоцитопений приведены в таблице (по R.J.Handin)
| Механизм развития | Патологические состояния |
| Снижение продукции мегакариоцитов в костном мозге | Инфильтрация костного мозга (опухолевый рост, фиброз) Недостаточность функции костного мозга (апластическая анемия) |
| Секвестрация циркулирующих тромбоцитов селезенкой | Гипертрофия селезенки (опухоль, портальная гипертензия) |
| Усиленное разрушение тромбоцитов в периферической крови | Разрушение неимунной природы - при сепсисе, сосудистом протезировании, протезировании клапанов, ДВС-синдроме, васкулитах. Разрушение иммунной природы при образовании аутоантител к тромбоцитам; образовании антител, ассоциированных с приемом лекарственных средств; образовании циркулирующих иммунных комплексов (вирусные заболевания, диффузные заболевания соединительной ткани, бактериальный сепсис) |
В практической деятельности врач чаще всего встречается с тремя формами тромбоцитопений - идиопатической аутоиммунной тромбоцитопенией, гетероиммунными тромбоцитопениями и симптоматическими тромбоцитопениями различного механизма возникновения.
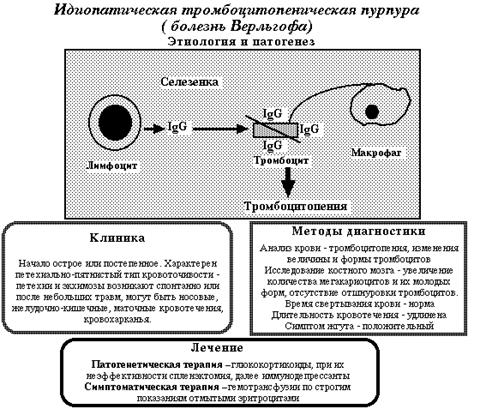
Идиопатическая аутоиммунная тромбоцитопения - наиболее частая нозологическая форма тромобоцитопений у взрослых. Она называется идиопатической, поскольку не удается установить причину ее развития, аутоиммунной, так как причиной гибели тромбоцитов являются выработка против них аутоантител. При этом антитела могут вырабатываться против антигена тромбоцитов, против антигена мегакариоцитов или антигена общего предшественника тромбоцитов, лейкоцитов и эритроцитов.

Основным фактором патогенеза является повышенное разрушение тромбоцитов макрофагами селезенки и печени. Это связано с тем, что лимфоидные клетки селезенки больных идиопатической аутоиммунной анемией продуцируют IgG, который фиксируется на тромбоцитах и вследствие изменения антигенной структуры последних становится как бы " чужим" для макрофагов. Резко укорачивается продолжительность жизни тромбоцитов. Компенсаторно происходит повышение их продукции в костном мозге. При его исследовании выявляется увеличение количества мегакариоцитов в костном мозге. Начало заболевания постепенное или острое. Характерен петехиально-пятнистый тип кровоточивости - петехии и экхимозы возникают спонтанно или после небольших травм, положительные симптомы щипка и жгута. Могут быть носовые, желудочно-кишечные, маточные кровотечения, реже кровохарканье и легочные кровотечения. При исследовании крови количество тромбоцитов снижено, иногда они полностью отсутствуют. Изменяется форма и величина тромбоцитов. В костном мозге увеличено число мегакароцитов и их молодых форм, отсутствует отшнуровка тромбоцитов. Время свертывания крови в норме, длительность кровотечения удлинено. В специальных тестах выявляется нарушения адгезии и агрегации тромбоцитов. Лечение начинается с назначения достаточно высоких доз глюкортикоидов (преднизолон по 1мг/кг в сутки). После достижения положительного эффекта дозы уменьшаются, препарат отменяется после полной нормализации количества тромбоцитов и исчезновения признаков геморрагического синдрома. Если терапия глюкортикоидами неэффективна в течение 4-5 месяцев, или тромбоцитопения рецидивируют, ставятся показания для спленэктомии. Неэффективность глюкортикоидной терапии и спленэктомии заставляет прибегнуть к иммунодепрссантам. Обычно назначаются циклофосфан, винкристин. При гетероиммунных тромбоцитопениях антитела вырабатываются против антигена, фиксированного на поверхности тромбоцитов. Это могут быть вирусы, некоторые лекарства. В отличие от идиопатических форм в данных ситуациях причина тромбоцитопении известна. Клинические проявления петехиально-синячкового типа кровоточивости возникают через 2-3 дня, иногда 2-3 недели после перенесенной вирусной инфекции или приема лекарственного препарата. Количество тромбоцитов снижается значительно, увеличивается время кровотечения, геморрагические проявления могут быть очень выражены. Обычно наступает выздоровление. Лекарственные препараты могут вызывать тромбоцитопению не только иммунным путем. По R.J. Handin подавление продукции тромбоцитов, вызывают препараты - цитозин арабинозид, даунорубицин, циклофосфан, миелосан, метотрексат, тиазидовые диуретики, этанол, эстрогены. Иммунологическую деструкцию тромбоцитов вызывают - сульфатиазол, новобиоцин, хинидин, хинин, препараты мышьяка, дигитоксин, метилдофа, стибофен, а так же аспирин, хлорпропрамид, хлорохин, соли золота, сульфамиды.
Симптоматические тромбоцитопении
Симптоматические или вторичные тромбоцитопении могут развиться при ряде заболеваний. Трудности в их распознавании возникают тогда, когда геморрагический синдром является ведущим в клинике этих заболеваний. Помогают тщательный расспрос больного, объективное исследование, ряд специальных методов. Симптоматические тромбоцитопении возникают при лейкозах, апластической анемии, В12-дефицитной анемии. При этих заболеваниях существенную помощь в распознавании истинной причины тромбоцитопении оказывают стернальная пункция, трепанобиопсия. В ряде случаев тромбоцитопения развивается вследствие повышенного механического разрушения тромбоцитов - при гемангиомах, спленомегалии различного генеза, протезировании клапанов сердца, сосудистых операциях. Особую группу составляют тромбоцитопении потребления, развивающиеся при ДВС-синдроме, массивных тромбозах.
Тромбоцитопатии - общая характеристика
Тромбоцитопатии - нарушения гемостаза, обусловленные качественной неполноценностью и дисфункцией кровяных пластинок. Это группа достаточно распространенных заболеваний и синдромов, которые клинически характеризуются пятнисто-синячковым типом кровоточивости. При этом количество тромбоцитов чаще всего не изменяется. Среди наследственных геморрагических диатезов тромбоцитопатии занимают первое место. Распознавание и дифференцировка тромбоцитопатий базируются на комплексном исследовании микроциркуляторного гемостаза, адгезивно-агрегационной и коагуляционной функции кровяных пластинок, оценке содержания в них и реакции освобождения тромбоцитарных факторов и гранул, определении числа, размера, морфологии тромбоцитов, а также мегакариоцитов.
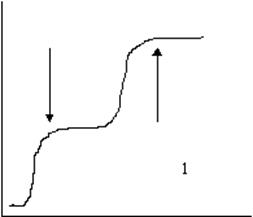
| На рисунке 1 представлена двухволновая кривая агрегации тромбоцитов при стимуляции процесса добавлением к плазме АДФ. Первая волна вызвана введением извне агрегирующего фактора, вторая - реакцией освобождения эндогенных агрегирующих агентов. |

| На рисунке 2 отсутствие агрегации тромбоцитов при добавлении АДФ у больного с одной из форм тромбоцитопатии - тромбастении Гланцмана |
На рисунках приведены агреграммы нормальных тромбоцитов и тромбоцитов при одной из форм тромбоцитопатий - тромбастении Гланцмана. При тромбоциопатиях изменяются функциональные свойства тромбоцитов. Количество тромбоцитопатий достаточно велико, распознавание их отдельных форм должно проводится в специализированных гематологических центрах. Врачу-интернисту необходимо заподозрить тромбоцитопатию. Здесь следует руководствоваться несколькими положениями. О тромбоцитопатии следует думать у больных с пятнисто-синячковым типом кровоточивости при нормальном количестве тромбоцитов или, если имеется тромбоцитопения, при сохраняющемся геморрагических проявлениях после нормализации числа тромбоцитов. Генетически обусловленные формы патологии тромбоцитов обычно относятся к тромбоцитопениям. Выделяют наследственные и врожденные формы тромбоцитопатий и приобретенные тромбоцитопатии. Кроме того, тромбоцитопении разделяются в зависимости от нарушения того или иного дефекта, выявляемого при функциональном исследовании тромбоцитов.
Различают следующие основные формы тромбоцитопатий:
1. Тромбоцитопатии с нарушением адгезии тромбоцитов.
2. Тромбоцитопатии с нарушением агрегации тромбоцитов: а) к АДФ; б) к коллагену; в) к ристомицину; г) тромбину; д) к адреналину.
3. Тромбоцитопатии с нарушением реакции высвобождения.
4. Тромбоцитопатии с дефектом " пула накопления" высвобождающихся факторов.
5. Тромбоцитопатии с дефектом ретракции.
6. Тромбоцитопатии с сочетанием вышеизложенных дефектов.
Важнейшим условием правильного лечения тромбоцитопатий является устранение воздействий, способных вызывать или усиливать геморрагические проявления. В диете исключаются блюда, содержащие специи. Категорически запрещается прием алкоголя. В пище должно быть много продуктов, содержащих витамины С, Р и А. Есть ряд лекарственных препаратов, которые могут усугублять функциональные нарушения тромбоцитов. Их надо избегать. Это нестероидные противовоспалительные средства, карбенициллин, аминазин, антикоагулянты непрямого действия. Гепарин может назначаться только при ДВС-синдроме. Из лекарственных препаратов показано назначение e - аминокапроновой кислоты в/в и внутрь; парааминометилбензойной кислоты (ПАМБА), которые обладают нормализующим действием на агрегацию тромбоцитов. Таким же действием обладают синтетические гормональные противозачаточные препараты - инфекундин, местранол. При парциальных тромбоцитопатиях применяется АТФ в сочетании с сернокислой магнезией. При тромбоцитопатических кровотечениях часто применяется дицинон. Есть сведения о применении в малых дозах лития. Неплохие результаты получены при применении антагонистов брадикинина - продектина, пармидина.
Приложение 2. Тестовые задания:
1. Нарушения тромбоцитарно-сосудистого гемостаза можно выявить: А. При определении времени свертываемости. Б. При определении времени кровотечения. В. При определении тромбинового времени.
Г. При определении плазминогена. Д. При определении фибринолиза.
2.Укажите препарат, используемый в качестве базисной терапии болезни Верльгофа: А. Циклофосфан. Б. Викасол. В. Преднизолон. Г. Гепарин. Д. Плазма.
3.Для диагностики гемофилии применяется: А. Определение времени свертываемости Б.Определение времени кровотечения В.Определение плазменогена.
4.Для идиопатической тромбоцитопенической пурпуры характерен следующий тип кровоточивости: А. Гематомный. Б. Васкулитно-пурпурный. В. Петехиально-пятнистый. Г. Ангиоматозный. Д. Смешанный.
5.Если у больного имеются телеангиоэктазии, носовые кровотечения, а исследование системы гемостаза не выявляет существенных нарушений, следует думать: А. О гемофилии Б. О болезни Рандю-Ослера В. О болезни Вилебранда Г. О болезни Верльгофа.
6.Изменения тромбоцитарно-сосудистого гемостаза определяются при: А.При определении времени свертываемости Б.При определении времени кровотечения В.При определении тромбинового времени Г.При определении плазминогена Д. При определении фибринолиза.
7.Для геморрагического васкулита характерно: А.Гематомный тип кровоточивости Б.Васкулитно-пурпурный тип кровоточивости В. Удлинение времени свертывания Г.Снижение протромбинового индекса Д.Тромбоцитопения.
8. К препаратам, способным вызвать тромбоцитопатию, относится: А.Ацетилсалициловая кислота Б.Викасол В.Кордарон Г. Верошпирон.
9. Лечение тромбоцитопатий включает: А.Небольшие дозы эпсилон-аминокапроновой кислоты Б.Викасол.
10.При идиопатической тромбоцитопенической пурпуре: А.Число мегакариоцитов в костном мозге увеличено.Б.Число мегакариоцитов в костном мозге снижено В.Не возникают кровоизлияния в мозг Г.Характерно увеличение печени.
11.В лечении идиопатической тромбоцитопенической пурпуры: А.Эффективны глюкокортикостероиды Б.Спленэктомия не эффективна В.Цитостатики не применяются Г.Применяется викасол.
12.Для диагностики гемофилии применяется: А.Определение времени свертываемости Б.Определение времени кровотечение В.Определение плазминогена.
13.Если у больного имеются телеангиоэктазии, носовые кровотечения, а исследование системы гемостаза не выявляет существенных нарушений, следует думать о: А.Гемофилии Б.Болезни Рандю-Ослера В.болезни Верльгофа.
14.Больным гемофилией с целью остановки кровотечения наиболее эффективно введение: А. Свежезамороженной плазмы. Б. Криопреципитата. В. Аминокапроновой кислоты. Г. Хлористого кальция. Д. Викасола.
15. Какой тип кровоточивости характерен для геморрагического васкулита: А.Гематомный тип кровоточивости. Б. Васкулитно-пурпурный тип кровоточивости. В. Удлинение времени свертывания. Г. Снижение протромбинового индекса. Д. Тромбоцитопения.
16.Какой показатель гемостаза изменяется при гемофилии? А. Длительность кровотечения. Б. ПТИ. В. АЧТВ. Г. Фибриноген. Д. Количество тромбоцитов.
17.Если у больного имеются телеангиэктазии, носовые кровотечения, а исследование системы гемостаза не выявляет существенных нарушений, следует думать о: А. Гемофилии. Б. Болезни Рандю–Ослера. В. Болезни Вилебранда. Г. Болезни Верльгофа.
18.Укажите диагностический критерий характерный для болезни Рандю-Ослера? А. Удлинение АЧТВ. Б. Снижение ПТИ. В. Удлинение тромбинового времени. Г. Тромбоцитопения. Д. Все перечисленные критерии нормальные.
19.Лечение при идиопатической тромбоцитопенической пурпуре: А. Эффективны глюкокортикостероиды. Б. Спленэктомия не эффективна. В. Цитостатики не применяются. Г. Применяется викасол.
20.Какой показатель гемостаза изменяется при идиопатической тромбоцитопенической пурпуре:
А.Длительность кровотечения. Б. Время свертывания. В. ПТИ. Г. Фибриноген. Д. АЧТВ.
Ответы на тестовые задания: 1 – Б; 2 – В; 3 – А; 4 – В; 5 – Б; 6 – Б; 7 –Б; 8 – А; 9 – А; 10 – А; 11 – А; 12 –А; 13 –Б; 14 – Б; 15 – Б; 16 – В; 17 – Б; 18 – Д; 19 – А; 20 –А.
Приложение 3. Ситуационные задачи:
Задача 1.
Больная В., 57 лет.
В анамнезе за 3 дня до данного заболевания отмечались боли в ухе, получала амбулаторно флемоксин, капли ципролет в ухо. Через 3 дня отметили появление сыпи на коже и слизистых, а также кровянистые выделения из половых путей. В амбулаторном анализе крови тромбоциты 12 *109/л. При поступлении в стационар на коже геморрагическая сыпь в виде петехий и экхимозов. Лимфоузлы немножественные мелкие. В легких дыхание везикулярное, ЧД 22 в минуту. Тоны сердца отчетливые, ритмичные, ЧСС 84 в минуту, АД 90/60 мм рт ст. Живот мягкий, печень и селезенка не пальпируются. Физиологические отправления в норме. Анализ крови общий: HВ -128г/л, тромбоциты- 8 *109/л, лейкоциты- 8 * 109/л, п/я- 5%, с/я- 30%, эозинофилы-10%, лимфоциты-49%, моноциты-6%, СОЭ-10 мм/ч. Биохимия крови: АлАт-0, 37 мккат/л, АсАт-0, 4 мккат/л, амилаза -1, 2 мккат/л, билирубин-15 мкмоль/л, мочевина-4, 6 ммоль/л, креатинин-50 мкмоль/л, гаптоглобин-13 ммоль/л. Протеинограмма: общий белок-77 г/л, альбумины- 51%, глобулины: a1- 3, 5%, a2- 12, 4%, b- 15%, g- 17, 9 %. Миелограмма: миелокариоциты 45%, бласты 2, 6%, лимфоциты 19%, соотношение лейко/эритро=5/1, гранулоцитарный, красный ростки представлены удовлетворительно, созревание не нарушено. Мегакариоциты встречаются единичные при обзоре мазка, с отшнуровкой пластинок не встретились. Иммуноглобулины - IgG- 26 г/л, IgA -1, 7 г/л, IgM -2, 1 г/л, ЦИК- 21 ед/мл. Ревматоидный фактор -отрицательный, миоглобин- 1/8. Антитела к неденатурированной ДНК класса IgG не обнаружены. Антитела: к хламидиям Сhlamidia psittaci, pneumoniae IgG и IgM, trachomatis IgG, Mycoplasma hominis IgG –отрицательные. LE- клетки не обнаружены. В общих анализах мочи – норма. Посев мочи: роста нет. УЗИ брюшной полости: пиелоэктазия справа до 9 мм, в остальном без патологии. Осмотр окулиста: патологии на глазном дне не обнаружено. Осмотр гинеколога: хронический атопический вульвовагинит, частичные синехии вульвы.
Вопросы:
1. Каков предполагаемый диагноз?
2. Патогенез данного заболевания?
3. С какими заболеваниями необходимо проводить дифференциальный диагноз?
4. Необходимо ли проведение дополнительных методов исследования? Каких?
5. Назначьте лечение данному больному.
6. Составьте план диспансерного наблюдения и оцените прогноз заболевания.
Задача 2.
Больной М., 17 лет.
Анамнез заболевания: болен с детства, когда родители стали замечать, что после незначительных падений образуются гематомы. При поступлении жалобы на припухлость, болезненность правого коленного сустава, значительное увеличение его в размерах, активные и пассивные движения ограничены. Кожа и слизистые чистые, экхимозы на коже конечностей. В легких дыхание везикулярное, ЧД-18 в мин. Тоны сердца отчетливые, ритмичные, ЧСС- 68 в мин, АД- 100/60 мм рт ст. Печень и селезенка не пальпируются. Стул оформлен. Анализ крови: HВ -100 г/л, тромбоциты- 381 *109/л, лейкоциты 6, 2*109/л, п/я -1%, с/я- 63%, эозинофилы- 3%, лимфоциты- 25%, моноциты- 8%, СОЭ- 26 мм/ч. Биохимия крови: АлАт- 0, 7 мккат/л, АсАт -0, 5 мккат/л, ЛДГ- 6, 7 мккат/л/ч, билирубин -12 мкмоль/л, мочевина- 3, 8 ммоль/л, креатинин -50 мкмоль/л, гаптоглобин- 6, 8 ммоль/л, общий белок- 79 г/л, альбумины- 44%. Коагулограмма: АВР- 50 сек, АчТВ -96 сек, ТВ -24 сек, ПИ- 100%, фибриноген- 4, 06 г/л, этан. тест 0, о-фенантролиновый тест 2, 0 мг%, VIII фактор – 1, 5%, IX фактор- 90%, АТ III- 87%, ингибитор VIII фактора - 1 В.Е.Обнаружены HbsAg, антитела к HCV. Общий анализ мочи без патологии. УЗИ правого коленного сустава: синовиальная оболочка верхнего заворота гипертрофирована, толщина 20 мм, хрящи эпифизов неоднородной структуры- признаки синовита. УЗИ брюшной полости: в области ворот печени лимфоузлы 14х9, 11х7, 10х5, 6х6 мм, повышение эхогенности печени, поджелудочной железы. Перетяжка желчного пузыря в средней трети. ЭхоКГ: без патологии.
Вопросы:
1. Ваш предполагаемый диагноз?
2. Этиология данного заболевания?
3. Развитие каких осложнений основного заболевания имеет место у данного больного?
4. Возможно ли предупреждение осложнений?
5. Назначьте терапию данному больному и определите план диспансерного наблюдения.
6. Каков прогноз (для жизни, здоровья, социальный) у данного больного, от чего будет зависеть прогноз?
Задача 3.
Больной М., 28 лет.
Анамнез заболевания: утром без видимой внешней причины появился стул с кровью жидкой тёмно-вишневого и черного цвета, слабость, обморочное состояние. За неделю до этого была нетяжёлая травма живота. Семейный анамнез спокоен. При поступлении жалобы на выраженную слабость. Кожа и слизистые чистые, бледноватые, экхимозы на коже конечностей. В легких дыхание везикулярное, ЧД -28 в мин. Тоны сердца отчетливые, ритмичные, ЧСС-90 в мин, АД 100/60 мм рт ст. Живот мягкий, при пальпации нерезкая болезненность в надлобковой области. В левой мезогастрально-подвздошной области «отцветающий» экхимоз. Дополнительных образований в брюшной полости не пальпируется, печень и селезенка не пальпируются. Моча светлая. Стул оформлен, коричневый. Суставы не изменены. Анализ крови: HВ -90 г/л, Ht-30%, тромбоциты- 262*109/л, лейкоциты-7, 6х109/л, п/я-2%, с/я-62%, эозинофилы-4%, лимфоциты -24%, моноциты -6%, СОЭ- 12 мм/ч. Биохимия крови: АлАт- 0, 3 мккат/л, АсАт- 0, 28 мккат/л, амилаза- 1, 6 мккат/л/ч, билирубин -8 мкмоль/л, мочевина -4 ммоль/л, креатинин- 60 мкмоль/л, общий белок- 69, 7 г/л, альбумины -54, 5%, глобулины: a1- 2, 8%, a2- 14%, b- 14, 2%, γ -14, 5%. Коагулограмма: АВР- 60 сек, АчТВ- 86 сек, ТВ -22 сек, ПИ- 100%, фибриноген- 3, 76 г/л, этан. тест -, о-фенантролиновый тест -1, 1 мг%, VIII фактор – 2, 5%, IX фактор- 90%, АТ III- 87%. HbsAg, антитела к HCV, к ВИЧ не обнаружены. Общий анализ мочи без патологии. УЗИ брюшной полости: умеренное расширение желчных ходов, фиксированный перегиб желчного пузыря в нижней трети; слева в подвздошной области между внутренней и наружной мышцей гиперэхогенная зона 32х5 мм - не исключена межмышечная гематома левой подвздошной области. Почки без патологии. Рентгенограмма грудной клетки: патологии не выявлено
Вопросы:
1. Ваш предполагаемый диагноз?
2. Этиология данного заболевания?
3. Развитие каких осложнений основного заболевания имеет место у данного больного?
4. Возможно ли предупреждение осложнений?
5. Назначьте терапию данному больному и определите план диспансерного наблюдения.
6. Каков прогноз (для жизни, здоровья, социальный) у данного больного, от чего будет зависеть прогноз?
Задача 4.
Больная М., 25 лет.
В анамнезе за неделю до данного заболевания отмечались фебрильная температура, влажный кашель со слизистым отделяемым, насморк; получала амбулаторно амоксиклав, бронхолитин, кетотифен. На 6 день заболевания больная была госпитализирована в ЦРБ Ипатовского района в связи с появлением геморрагической сыпи на лице, туловище, конечностях. При поступлении в стационар состояние средней степени тяжести. Кожные покровы бледные, петехии на лице, туловище, конечностях, экхимозы в области левого виска диаметром до 1, 5 см. Геморрагические корочки в носовых ходах, остальные видимые слизистые чистые. Лимфоузлы немножественные мелкие. В легких дыхание жесткое, единичные влажные хрипы, ЧД- 22 в минуту. Тоны сердца приглушены, ритмичные, ЧСС- 96 в минуту, АД-90/60 мм рт ст. Живот мягкий, печень и селезенка не пальпируются. Физиологические отправления в норме. Анализ крови общий: Hb- 148 г/л, эритроциты- 4, 5 Т/л, тромбоциты- 2, 25 *109/л, лейкоциты 6, 2 *109/л, п/я- 5%, с/я- 55%, эозинофилы -0%, лимфоциты- 37%, моноциты- 3%, плазматические клетки 1: 100, СОЭ- 6 мм/ч. Биохимия крови: АлАт- 0, 37 мккат/л, АсАт- 1, 58 мккат/л, билирубин -15 мкмоль/л, мочевина- 4, 6 ммоль/л, креатинин- 73 мкмоль/л, глюкоза- 4, 39 ммоль/л, ферритин- 85 нг/мл. Протеинограмма: общий белок- 66, 7 г/л, альбумины -55, 7%, глобулины: a- 2, 0%, a2 -9, 0%, b- 11, 3%, g- 22, 0%. Миелограмма: миелокариоциты 168%, бласты 0, 7%, соотношение лейко/эритро=3, 77/1, гранулоцитарный росток несколько увеличен, представлен всеми переходными формами, процентноесодержание лимфоцитов в норме. красный росток представлен удовлетворительно, созревание не нарушено. Мегакариоциты- 0, 066%, встречаются единичные пластинкосодержащие мегакариоциты, с отшнуровкой пластинок не встретились. Иммуноглобулины: IgG -32 г/л, IgA- 0, 76 г/л, IgM- 2, 7 г/л, ЦИК-21 ед/мл, лизоцим- 19%. Ревматоидный фактор -отрицательный. Антитела к неденатурированной ДНК класса IgG- не обнаружены. LE- клетки не обнаружены. В общих анализах мочи – неизмененные эритроциты 5-7 в поле зрения. Посев мочи: роста нет. УЗИ брюшной полости: увеличение лимфоузлов в воротах печени. Осмотр окулиста: патологии на глазном дне не обнаружено.
Вопросы:
1. Каков предполагаемый диагноз?
2. Патогенез данного заболевания?
3. Развитие каких осложнений было возможно у данной больной?
4. С какими заболеваниями необходимо проводить дифференциальный диагноз?
5. Необходимо ли проведение дополнительных методов исследования? Каких?
6. Назначьте лечение данному больному.
7. Составьте план диспансерного наблюдения и оцените прогноз заболевания.
Задача 5.
Больной Е., 25 лет.
В анамнезе: за неделю до настоящего заболевания больной отмечает травму в области переносицы. Заболевание началось со спонтанного носового кровотечения, самостоятельно не купировавшегося. Больной был доставлен в ЦРБ, проводилась задняя тампонада. При поступлении в стационар состояние тяжелое. Беспокоит резкая слабость, быстрая утомляемость. Кожные покровы бледные, петехии на коже голеней. Геморрагические корочки в носовых ходах, остальные видимые слизистые чистые. Лимфоузлы немножественные мелкие. В легких дыхание везикулярное, ЧД- 22 в минуту. Тоны сердца приглушены, ритмичные, ЧСС -96 в минуту, АД- 90/60 мм рт ст. Живот мягкий, печень и селезенка не пальпируются. Физиологические отправления в норме. Анализ крови общий: HВ-94 г/л, эритроциты-3, 3 *1012/л, тромбоциты 3, 7*109/л, лейкоциты 6, 2*109/л, п/я- 7%, с/я- 59%, эозинофилы- 0%, лимфоциты -29%, моноциты -5%, СОЭ- 6 мм/ч. Биохимия крови: АлАт- 0, 37 мккат/л, АсАт- 0, 58 мккат/л, ЛДГ- 6, 1 мккат/л, билирубин- 6 мкмоль/л, мочевина- 4, 6 ммоль/л, креатинин- 73 мкмоль/л, глюкоза -4, 39 ммоль/л, гаптоглобин -25, 5 ммоль/л. Протеинограмма: общий белок- 66, 7 г/л, альбумины -50, 4%, глобулины: a1 -2, 3%, a2- 12, 3%, b -15, 3%, g -19, 6%. Антитела к неденатурированной ДНК класса IgG не обнаружены. В общих анализах мочи – норма. УЗИ брюшной полости: без патологии. Осмотр окулиста: патологии на глазном дне не обнаружено.
Вопросы:
1. Каков предполагаемый диагноз?
2. Какие данные необходимы для верификации диагноза?
3. Развитие каких осложнений было возможно у данного ребенка?
4. С какими заболеваниями необходимо проводить дифференциальный диагноз?
5. Назначьте лечение данному больному.
6. Составьте план диспансерного наблюдения и оцените прогноз заболевания.
|
|